疾病概述
 運動神經元疾病
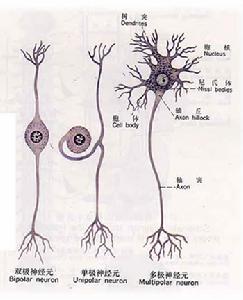
運動神經元疾病運動神經元疾病,變性限於脊髓前角α運動神經元。特點是進行肌萎縮和肌軟弱,通常自手的小肌肉開始,蔓延至整個上肢和下肢,反射消失,感覺障礙不出現。本病是一種青壯年時期的中樞神經系統脫髓鞘疾病。發病年齡在20-40歲之間,30歲為發病高峰,女性稍多,男女之比約為1:1.2。病因可能與遺傳因素、病毒感染、免疫反應、環境因素等有關。起病以亞急性為多,特點為病灶多發,臨床表現多變,病程多波動,常有緩解與復發。
注意發病年齡,最初發生肌肉萎縮及癱瘓的部位,有無肌肉顫動。症狀發展情況,波及範圍,病情進展速度。有無鉛、汞中毒,外傷及感染a史,家族史。
雖然對MND病因的研究作出了很大的努力,迄今為止病因未明,大多數學者認為是細胞內某些主要酶系缺乏,RNA的含量和蛋白質合成減少,DNA的轉錄受到損害而導致運動神經元過早變性。也有認為本病可能由於慢病毒感染或感染後自身免疫反應所造成。5%~10%的病例,具有家族遺傳傾向。有遺傳因素的肌萎縮側索硬化,其起病形式、臨床表現及病情經過均有所不同,故稱為遺傳性或家族性肌萎縮側索硬化。本病在關島的Chamorro族及日本紀伊半島當地人群的發生率高,是其他地區的50~100倍。此外與鈣代謝異常、重金屬中毒、葡萄糖代謝異常、營養障礙或環境因素有關,至於是哪一種或哪幾種機制在發病中起主要作用,迄今為止,人們仍不清楚。
疾病信息
疾病別名:肌萎縮側索硬化,肌萎縮性脊髓側索硬化,肌萎縮性側索硬化,motorneurondisease,MND。
疾病代碼:ICD:G31.8,
疾病分類:神經內科,是一組主要侵犯上、下兩級運動神經元的慢性變性疾病。病變範圍包括脊髓前角細胞、腦幹運動神經元、大腦皮質錐體細胞以及皮質脊髓束、皮質延髓束。臨床表現為下運動神經元損害所引起的肌萎縮、肢體無力和上運動神經元損害的體徵。
本病病因迄今未明,多於中年後起病,男性多於女性。起病隱襲,進展緩慢。患者常常伴有合併症。
疾病分類
 運動神經元疾病
運動神經元疾病運動神經元病包括肌萎縮側索硬化、進行性脊肌萎縮症、原發性側索硬化和進行性延髓麻痹。各種類型的運動神經元疾病的病變過程大都是相同的,主要差別在於病變部位的不同。可將肌萎縮側索硬化症看作是本組疾病的代表,其它類型則為其變型。
①肌萎縮側索硬化症:多於40~60歲隱襲發病,單/雙上肢/下肢無力、肌肉攣縮、肌束顫動以及萎縮。早期多為上肢無力。具有典型上、下神經元損害的特徵,同時可影響頸、舌、咽、喉而出現延髓麻痹症狀,最後軀幹和呼吸肌受累,危及生命。即使病程很長,病情很重,患者始終無感覺障礙。
②進行性脊肌萎縮:大多數患者一側或雙側手部肌群無力和萎縮,可見肌束顫動,肌張力減低,腱反射減弱或消失,嚴重者呈爪形手。肌萎縮和肌無力可向上發展,感覺神經不受累,少數患者下肢可出現症狀。
③原發性側索硬化症:成人起病,病程進展緩慢,常先侵犯下胸段的皮質脊髓束,出現雙下肢無力、僵硬、行走時呈痙攣步態,逐漸累及雙上肢。四肢肌張力增高,病理體徵陽性,
④進行性延髓麻痹:以逐漸加重的延髓麻痹症狀首發,表現為吞咽困難,飲水嗆咳、言語含糊,咳嗽無力,甚至呼吸困難。同時或稍後出現出現軀體運動神經元受損的症狀和體徵。
臨床表現
起病緩慢,病程也可呈亞急性,症狀依受損部位而定。由於運動神經元疾病選擇性侵犯脊髓前角細胞、腦於顱神經運動核以及大腦運動皮質錐體細胞、錐體束,因此若病變以下級運動神經元為主,稱為進行性脊髓性肌萎縮症;若病變以上級運動神經元為主,稱為原發性側索硬化;若上、下級運動神經元損害同時存在,則稱為肌萎縮側索硬化;若病變以延髓運動神經核變性為主者,則稱為進行性延髓麻痹。臨床以進行性脊肌萎縮症、肌萎縮側索硬化最常見。
本病主要表現,最早症狀多見於手部分,患者感手指運動無力、僵硬、笨拙,手部肌肉逐漸萎縮,可見肌束震顫。四肢遠端呈進行性肌萎縮,約半數以上病例早期呈一側上肢手部大小魚際肌萎縮,以後擴展到前臂肌,甚至胸大肌,背部肌肉亦可萎縮,小腿部肌肉也可萎縮,肌肉萎縮肢體無力,肌張力高(牽拉感覺),肌束顫動,行動困難、呼吸和吞咽障礙等症狀。如早期病變性雙側錐體束,則可先出現雙下肢痙攣性截癱。
症狀類型
一、下運動神經元型:
多於30歲左右發病。通常以手部小肌肉無力和肌肉逐漸萎縮起病,可波及一側或雙側,或從一側開始以後再波及對側。因大小魚際肌萎縮而手掌平坦,骨間肌等萎縮而呈爪狀手。肌萎縮向上擴延,逐漸侵犯前臂、上臂及肩帶。肌束顫動常見,可局限於某些肌群或廣泛存在,用手拍打,較易誘現。少數肌萎縮從下肢的脛前肌和腓骨肌或從頸部的伸肌開始,個別也可從上下肢的近端肌肉開始。
顱神經損害常以舌肌最早受侵,出現舌肌萎縮,伴有顫動,以後齶、咽、喉肌,咀嚼肌等亦逐漸萎縮無力,以致病人構音不清,吞咽困難,咀嚼無力等。球麻痹可為首發症狀或繼肢體萎縮之後出現。
晚期全身肌肉均可萎縮,以致臥床不起,並因呼吸肌麻痹而引起呼吸功能不全。
如病變主要累及脊髓前角者,稱為進行性脊骨萎縮症,又因其起病於成年,又稱成年型脊肌萎縮症,以有別於嬰兒期或少年期發病的嬰兒型和少年型脊肌萎縮症,後兩者多有家族遺傳因素,臨床表現與病程也有所不同,此外不予詳述。
二、上運動神經元型:
表現為肢體無力、發緊、動作不靈。症狀先從雙下肢開始,以後波及雙上肢,且以下肢為重。肢體力弱,肌張力增高,步履困難,呈痙攣性剪刀步態,腱反射亢進,病理反射陽性。若病變累及雙側皮質腦幹,則出現假性球麻痹症狀,表現發音清、吞咽障礙,下頜反射亢進等。本症臨床上較少見,多在成年後起病,一般進展甚為緩慢。
三、上、下運動神經元混合型:
通常以手肌無力、萎縮為首發症狀,一般從一側開始以後再波及對側,隨病程發展出現上、下運動神經元混合損害症狀,稱肌萎縮側索硬化症。病程晚期,全身肌肉消瘦萎縮,以致抬頭不能,呼吸困難,臥床不起。本病多在40~60歲間發病,約5~10%有家族遺傳史,病程進展快慢不一。
診斷檢查
 運動神經元疾病
運動神經元疾病2、輔助檢查血沉、血糖測定,梅毒螺鏇體抗體檢測,血清酶測定(乳酸脫氫酶、醛縮酶、穀草轉氨酶、肌酸磷酸激酶),找紅斑狼瘡細胞。腦脊液檢查。頸椎,胸部X線攝片。必要時椎管造影、肌電圖、腦電圖、肌肉活體組織檢查。
本病病理改變主要為脊髓前角細胞和腦幹下部運動核的喪失。許多存活的神經細胞縮小和皺縮,胞質內充滿脂褐質。喪失的細胞由纖維型星型細胞替代,大的神經元較小的神經元受累早。前根變薄,運動神經中的大的有髓纖維有不呈比例的喪失,骨骼肌示典型的不同階段的失神經支配性肌萎縮。
皮質脊髓束的變性在脊髓下部最為明顯,套用脂肪染色可追蹤至腦幹和內囊後肢甚至輻射冠,並可見髓鞘退變後反應性巨噬細胞的集結。運動區皮質Batz細胞喪失,脊髓側索和前索中的非運動性纖維亦受累。位於下段腦幹內的運動神經核發生變性,舌下神經核、迷走神經核、面神經核及三叉神經核受累最為嚴重。動眼神經核很少被累及。肌肉表現出神經原性萎縮的典型表現。在亞急性與慢性病例中可看到肌肉內有神經纖維的萌芽,可能是神經再生的證據。
症狀體徵
 運動神經元疾病
運動神經元疾病上肢受累後不久或同時出現下肢症狀,兩下肢多同時發病,肌萎縮一般不明顯,但腱反射亢進與病理反射較顯著,即下肢主要表現為上運動神經元受累的特徵。感覺系統客觀檢查無異常,病人主觀有麻木、發涼感。隨著病程延長,無力症狀擴展到軀幹及頸部,最後累及面部及延髓支配肌肉,表現延髓麻痹的臨床表現。至疾病晚期,雙側胸鎖乳頭肌萎縮,患者無力轉頸和抬頭,多數病例還出現皮質延髓,皮質腦橋束受累的腦幹上運動神經元損害症狀,如下頜反射,吸吮反射等亢進。病初一般無膀胱括約肌功能障礙,後期可出現排尿功能異常。呼吸肌受累,導致呼吸困難、胸悶、咳嗽無力,患者多死於肺部感染。少數不典型病例的首發症狀,可從下肢遠端開始,以後累及上肢和軀幹肌。關島的Chamorro族及日本紀伊半島當地人群的肌萎縮側索硬化常合併帕金森病和痴呆,稱帕金森痴呆和肌萎縮側索硬化複合征。
2、進行性脊肌萎縮症(progressivespinalmuscularatrophy)運動神經元變性僅限於脊髓前角細胞,而不累及上運動神經元,表現為下運動神經元損害的症狀和體徵。發病年齡在20~50歲,男性較多,隱襲起病,緩慢進展,50歲以後發病極少見。臨床主要表現為上肢遠端的肌肉萎縮和無力,嚴重者出現爪形手。再發展至前臂、上臂和肩部肌群的肌萎縮。肌萎縮區可見肌束震顫。肌張力低、腱反射減弱或消失,感覺正常,錐體束陰性。首發於下肢者少見,本病預後較肌萎縮側索硬化症好。
3、原發性側索硬化本病僅限於上運動神經元變性而不累及下運動神經元。本病少見,男性居多。臨床表現為錐體束受損。病變多侵犯下胸段,主要表現為緩慢進行性痙攣性截癱或四肢癱,雙下肢或四肢無力,肌張力高,呈剪刀步態,腱反射亢進,病理征陽性,無感覺障礙。上肢症狀出現晚,一般不波及頸髓和骶髓,故無膀胱直腸功能障礙。
4、進行性延髓麻痹(progressivebulbarparalysis)本病多發病於老年前期,僅表現為延髓支配的下運動神經元受累,大多數患者遲早會發展為肌萎縮側索硬化症。臨床特徵表現為構音不良、聲音嘶啞、鼻音、飲水嗆咳、吞咽困難及流涎等。檢查時可見軟齶活動和咽喉肌無力,咽反射消失,舌肌明顯萎縮,舌肌束顫似蚯蚓蠕動。下部面肌受累可表現為表情淡漠、呆板。如果雙側皮質延髓受累時,可出現假性延髓性麻痹症狀群。本病發展迅速,通常在1~2年內,因呼吸肌麻痹或繼發肺部感染而死亡。
鑑別診斷
 運動神經元疾病
運動神經元疾病1、頸椎病可以有類似肌萎縮側索硬化症的表現,而頸椎病常有頸、肩、臂部疼痛,手指麻木和客觀感覺障礙,一般無舌肌萎縮和舌肌顫動,頸椎X線拍片、CT和MRI可以證實有頸椎病。
2、脊髓和延髓空洞症本病的特徵是節段性、分離性痛溫覺缺失,MRI可以將本病與肌萎縮側索硬化症相鑑別。
3、脊髓和腦幹腫瘤髓外腫瘤常有神經根痛及傳導束型感覺障礙;腦幹腫瘤表現交叉性癱瘓及不同程度的傳導束型感覺障礙。兩者腦脊液檢查蛋白含量均增高,脊髓腫瘤致椎管梗阻,MRI檢查易於診斷。
4、重症肌無力早期延髓麻痹患者可給予新斯的明試驗,有效者為重症肌無力。
5、進行性肌營養不良一般有家族史,病變是肌源性肌萎縮,無肌束顫動和肌張力增高,無錐體束征及腱反射亢進,肌電圖為肌源性改變有利於鑑別。
6、多發性硬化反覆發作史,早期復視,足部感覺異常,振動覺減退等可以鑑別。
發展過程
1.症狀開始期:罹病初期可能出現手突然無法握筷,或走路偶爾會無緣無故跌倒,無任何明顯症狀。
2.工作困難期:此其已明顯手腳無力,甚至萎縮,生活雖尚能自理,但在工作職場上已發生障礙,此時需多加休息,以免病情加重。
3.日常生活困難期:病程進入中期,手或腳、或手腳同時已有嚴重障礙,生活已無法自理,如無法自行走路、穿衣、拿碗筷,且言語已稍有表達不清楚情形。
4.吞咽困難期:病程已進入中末期,說話已嚴重不清楚,四肢幾乎完全無力,於進食時連流質食物均容易嗆到,若不插鼻胃管灌食,常導致吸入性肺炎。
5.呼吸困難期:若患者於呼吸困難時,選擇氣管切開術,則需住進地區性呼吸治療中心或接受居家照護,若拒絕使用呼吸器時,則需安寧療護團隊之協助,以安然面對死亡。
檢查項目
1.腦脊液檢查基本正常。
2.肌電圖檢查可見自發電位,神經傳導速度正常。
3.肌肉活檢可見神經源性肌萎縮。
4.頭、頸MRI可正常。
治療方案
 運動神經元疾病
運動神經元疾病治療方法:
1、神經營養藥大劑量B族維生素、三磷腺苷(ATP)、細胞色素C、輔酶A等均可套用,但療效差。
2、對症治療對有吞咽困難者要鼻飼飲食;可用抗膽鹼酯酶抑制劑(如新斯的明),可獲得暫時療效,對肌肉萎縮者可用肌生注射液。對有呼吸困難者可行人工輔助呼吸,氣管切開,避免窒息死亡。
3、其他治療近來也有人套用免疫抑制劑、抗病毒和促甲狀腺釋放激素治療,但療效不肯定。此外還有肝用胺基酸輸液(支鏈胺基酸)、蛇毒、青黴胺等治療可以有一定的近期療效。
4、康復治療理療、針灸、電針、按摩、自鍛鍊等對控制症狀發展有一定效果。
 菟絲子
菟絲子5、中醫辨證論治肢體癱瘓在中醫中稱“痿”,“痿謂於足痿弱舉動不能,如痿棄不用之意”,根本原因為肝腎兩虛加之外邪入侵“肺熱葉焦”腎水更虧,水不涵木,故氧耗精傷,筋骨失其濡養,脈絡不和而出現本症症狀。急性期以驅邪為主,治以清熱解毒“抗炎六號”加減方為宜;恢復期扶正為主,治以滋補肝腎,溫補命門,溫通督脈之法,可用“地黃飲子”加減方。
運動神經元疾病的食療法
1、泥鰍燉豆腐 活泥鰍500g,豆腐250g,食鹽少許。功效清熱利濕,調和脾胃。適用於濕熱浸淫,兩足痿軟無力之痿證。
2、豬肚升芪粥 豬肚500g,枳殼50g,升麻20g,黃芪30g。功效補中益氣,昇陽健脾。經常食用有利於運動神經元病患者脾胃虧虛證見肌肉萎縮,舌萎語謇者。
3、枸杞羊腎粥 鮮枸杞葉500g,羊腎1對,大米250g,蔥、姜、鹽等調料適量。功效補益肝腎。適用於肝腎虧虛,精血不足所致痿症兼有腰酸足軟者。 菟絲山藥湯圓 生山藥150g,菟絲子30g,白糖150g,糯米粉250g,胡椒粉少許。功效補精益腎,健脾生肌。適用於腎精陽虛之痿證證見腰膝酸軟、肌肉萎縮、全身削瘦者。
預防常識
本病迄今病因未明有學者認為是慢性病毒感染引起,起病後病情呈緩慢進行性加重但可用神經生長因子或細胞生長肽肌注治療,目前尚無特效的措施能阻止病情的進展,患者往往在後期出現併發症。但若能精心護理,加強對症支持綜合治療,就能較大限度緩解症狀、延長生命。勸告患者及其親屬,因本病診治專科性較強,發病後應到有條件的神經疾病專科診治,切勿輕信社會游醫,以免誤診誤治,浪費錢財。
護理常識
鼓勵早期病人堅持工作,並進行簡單鍛鍊及日常活動。過於劇烈的活動,高強度的鍛鍊、用力以及過於積極的物理療法反而會使病情加重。
疾病中期講話不清,吞咽稍困難者,宜進食半固體食物,因為流質食物易致咳嗆,固體食物難以下咽;更應注意口腔衛生,防止口腔中有食物殘渣留存。
晚期患者吞咽無力,講話費力,甚至呼吸困難,應予鼻飼以保證營養,必要時用呼吸機輔助呼吸。一旦發生呼吸道感染,必要時立即進行氣管切開,便於清除氣管內分泌物,藉助器械以維持呼吸功能。
因肌肉萎縮影響日常活動的患者,應儘早使用保護及輔助器械,防止受傷並保持適當的活動量,給病變組織以適當的刺激,促使其對營養物質的吸收和利用,儘可能地延緩病情進展,延長生命。
平時注意調暢情志,保持心情愉快。飲食宜富含蛋白質及維生素,足量的碳水化合物及微量元素,以保證神經肌肉所需營養,有益於延緩病情進展,且可減少併發症的發生。
一、精神調攝:本病的特點是病程長且病情容易復發,感冒或勞累後加重。所以運動神經元病患者在治療中首先要有戰勝疾病的信心,積極配合醫生治療,定期複查,防患於未然。平日保持樂觀的生活態度,思想靜閒而少貪慾。
二、生活調理:生活有規律,要順應自然界變化的規律,適應自然環境四季的更替。所以運動神經元病患者在日常中要注意氣候的變化,以防疾病加重。如染上感冒要及時治療,避免運動神經元病的發生,尤其在流感泛濫的季節,要遠離公共場所,以防傳染,對日常穿衣、飲食、起居、勞逸等都應當有適當的安排,注意保暖。
三、飲食調理:運動神經元病患者多由虛所致,加上得病日久,五臟俱損,所以在日常生活飲食中要保證充足的維生素和蛋白的攝入,清淡避免油膩,慎吃寒涼刺激之物,多食溫補平緩之品,以達到補益之功,從而增強機體正氣。
四、體育鍛鍊:運動神經元病患者勞累後加重,休息後減輕,因此要注意休息,避免劇烈運動。注意休息並不意味著臥床不動,適當的體育鍛鍊同樣是運動神經元病患者不可缺少的,患者可以做一些醫療體操、太極拳或保健氣功,以增強體質,提高機體的免疫功能,對本病的康復也有幫助。
注意事項
運動神經元病患者的注意事項-有利於治療運動神經元病
在運動神經元病中,主要的臨床症狀表現是:四肢無力、僵直、動作不協調,行走困難,鷹爪手,震顫,構音不清,聲音嘶啞,鼻音重,甚而無力說話,失語,飲水返嗆,吞咽困難,甚而無力吞咽,不會飲食,飲食由鼻飼,有的出現流涎,可出現苦笑面容、強哭、強笑等。所以,在運動神經元病中,有許多臨床症狀具有與帕金森病相同的臨床症狀和表現,而帕金森病成為運動神經元病的併發症就不足為奇了。也正是因為帕金森病是運動神經元病的併發症,所以帕金森病和運動神經元病可採用類似的方法治療,而取得相同的治療效果。
對於重症肌無力、帕金森病、運動神經元病,雖說是不同類型的三種疾病,但它們對人體的損害,尤其是在疾病發展的晚期,最終都可導致吞咽困難、咀嚼無力、不會飲食、言語不清、失語等悲劇,真可謂是異曲同工了。根據中醫"同病異治、異病同治"的理論,對於重症肌無力、帕金森病、運動神經元病,既可以採用不同的方法給予治,又可以採用相同的方法給予治療,而且又都可以達到相同的治療效果。
由於該病多為中年以上發病,病變累及脊髓前角細胞和腦幹運動核及椎體束,大多數病人上下運動神經元同時或先後受累。所以該病在肌萎縮種類中發病傳變較快,短則一年就會危及生命,所以我們臨床治療該病的重點理念是運動神經元病的早期控制延長患者的生命周期,以及恢復肌力提高生存質量。
在治療上,完全體現了中醫藥的治療優勢,由於本病多發於中年之後病因可因燥熱之毒,內耗陰津所致。或先天不足,脾腎兩虛、濕熱浸淫之故致筋脈失於儒養,肌萎肉削,難於收擎。在治療上,應以健脾益腎,養肝柔筋為主。我們以肌痿康系列藥物調補肝腎,濡潤失養筋脈,在治療上取得很大的臨床成效。
此類患者平時避免有害金屬污染提高飲用水質量,參加一些力所能及的體育鍛鍊,增強體質,飲食起居有規律,避免過勞,注意養生。最後我們在臨床上為患者提供了一套膳食調理,對於患者有一定的幫助。可以免費提供給患者。
中國ALS協作組成立於2004年12月10日。最初是在原有五家醫院ALS臨床中心的基礎上組成的。
成立協作組的目的是為了加強各醫院ALS研究的交流與合作,有效統合中國ALS資源優勢,儘快實現與國際ALS研究的接軌和融合,從單病研究方面率先完成國際化過程。協作組將是以項目帶動研究的互相協作體系,採用首倡原則、權重原則和協商共享原則。協作組將採用秘書輪流制度,定期召開會議,加強各家醫院在ALS領域的多項合作,以項目為牽頭開展互助交流協作,以協作組的形式積極參與國際的交流,提升我國在ALS領域的研究水平和學術地位。
家庭照顧常識
運動神經元病需要良好的家庭照顧:病人房間環境的安排
初期症狀,由末稍肢體無力、肌萎縮,隨著病程的進行,漸而無法行動,到完全臥床。
1、住屋空間的擺設應調整得更有秩序,房間用具越簡單、易清潔、易刷洗為妥當。
2、房門宜靠近盥洗室。
3、設定叫人鈴。
4、房間的光線、通風、溫度都應考慮。
5、日曆、時鐘、收錄音機、電視機的設定,可避免病人被社會疏離。
活動與運動
當病人能完全處理自身日常活動時,除了注意安全、預防跌跤,就讓他自己動手,漸進的,才協助他完成用膳、沐浴、穿衣的活動。
運動則是預防肌肉無力、萎縮、而造成關節僵硬、屈曲伸展的困難,因此,病人需要練習一些伸展運動,若病人無法自己做,就需要家人和朋友來協助做這些運動了。簡單的說,也就是依照正常生理的彎曲、伸展,內外鏇轉抬高、上舉、提起、放下的動作。
疾病造成吞咽功能有了異狀,所以食物的選擇與烹煮需多費些心思,需以軟質、流質,甚而,因無法吞咽時採用鼻胃管灌流質食物。
病人因為吞咽異常,影響了食慾,我們可選擇些如濃稠稀飯、麥片、細面、餛飩皮、蒸蛋、布丁,等細、軟、滑溜的食物,並以少量多餐進食,避免因攝食不足,營養不足,而有其它合併症。
手部操作的靈敏度降低了,扣鈕扣,拉拉煉,成了困難的動作:衣褲的選擇應以柔軟、吸汗、保暖寬鬆為宜,鈕扣、拉煉可用鬆緊帶或沾粘帶取代,或以全罩式衣褲著裝。
身體的清潔
疾病讓病人漸漸無法自理身體的清潔,在未完全臥床之前,仍然是在浴室沐浴最方便。
1、完全臥床時,依身體的情況,做手、足、背、胸、陰部等部分清潔。
2、將棉被換成毛巾被。
3、用大毛巾或毛巾被蓋住要擦洗的部位。
4、水溫要比體溫高,水溫約40~43C。
5、勿在飯前或飯後一小時內清潔。
6、擦洗的動作需敏捷。
7、冬天或皮膚乾燥的病人,清潔身體後要以乳液擦拭保護。
咳嗽有痰的照護
病人口水多,吞咽不易,講話困難,口腔異味重,可以用稀釋的雙氧水或市售的漱口水代為清潔。為防呼吸衰竭,有痰咳不出,醫師會建議以氣管內插管,或做氣管造口的長期計畫,並銜接呼吸器輔助呼吸,在此同時,痰的分泌也會增多,需利用抽痰機、目前除了在醫院有護理人員執行這項護理活動,家屬或陪伴人,也應當學會這些技術,尤其是居家照護用的呼吸器、抽痰機,逐漸的在推廣,機型較巧,操作簡單,安全易學,價格不貴,亦可以租賃方式使用。
排泄的照護
1、腹瀉:
(1)一天排泄三次以上水樣便,就算是腹瀉。
(2)將腹部保暖,並臥床休息。
(3)給大量水分,並且暫不進食。
(4)依醫師的指示服藥。
(5)多次的腹瀉會使肛門周圍紅痛,甚而破皮,以細軟的紙,輕拭肛門,再以溫水擦拭清潔肛門。
(6)如有持續的腹瀉,伴有發燒,應立即送醫就診。
2、便秘:
(1)每日一次做馬桶上,以培養排便習慣。
(2)日常的活動,如運動或被動運動,來促進腸蠕動。
(3)輕柔的腹部按摩。
(4)受飲食的質地限制,另請醫師開些軟便劑或纖維素,並配合較多的水分。
(5)必要時,以甘油灌腸。
(6)排泄完畢,同樣的要清潔肛門。
3、小便:
(1)男病人可以尿壺或綁上尿套使用。切記每次便溺後,尿道口和便器均要清潔。
(2)女病人可以尿布套或紙尿布使用,同樣每次更換後均要清潔,並注意保持乾燥。
(3)非必要時,才使用導尿管,雖然處理上較為方便,但造成尿路感染的機會也增加了。
臥床者的按摩和翻身
病人到了完全臥床時,雖較其它疾病的臥床病人不易形成褥瘡,但至少每兩小時仍須為病人翻身,扣背及按摩。
1、左側臥時,枕頭或墊子,墊在右側的背、腰後方,而右腿像騎跨枕頭上,以免壓著下方的左腿。
2、平躺時,雙膝窩及足跟下墊個軟枕。
3、右側臥時,左背、腰處墊上靠墊。如此就有三個位置可以輪流的翻動,而不致以同一姿勢造成血循不良,形成壓瘡。
4、使用氣墊床,也是避免褥瘡的一種方法,但仍然需要翻身、扣背。
5、翻身的同時,要順勢為病人扣背,市面有現成的“拍痰杯”,也可以用手掌微弓起,讓掌心弓成一個窩狀,拍擊病人的背部,由下往上拍,這樣可幫忙病人咳出較深部的痰。
6、清柔的按摩動作,頭、頸、肩、手、腳,順勢做下,不但讓病人放鬆,感覺舒服,更能感受照顧者的這份愛心。

