概述
失血性休克在外科休克中最常見。多見於大血管破裂、腹部損傷引起的肝、脾破裂,十二指腸出血,門靜脈高壓症所致的食管、胃底曲張靜脈破裂出血等。通常在迅速失血超過全身總血量的%時,即出現休克。嚴重的體液丟失可造成大量的細胞外液和血漿的喪失,以致有效循環血量減少,也能引起休克。[3]病因
當血容量不足超越代償功能時,就會呈現休克綜合病徵。表現為心排出血量減少,儘管周圍血管收縮,血壓下降。組織灌注減少,促使發生無氧代謝,導致血液乳酸含量增高和代謝性酸中毒。血流再分布使腦和心的血供能得到維持。血管進一步收縮會招致細胞損害。血管內皮細胞的損害致使體液和蛋白丟失,加重低血容量,最終將會發生多器官功能衰竭。症狀
典型症狀:因意外事故而導致大量失血,血壓為零。 表現為皮膚蒼白、冰涼、濕冷(常常有花斑),心動過速(或嚴重心動過緩),呼吸急促,外周靜脈不充盈,頸靜脈搏動減弱,尿量減少,神志改變,血壓下降等。診斷
 失血性休克
失血性休克當失血較大,引起嚴重的低容量性休克,而在臨床上還難以掌握住切實的和規律性的變化,特別是復甦補液治療還難以顯示積極效果,則應該考慮可以放置中心靜脈導管或肺動脈導管,進行有創血流動力學的監測。通過中心測壓可以觀察到中心靜脈壓(CVP)和肺動脈楔壓(PCWP)降低,心排出血量降低,靜脈血氧飽和度(SVO2)降低,和全身血管阻力增高。
檢查
體格檢查
詳細詢問病史並對病人進行嚴格的體格檢查,一般血管內容量不足和腎上腺能的補償性反應都通過這些檢查指標反映出來。
實驗檢查
實驗檢測與體格檢查不同,因為在急性失血後的短時間內,體液移動還不可能很明顯,難以通過血液檢測指標反映出來。若失血的過程稍長,體液移動逐步增多,就會使血液呈現濃縮,表現為血紅蛋白增高、血細胞比容上升、尿素氮與肌酐的比例增大。如果失血的過程較長,失血量較大,特別是自由水丟失逐步增多,還會發生血清鈉增高。因此,需根據實驗室血液檢查準確地估計失血量。
治療
急救
(1)嚴密觀察,防止失血。
(2)因意外事故而導致大量失血。①對於休克病人,一定要注意,在用擔架抬往救治處時,病人的頭部應靠近後面的抬擔架者,這樣便於對休克者隨時密切觀察,以應對病情惡化。②在將病人送往醫院的途中,病人頭部的朝向應與載他的交通工具(救護車、飛機等等)前進的方向相反,以免由於加速作用導致病人腦部進一步失血。③如休克者是大月份孕婦,應讓她取側臥位,否則胎兒以及巨大的子宮會壓迫血管,致使回心血量減少,加重休克。
原則
首先要保證氣道通暢和止血有效。氣道通暢是通氣和給氧的基本條件,應予以切實保證。對有嚴重休克和循環衰竭的患者,還應該進行氣管插管,給予機械通氣。止血是制止休克發生和發展的重要措施。壓迫止血是可行的有效應急措施,止血帶套用也十分有效。應該儘快地建立起兩根靜脈輸液通道。
補液輸血
1、隨輸液通道的建立,立即給予大量快速補液
對嚴重休克,應該迅速輸入1~2L的等滲平衡鹽溶液,隨後最好補充經交叉配合的血液。為了救命,可以輸同型的或O型的濃縮紅細胞。特別是在套用平衡鹽溶液後,在恢復血容量中,尚不能滿足復甦的要求時,應輸濃縮紅細胞,使血紅蛋白達到10g/dl以上。但對出血不止的情況,按上述方法補液輸血是欠妥的,因為大力進行液體復甦,會衝掉血管中的血栓,增加失血,降低存活率。為此,特別在醫院前急救中,使用高張鹽溶液達到快速擴容的作法尚有爭議。
2、針對大量失血的治療
在針對大量失血進行復甦之後,即在為補償失血而給予輸血之外,還應該再補給一定量的晶體液和膠體液,以便適應體液分離之需。若不理解這一需要,而僅僅採取限制補液和利尿的處理方法,其後果將會加重休克,導致代謝性酸中毒,誘發多器官功能不全,甚至造成死亡。大約1d後,體液從分離相轉入到利尿相,通過排出血管外蓄積的體液,即增加利尿,使多餘體液被動員出來,進而使體液間隙逐漸恢復到傷前的正常水平。
注意事項
1、對於休克病人一定要注意,在用擔架抬往救治處時,病人的頭部應靠近後面的抬擔架者,這樣便於對休克者隨時密切觀察,以應對病情惡化。
2、在將病人送往醫院的途中,病人頭部的朝向應與載他的交通工具(救護車、飛機等等)前進的方向相反,以免由於加速作用導致病人腦部進一步失血。
3、如休克者是大月份孕婦,應讓她取側臥位,否則胎兒以及巨大的子宮會壓迫血管,致使回心血量減少,加重休克。
病理生理
生理情況
⑴動靜脈吻合支是關閉的。
⑵只有20%毛細血管輪流開放,有血液灌流。
⑶毛細血管開放與關閉受毛細血管前括約肌的舒張與收縮的調節。
病理變化
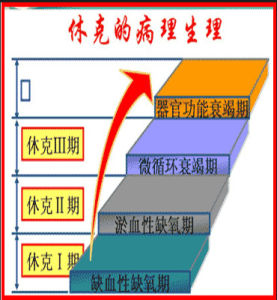
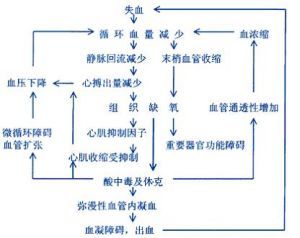 失血性休克的病理變化
失血性休克的病理變化特點是:①微動脈、後微動脈和毛細血管前括約肌收縮,微循環灌流量急劇減少,壓力降低;②微靜脈和小靜脈對兒茶酚胺敏感性較低,收縮較輕;③動靜脈吻合支可能有不同程度的開放,血液從微動脈經動靜脈吻合支直接流入小靜脈。
引起微循環缺血的關鍵性變化是交感神經——腎上腺髓質系統強烈興奮。不同類型的休克可以通過不同機制引起交感——腎上腺髓質性休克和心源性休克時,心輸出量減少和動脈血壓降低可通過竇弓反射使交感——腎上腺髓質系統興奮;在大多數內毒素性休克時,內毒素可直接剌激交感——腎上腺髓質系統使之發生強烈興奮。
交感神經興奮、兒茶酚胺釋放增加對心血管系統的總的效應是使外周總阻力增高和心輸出量增加。但是不同器官血管的反應卻有很大的差別。皮膚、腹腔內臟和腎的血管,由於具有豐富的交感縮血管纖維支配,。而且α受體又占有優勢,因而在交感神經興奮、兒茶酚胺增多時,這些部位的小動脈、小靜脈、微動脈和毛細血管前括紅肌都發生收縮,其中由於微動脈的交感縮血管纖維分布最密,毛細血管前括約肌對兒茶酚胺的反應性最強,因此它們收縮最為強烈。結果是毛細血管前阻力明顯升高,微循環灌流量急劇減少,毛細血管的平均血壓明顯降低,只有少量血液經直捷通路和少數真毛細血管流入微靜脈、小靜脈,組織因而發生嚴重的缺血性缺氧。腦血管的交感縮血管纖維分布最少,α受體密度也低,口徑可無明顯變化。冠狀動脈雖然也有交感神經支配,也有α和β受體,但交感神經興奮和兒茶酚胺增多卻可通過心臟活動加強,代謝水平提高以致擴血管代謝產物特別是腺苷的增多而使冠狀動脈擴張。
交感興奮和血容量的減少還可激活腎素-血管緊張素-醛固酮系統,而血管緊張素Ⅱ有較強的縮血管作用,包括對冠狀動脈的收縮作用。此外,增多的兒茶酚胺還能剌激血小板產生更多的血栓素A2(thromboxane A2,TXA2),而TXA2也有強烈的縮血管作用。
 失血性休克循環系統
失血性休克循環系統主要臨床表現是:皮膚蒼白,四肢厥冷,出冷汗,尿量減少;因為外周阻力增加,收縮壓可以沒有明顯降低,而舒張壓有所升高,脈壓減小,脈搏細速;神志清楚,煩躁不安等。
此期微循環變化具有一定的代償意義。皮膚和腹腔器官等小動脈收縮,既可增加外周阻力,以維持血壓,又可減少這些組織器官的血流量,以保證心腦等重要器官的血液供給;毛細血管前阻力增加,毛細血管流體靜壓降低,促使組織液進入血管,以增加血漿容量;另外,動靜脈吻合支開放,靜脈收縮使靜脈容量縮小(正常約有70%血液在靜脈內),可以加快和增加回心血量,也有利於血壓的維持和心腦的血液供給。但是由於大部分組織器官因微循環動脈血灌流不足而發生缺氧,將導致休克進一步發展。如能及早發現,積極搶救,及時補充血量,降低過劇的應激反應,可以很快改善微循環和恢復血壓,阻止休克進一步惡化,而轉危為安。
(二)微循環淤血期(淤血性缺氧期)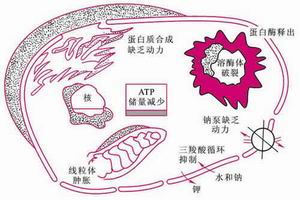 失血性休克變化
失血性休克變化由於上述微循環變化,雖然微循環內積有大量血液,但動脈血灌流量將更加減少,病人皮膚顏色由蒼白而逐漸發紺,特別是口辰和指端。因為靜脈回流量和心輸出量更加減少,病人靜脈萎陷,充盈緩慢;動脈壓明顯降低,脈壓小,脈細速;心腦因血液供給不足,ATP生成減少,而表現為心收縮力減弱(心音低),表情淡漠或神志不清。嚴重的可發生心、腎、肺功能衰竭。這是休克的危急狀態,應立即搶救,補液,解除小血管痙攣,給氧,糾正酸中毒,以疏通微循環和防止播散性血管內凝血。
(三)微循環凝血期(播散性血管內凝血)從微循環的淤血期發展為微循環凝血期是休克惡化的表現。其特點是:在微循環淤血的基礎上,於微循環內(特別是毛細血管靜脈端、微靜脈、小靜脈)有纖維蛋白性血栓形成,並常有局灶性或瀰漫性出血;組織細胞因嚴重缺氧而發生變性壞死。
播散性血管內凝血與休克的聯繫極為密切。關於播散性血管內凝血引起的病理變化以及它如何引起休克或加重休克的發展,已在《播散性血管內凝血》一章討論過了,這裡再概要地歸納一下休克如何引起播散性血管內凝血。
1.應激反應使血液凝固性升高。致休克的動因(如創傷、燒傷、出血等)和休克本身都是一種強烈的剌激,可引起應激反應,交感神經興奮和垂體-腎上腺皮質活動加強,使血液內血小板和凝血因子增加,血小板粘附和聚集能力加強,為凝血提供必要的物質基礎。
2.凝血因子的釋放和激活。有的致休克動因(如創傷、燒傷等)本身就能使凝血因子釋放和激活。例如,受損傷的組織可釋放出大量的組織凝血活素,起動外源性凝血過程;大面積燒傷使大量紅細胞破壞,紅細胞膜內的磷脂和紅細胞破壞釋出的ADP,促進凝血過程。
3.微循環障礙,組織缺氧,局部組織胺、激肽、乳酸等增多。這些物質一方面引起毛細血管擴張淤血,通透性升高,血流緩慢,血液濃縮紅細胞粘滯性增加,有利於血栓形成;另一方面損害毛細血管內皮細胞,暴露膠元,激活凝血因子Ⅻ和使血小板粘附與聚集。
4.缺氧使單核吞噬細胞系統功能降低,不能及時清除凝血酶元酶、凝血酶和纖維蛋白。結果在上述因素作用下,而發生播散性血管內凝血。
播散性血管內凝血一旦發生,將使微循環障礙更加嚴重,休克病情進一步惡化,這是因為:①廣泛的微血管阻塞進一步加重微循環障礙,使回心血量進一步減少;②凝血物質消耗、繼發纖溶的激活等因素引起出血,從而使血容量減少;③可溶性纖維蛋白多聚體和其裂解產物等都能封閉單核吞噬細胞系統,因而使來自腸道的內毒素不能被充分清除。
由於播散性血管內凝血的發生和微循環淤血的不斷加重,由於血壓降低所致的全身微循環灌流量的嚴重不足,全身性的缺氧和酸中毒也將愈益嚴重;嚴重的酸中毒又可使細胞內的溶酶體膜破裂,釋出的溶酶體酶(如蛋白水解酶等)和某些休克動因(如內毒素等)都可使細胞發生嚴重的乃至不可逆的損害,從而使包括心、腦在內的各重要器官的機能代謝障礙也更加嚴重,這樣就給治療造成極大的困難,故本期又稱休克難治期。
預防
1.積極防治感染。
2.做好外傷的現場處理,如及時止血、鎮痛、保溫等。
3.對失血或失液過多(如嘔吐、腹瀉、咯血、消化道出血、大量出汗等)的患者,應及時酌情補液或輸血。
併發症
與創傷性休克相同,失血性休克易並發DIC(彌散性血管內凝血),嚴重者可造成死亡,因此對休克患者需及時進行搶救。彌散性血管內凝血(disseminatedintravascularcoagulation,DIC)是一個綜合徵,不是一個獨立的疾病,是在各種致病因素的作用下,在毛細血管,小動脈,小靜脈內廣泛纖維蛋白沉積和血小板聚集,形成廣泛的微血栓,導致循環功能和其他內臟功能障礙,消耗性凝血病,繼發性纖維蛋白溶解,產生休克,出血,栓塞,溶血等臨床表現.過去曾稱為低纖維蛋白原血症(defibrination),消耗性凝血病(comsumptivecoagulopathy),最近有人認為以消耗性血栓出血性疾病(comsumptivethrombohemorrhagicdisordors)為妥,但最常用的仍為彌散性血管內凝血.急性型DIC,起病急驟,發展迅速.常見的臨床症狀有以下幾點:
1、出血:輕者可僅有少數皮膚出血點,重症者可見廣泛的皮膚,黏膜瘀斑或血腫,典型的為皮膚大片瘀斑,內臟出血,創傷部位滲血不止。
2、血栓有關表現:
(1)皮膚血栓栓塞:最多見,指端,趾端,鼻尖,耳廓皮膚發紺,皮膚斑塊狀出血性壞死,乾性壞死等。
(2)腎血栓形成:少尿,無尿,氮質血症等急性腎功能衰竭表現最常見。
(3)肺血栓形成:呼吸困難,紫紺,咯血,嚴重者可發生急性肺功能衰竭。
(4)胃腸道血栓形成:胃腸道出血,噁心,嘔吐與腹痛。
(5)腦血栓形成:煩燥,嗜睡,意識障礙,昏迷,驚厥,顱神經麻痹及肢體癱瘓。
3、休克:肢端發冷,青紫,少尿和血壓下降,以血管內皮損傷引起的DIC較為多見。
4、溶血:因微血管病變,紅細胞通過時遭受機械性損傷,變形破裂而發生溶血,臨床上可有黃疽,貧血,血紅蛋白。
5、原發病症狀。
醫學疾病任務——婦科
| 婦科是醫療機構的一個診療科目,是婦產科的一個分支專業,是以診療女性婦科病為診療的專業科室。女性生殖系統所患的疾病才叫婦科疾病。婦科疾病的種類可分很多種,本任務包含大多數婦科疾病。 |