 多發腦梗塞性精神障礙
多發腦梗塞性精神障礙基本概述
病名;多發腦梗塞性精神障礙
就診科室:精神科
本病由於腦動脈硬化影響大腦血液供應,特別是反覆發作的腦血管意外所致的痴呆綜合徵。腦外部動脈(頸動脈或錐基底動脈)硬化斑的微栓子或缺血引起大腦白質中心散在性多數小梗塞灶所致,因而稱為多發梗塞性痴呆。本病多在中老年起病,據上海的資料。約占住院的精神病人的1%左右,男性略多於女性。病程多呈階梯式發展,常可伴有局限性神經系統體徵。
病因:引起本病的根本原因是腦動脈硬化引起腦組織器質性改變所致。病理
腦動脈硬化的程度可因部位不同而有差別。以大腦中動脈及基底動脈較易硬化,小動脈和毛細管前小動脈管壁的增厚,彈力層斷更多裂。基底節尚可見有毛細血管玻璃樣變與纖維化等改變。腦部有瀰漫性和局限性萎縮,腦室擴大,顯微鏡檢查可見在額葉及白質中心有大小不等的梗塞小軟化灶,軟化灶周圍有膠質細胞增生,形成小囊或瘢痕及癲稀疏區。神經細胞變性及膠質細胞增生以血管周圍最為明顯,心及腎等臟器亦可見動脈硬化,其中以視網膜動脈硬化較為常見。症狀
 多發腦梗塞性精神障礙
多發腦梗塞性精神障礙急性起病者常在腦血管意外發作後出現,可呈現意識模糊狀態,伴有行為紊亂及幻覺幻想,發作過後出現人格及智慧型障礙。根據血管梗塞部位不同而有不同的神經系統體徵,如偏癱、眼球震顫、失認、失明、共濟失調及陽性錐體束征等。
病程以跳躍性加劇和不完全緩解相交替的所謂階梯進程為特點。可長達數年甚至十年以上,死因以心、腎功能衰竭為多。
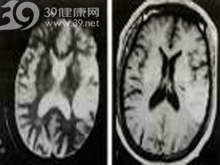
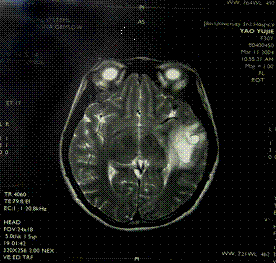
腦電圖常呈明顯異常,腦脊液檢查可有蛋白質輕度增高,腦血流圖檢查有血管彈性降低,阻力增大,血流量減少而緩慢。CT掃描可見低密度區及局限性腦室擴大,磁共振成像則可顯示腔隙梗塞灶。
診斷
 多發腦梗塞性精神障礙
多發腦梗塞性精神障礙本病的診斷主要根據有高血壓或腦動脈硬化並伴有卒中或腦供血不足史,有近事記憶障礙及情緒不穩表現,人格保持相對完整;病程具有階梯進展為特點,還可伴有局灶神經系統陽性體徵。
本病與阿爾采末病相鑑別可用Hachinski所提出的局部缺血性評分量表作為參考:
急性起病 2
波動性病程 2
人格相對保持完整 1
身體訴述 1
有高血壓或既往史 1
動脈硬化 1
局灶性神經系統體徵 2
局灶性神經系統症狀 2
階梯式惡化 1
夜間意識模糊 1
情緒低落 1
情感失禁 1
中風史 2
總分在7分以上者可診斷為動脈硬化性痴呆,4分以下者可診斷為阿爾采末病。
檢查
(一)CT於腦梗塞起病4~6小時內,一部分病例可見邊界不清的稍低密度灶。但早期CT檢查目的是排除腦出血、硬腦膜下血腫、顱內腫瘤等類似腦梗塞的疾病。大部分病例在24小時後出現邊界較清的低密度灶(圖24-3)。1周左右可出現梗塞灶不均勻的強化。CT優點為方便、迅速,適用於重危病人、不合作病人。能發現梗塞周圍水腫區、腦占位效應和是否轉為出血性梗塞。但小於5mm的梗塞和後顱凹梗塞不易為CT顯現。皮質表面的梗塞也常不被CT察覺。
(二)磁共振(MRI)高磁場(1.5Tesla)的MRI在起病1小時內就可能顯示皮質表面和後顱凹的梗塞。起病6小時後的梗塞幾乎都能被MRI顯示,表現為T1加權低信號和T2加權高信號。MRI的缺點為價格高,成像時間長,不適用於重危病人、不合作者和裝有金屬假牙和心電起搏器的病人。
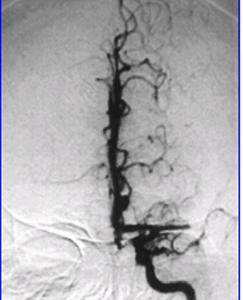
(三)非創傷性血管檢查雙功超聲(duplexsonography)可用於評估顱外段頸動脈病變及狹窄程度。經顱都卜勒(transcranialDoppler,TCD)可檢測腦底大動脈流速,發現大腦中動脈主幹、椎動脈遠端段和基底動脈狹窄或阻斷,可評估側枝循環情況。新近發展的雙焦探頭TCD儀、雙通道或四通道TCD儀可用於檢測無症狀栓子和椎測栓子的心源性或動脈源性。磁共振血管造影(MRIangiography)可用於檢查顱外和顱內供腦大動脈的病變。
(四)動脈造影選擇性腦動脈造影和數減動脈造影(DSA)適用於超聲檢查發現嚴重狹窄的頸內動脈而考慮進行頸動脈內膜切除術的病人或臨床表現不尋常而懷疑動脈分層或動脈炎者。這是一種創傷性檢查,2%~12%的受檢者可能並發動脈分層或栓塞性中風。
(五)血液檢查應常規測血細胞計數、分類、血小板、凝血酶原時間、部分凝血活酶時間、血糖、電解質、肌酐。對部分病人根據臨床情況,選擇性測定蛋白C、蛋白S、抗凝血酶Ⅲ(ATⅢ)、纖維蛋白原、抗心磷脂抗體、纖溶酶原激活因子抑制因子(PAI)、梅毒血清學試驗等。卒中發作影響血脂水平,故應在急性期後測定。
(六)腦脊液在臨床懷疑感染性疾病或經影像學等檢查而還不能確定診斷的情況下,才考慮腰穿。
(七)其他心電圖檢查必不可少。胸片也應作為常規以排除癌栓,並可作為以後是否發生吸入性肺炎的比較。
治療
有高血壓及動脈硬化病,按內科對症處理。有急性缺血發作者,可注射丹參、川芎等注射液。符合指征對象可作手術治療。為改善認知功能可服用腦復康(piracetam)、腦復新(pyritinol)及核糖核酸等。高壓氧治療及紫外光照充氧回血療法可使部分早期患者獲得一定療效。精神症狀較明顯時,可合用少量抗精神病藥如甲硫達嗪等治療。症狀一旦控制,即可停藥。
預防
 多發腦梗塞性精神障礙預防中心
多發腦梗塞性精神障礙預防中心2講究精神心理衛生許多腦卒中的發作都與情緒激動有關
3減肥肥胖是公認的腦卒中的危險因素之一
4科學合理飲食要以低脂肪低熱量低鹽飲食為主並要有足夠優質的蛋白質維生素纖維素及微量元素飲食過飽不利於健康霉變的食品鹹魚冷食品均不符合食品衛生的要求要禁食
5氣候變化與人體健康關係極為密切當氣溫驟變氣壓溫度明顯變時由於中老年人特別是體弱多病者多半不適應而患病尤其是嚴寒和盛夏時老年人適應能力差免疫能力降低發病率及死亡率均比平時高所以要特別小心
6及時治療糖尿病冠心病肝腎功能不全等疾病
7適度的體育活動有益健康
8重視中風的先兆中風雖然是突發的急驟病變但往往也可發現一些預兆主要有以下幾種表現:
(1)一側面部或上下肢突然感到麻木軟弱乏力嘴歪流囗水
(2)突然出現說話困難或聽不懂別人的話
(3)突然感到眩暈搖晃不定
(4)短暫的意識不清或嗜睡
(5)出現難以忍受的頭痛而且頭痛由間斷性的變成持續性的或伴有噁心嘔吐
併發症
1、心肌梗死是腦梗塞的常見併發症,目前發病機制不明,有研究表明,很多腦梗塞病人,在急性期,常常伴有心肌缺血的表現,但是這種改變大部分病人在度過急性期後能夠改變,有部分病人,可能發展成為心肌梗死。所以,對腦梗塞病人,我們要進行常規心電圖檢查,如發現有心肌梗死,應對應心腦血管病症採取同時治療方案,臨床常用藥物如拜阿司匹林、天欣泰血栓心脈寧片、聖喜降脂寧顆粒等。
2、肺部感染是腦梗塞病人最常見的併發症。有很多研究表明,肺部感染成為腦梗塞的最主要的致死因素。腦梗塞病人的肺部感染一般與以下因素有關。
●病人長期臥床,產生的沉積性肺炎,因此,在護理工作中,提倡勤翻身,勤吸痰。
●照顧不當,引起病人飲水或飲食嗆咳而引發的戲入性肺炎。
●病人使用抗生素不當,造成菌群失調,加上病人多為老年、抵抗力差,也增加了易感因素。
3、尿路感染
見於留置導尿管的病人,或大小便失禁,得不到良好護理的病人,常用治療細菌性尿路感染的藥有起效迅速的西藥抗生素,及安全可靠,預後效果好的中藥銀花泌炎靈片等。
4、腎功能不全
也是造成病人死亡的重要併發症,主要與以下方面因素有關:
●腦梗塞是一種“應激”狀態,體內的高腎上腺素水平,容易造成腎動脈收縮,影響腎血流量。
●很多藥物如甘露醇、抗生素也會對腎功能造成不同程度的影響。
5、褥瘡
病人長期臥床,如果不經常翻身的話,病人的某些骨隆突部分,會對固定的組織壓迫,造成局部組織長期缺血、壞死,就形成了褥瘡。預防褥瘡的最好方法是勤翻身,條件許可,應給病人使用氣墊床。
6、關節攣縮
腦梗塞病人如果沒有得到良好的康復訓練,患側的肌肉會發生廢用性萎縮,在肌肉萎縮和張力升高的共同作用下,關節長期不能正常活動,會造成病人關節畸形、攣縮。患處的關節活動會變得很疼痛。
7、應激性潰瘍
出血性中風病人和大面積腦梗死病人,常常出現上消化道大出血,也是臨床上常見併發症和常見死亡原因。所以我們在處理這類病人時,常常加用胃黏膜保護劑或制酸劑。
8、繼發性癲癇
無論是出血性還是缺血性中風,在過度急性期後,原來腦內的病灶可能會留下“瘢痕”,如果成為異常放電灶,就有可能誘發癲癇,以大發作為主。如果病人發生繼發性癲癇,就要開始正規的抗癲癇治療。
9、腦梗塞後的精神科問題
這個問題越來越得到了關注。據報導,腦梗塞後,70%的病人出現不同程度的抑鬱、焦慮和身心障礙。腦梗塞後抑鬱成為妨礙病人進一步康復的重要原因。由於肢體活動障礙,一開始會積極配合醫生治療,到處尋找“特效藥,特效療法”,以期望“完全好起來”,但是一旦醫生告訴病人腦梗塞沒有特效藥,是終生性的疾病時,又會產生“消極厭世,拖累子女,自己成了廢人……”的消極想法。而有的病人害怕再次腦梗塞,而產生了對自己的身體極端關注,一點不適就以為腦梗塞的疑病症狀和強迫症狀。腦梗塞後有的病人情緒變化大,脾氣暴躁,這些問題如果不能得到重視,對家屬,對病人自身,都是沉重的精神負擔,因此家屬要給病人以關愛,千萬不能有“嫌棄”的表現,必要的話,可以請心理醫生或精神科醫生幫助。
10、痴呆
目前,有報導說,腔隙性缺血灶和血管性痴呆有一定的聯繫。更有的病人,出現了廣泛的皮質下的動脈硬化、梗死,出現認知功能的下降。我們神經科稱之為賓斯萬格(Binswanger)腦病。
很多研究都表明,腦梗塞病人的痴呆發病率明顯高於一般人,但是腦梗塞和痴呆的進一步病理機制的聯繫,目前還不清楚。
相關知識
 多發腦梗塞性精神障礙
多發腦梗塞性精神障礙據調查,半數以上的腦梗塞病人都有長期的吸菸和飲酒史。因此,吸菸和飲酒是老年人發生腦梗塞的重要原因。吸菸可引起血液中的脂質及纖維蛋白原含量升高,致使血粘度增高。飲酒後,血液中酒精的含量迅速增高。酒精有使腦血管發生收縮、痙攣的作用。故飲酒可增加腦梗塞的發病率。因此,老年人應儘早戒菸、戒酒或限制酒的攝入量。
二、高血壓
據統計,約半數以上的老年人都有不同程度的高血壓。高血壓患者腦梗塞的發生率較血壓正常者高7倍。將血壓控制在正常水平,可有效地降低腦梗塞的發病率。隨著醫療技術的發展,採用藥物治療和非藥物治療緊密結合的辦法,將血壓控制到正常水平是完全可以做到的。因此,高血壓病人應積極控制血壓,防止發生腦梗塞。
三、糖尿病
糖尿病患者發生動脈硬化的幾率要明顯高於正常人。因此,糖尿病也是老年人發生腦梗塞的一個重要危險因素。故老年人每年至少要做兩次血糖檢查,以便及早發現和治療糖尿病,降低腦梗塞的發病率。
四、血脂增高
肥胖的老年人大多存在血脂增高。血脂增高是誘發動脈硬化的主要危險因素。動脈硬化是老年人發生腦梗塞的直接原因。因此,體形較胖的老年人應積極減輕體重,並通過飲食、運動及藥物治療等綜合措施來調節脂質代謝,防止發生腦梗塞。
