概述
 慢阻肺
慢阻肺慢性阻塞性肺病,與肺部對香菸煙霧等有害氣體或有害顆粒的異常炎症反應有關。COPD主要累及肺臟,但也可引起全身(或稱肺外)的不良效應。但部分有可逆性。分急性加重期和穩定期。根據FEV1下降情況,將COPD分為三級:Ⅰ級(輕)FEV1≥70%;Ⅱ級(中)FEV150%~69%;Ⅲ級(重)FEV1≤50%。
慢性阻塞性肺疾病是一種重要的慢性呼吸系統疾病,患病人數多,病死率高。由於其緩慢進行性發展,嚴重影響患者的勞動能力和生活質量。COPD患者在急性發作期過後,臨床症狀雖有所緩解,但其肺功能仍在繼續惡化,並且由於自身防禦和免疫功能的降低以及外界各種有害因素的影響,經常反覆發作,而逐漸產生各種心肺併發症。
病因
慢性阻塞性肺病的確切病因不清楚,一般認為與慢支和阻塞性肺氣腫發生有關的因素都可能參與慢性阻塞性肺病的發病。已經發現的危險因素大致可以分為外因(即環境因素)與內因(即個體易患因素)兩類。外因包括吸菸、粉塵和化學物質的吸入、空氣污染、呼吸道感染及社會經濟地位較低的人群(可能與室內和室外空氣污染、居室擁擠、營養較差及其他與社會經濟地位較低相關聯的因素有關)。內因包括遺傳因素、氣道反應性增高、在懷孕期、新生兒期、嬰兒期或兒童期由各種原因導致肺發育或生長不良的個體。
個體因素
某些遺傳因素可增加COPD發病的危險性。已知的遺傳因素為α1-抗胰蛋白酶缺乏。重度α1-抗胰蛋白酶缺乏與非吸菸者的肺氣腫形成有關。在我國α1-抗胰蛋白酶缺乏引起的肺氣腫迄今尚未見正式報導。支氣管哮喘和氣道高反應性是COPD的危險因素,氣道高反應性可能與機體某些基因和環境因素有關。
環境因素
 慢阻肺病因
慢阻肺病因1、吸菸:吸菸為COPD重要發病因素。吸菸者肺功能的異常率較高,FEV1的年下降率較快,吸菸者死於COPD的人數較非吸菸者為多。被動吸菸也可能導致呼吸道症狀以及COPD的發生。孕期婦女吸菸可能會影響胎兒肺臟的生長及在子宮內的發育,並對胎兒的免疫系統功能有一定影響
2、職業性粉塵和化學物質:當職業性粉塵及化學物質(煙霧、過敏原、工業廢氣及室內空氣污染等)的濃度過大或接觸時間過久,均可導致與吸菸無關的COPD發生。接觸某些特殊的物質、刺激性物質、有機粉塵及過敏原能使氣道反應性增加。
3、空氣污染:化學氣體如氯、氧化氮、二氧化硫等,對支氣管黏膜有刺激和細胞毒性作用。空氣中的煙塵或二氧化硫明顯增加時,COPD急性發作顯著增多。其他粉塵如二氧化矽、煤塵、棉塵、蔗塵等也刺激支氣管黏膜,使氣道清除功能遭受損害,為細菌入侵創造條件。烹調時產生的大量油煙和生物燃料產生的煙塵與COPD發病有關,生物燃料所產生的室內空氣污染可能與吸菸具有協同作用。
4、感染:呼吸道感染是COPD發病和加劇的另一個重要因素,肺炎鏈球菌和流感嗜血桿菌可能為COPD急性發作的主要病原菌。病毒也對COPD的發生和發展起作用。兒童期重度下呼吸道感染和成年時的肺功能降低及呼吸系統症狀發生有關。
5、社會經濟地位:COPD的發病與患者社會經濟地位相關。這也許與室內外空氣污染的程度不同、營養狀況或其他和社會經濟地位等差異有一定內在的聯繫。屍檢材料證明,氣候和經濟條件相似情況下,大氣污染嚴重地區慢性阻塞性肺疾病發病率比污染較輕地區為高。
發病機制
 慢阻肺
慢阻肺COPD的發病機制尚未完全明了。目前普遍認為COPD以氣道、肺實質和肺血管的慢性炎症為特徵,在肺的不同部位有肺泡巨噬細胞、T淋巴細胞(尤其是CD8+)和中性粒細胞增加,部分患者有嗜酸性粒細胞增多。激活的炎症細胞釋放多種介質,包括白三烯B4(LTB4)、白細胞介素8(1L-8)、腫瘤壞死因子α(TNF-α)和其他介質。這些介質能破壞肺的結構和(或)促進中性粒細胞炎症反應。除炎症外,肺部的蛋白酶和抗蛋白酶失衡、氧化與抗氧化失衡以及自主神經系統功能紊亂(如膽鹼能神經受體分布異常)等也在COPD發病中起重要作用。
臨床表現
症狀
 慢阻肺
慢阻肺(1)慢性咳嗽:通常為首發症狀。初起咳嗽呈間歇性,早晨較重,以後早晚或整日均有咳嗽,但夜間咳嗽並不顯著。少數病例咳嗽不伴咳痰。也有部分病例雖有明顯氣流受限但無咳嗽症狀。
(2)咳痰:咳嗽後通常咳少量黏液性痰,部分患者在清晨較多;合併感染時痰量增多,常有膿性痰。
(3)氣短或呼吸困難:這是COPD的標誌性症狀,是使患者焦慮不安的主要原因,早期僅於勞力時出現,後逐漸加重,以致日常活動甚至休息時也感氣短。
(4)喘息和胸悶:不是COPD的特異性症狀。部分患者特別是重度患者有喘息;胸部緊悶感通常於勞力後發生,與呼吸費力、肋間肌等容性收縮有關。
(5)全身性症狀:在疾病的臨床過程中,特別在較重患者,可能會發生全身性症狀,如體重下降、食慾減退、外周肌肉萎縮和功能障礙、精神抑鬱和(或)焦慮等。合併感染時可咳血痰或咯血。
病史特徵
 慢阻肺
慢阻肺(1)吸菸史:多有長期較大量吸菸史。
(2)職業性或環境有害物質接觸史:如較長期粉塵、煙霧、有害顆粒或有害氣體接觸史。
(3)家族史:COPD有家族聚集傾向。
(4)發病年齡及好發季節:多於中年以後發病,症狀好發於秋冬寒冷季節,常有反覆呼吸道感染及急性加重史。隨病情進展,急性加重愈漸頻繁。
(5)慢性肺原性心臟病史:COPD後期出現低氧血症和(或)高碳酸血症,可並發慢性肺原性心臟病和右心衰竭。
體徵
 慢阻肺
慢阻肺COPD早期體徵可不明顯。隨疾病進展,常有以下體徵:
(1)視診及觸診:胸廓形態異常,包括胸部過度膨脹、前後徑增大、劍突下胸骨下角(腹上角)增寬及腹部膨凸等;常見呼吸變淺,頻率增快,輔助呼吸肌如斜角肌及胸鎖乳突肌參加呼吸運動;患者不時採用縮唇呼吸以增加呼出氣量;呼吸困難加重時常採取前傾坐位;低氧血症者可出現黏膜及皮膚紫紺,伴右心衰竭者可見下肢水腫、肝臟增大。
(2)叩診:由於肺過度充氣使心濁音界縮小,肺肝界降低,肺叩診可呈過度清音。
(3)聽診:兩肺呼吸音可減低,呼氣相延長,平靜呼吸時可聞乾性音,兩肺底或其他肺野可聞濕音;心音遙遠,劍突部心音較清晰響亮。
診斷
 慢阻肺
慢阻肺COPD的診斷應根據臨床表現、危險因素接觸史、體徵及實驗室檢查等資料綜合分析確定。肺功能測定指標是診斷COPD的金標準。用支氣管舒張劑後FEV1/FVC<70%可確定為不完全可逆性氣流受限。凡具有吸菸史及(或)環境職業污染接觸史及(或)咳嗽、咳痰或呼吸困難史者均應進行肺功能檢查。COPD早期輕度氣流受限時可有或無臨床症狀。胸部X線檢查有助於確定肺過度充氣的程度及與其他肺部疾病鑑別。
1.胸部X線檢查注意肺紋理、兩肺透亮度、肺大泡、心影大小及位置、縱隔及橫膈位置和活動度。
2.肺功能檢查注意有無阻塞性通氣功能障礙;注意殘氣容積(RV)及殘氣容積與肺總量百分比(RV/TLC%);肺一氧化碳彌散量(DLco);注意血氣變化,有無動脈血氧分壓(PaO2)降低和動脈血二氧化碳分壓(PaCO2)增高。
3.心電圖檢查注意有無低電壓表現。
鑑別診斷
 慢性阻塞性肺疾病
慢性阻塞性肺疾病慢性阻塞性肺疾病(COPD)應與支氣管哮喘、支氣管擴張症、充血性心力衰竭、肺結核等鑑別。與支氣管哮喘的鑑別有時存在一定困難。
COPD多於中年後起病,哮喘則多在兒童或青少年期起病;慢性阻塞性肺疾病(COPD)症狀緩慢進展,逐漸加重,哮喘則症狀起伏大;慢性阻塞性肺疾病(COPD)多有長期吸菸史和(或)有害氣體、顆粒接觸史,哮喘則常伴過敏體質、過敏性鼻炎和(或)濕疹等,部分患者有哮喘家族史;慢性阻塞性肺疾病(COPD)時氣流受限基本為不可逆性,哮喘時則多為可逆性。然而,部分病程長的哮喘患者已發生氣道重構,氣流受限不能完全逆轉;而少數COtD患者伴有氣道高反應性,氣流受限部分可逆,此時應根據臨床及實驗室所見全面分析進行鑑別。
病症分類
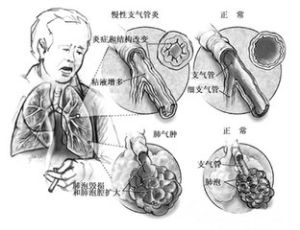
慢性支氣管炎:是指氣管、支氣管黏膜及其周圍組織的慢性非特異性炎症。臨床上以長期咯、咳痰或伴有喘息及反覆發作為特徵。慢性咳嗽、咳痰或伴有喘息,每年發作持續3個月,連續2年或以上,並能排除心、肺其他疾患而反覆發作,部分病人可發展成阻塞性肺氣腫、慢性肺原性心臟病。
肺氣腫:肺氣腫系指終末細支氣管遠端(包括呼吸性細支氣管、肺泡管、肺泡囊和肺泡)氣腔增大,並伴有腔壁破壞性改變的一種病理狀態。
治療
1.穩定期治療
可採用非藥物治療:戒菸,運動或肺康復訓練,接種流感疫苗與肺炎疫苗。
2.康復治療
如理療、高壓負離子氧療等對COPD患者肺功能的康復有利。
3.心理調適
良好的心情將有利於患者積極面對疾病、增加治療的順從性,並有利於建立良好的人際關係,這將更有利於疾病的恢復。
4.飲食調節
多吃水果和蔬菜,可以吃肉、魚、雞蛋、牛奶、豆類、蕎麥。吃飯時少說話,呼吸費力吃得慢些。胖的要減肥,瘦的要加強營養,少食多餐。
5.長期家庭氧療
如有呼吸衰竭建議長期低流量吸氧,每天超過15小時。
6.藥物治療
現有藥物治療可以減少或消除患者的症狀、提高活動耐力、減少急性發作次數和嚴重程度以改善健康狀態。吸入治療為首選,教育患者正確使用各種吸入器,向患者解釋治療的目的和效果,有助於患者堅持治療。
(1)支氣管擴張劑臨床常用的支氣管擴張劑有三類,β2受體激動劑、膽鹼能受體阻斷劑和甲基黃嘌呤,聯合套用有協同作用。
(2)吸入糖皮質激素有反覆病情惡化史和嚴重氣道阻塞,FEV1<50%預計值的患者可吸入糖皮質激素。
(3)祛痰和鎮咳祛痰劑僅用於痰黏難咳著,不推薦規則使用。鎮咳藥可能不利於痰液引流,應慎用。
(4)抗氧化劑套用抗氧化劑如N-乙醯半胱氨酸、羧甲司坦等可稀化痰液,使痰液容易咳出,並降低疾病反覆加重的頻率。
7.急性加重期治療
(1)吸氧目標是維持血氧飽和度達88%~92%。
(2)支氣管擴張劑吸入短效的支氣管擴張劑,如異丙托溴銨、沙丁胺醇。
(3)全身糖皮質激素2014年GOLD指南更新版推薦甲強龍,連續用藥5天。
(4)抗感染藥物以下三種情況需要使用:呼吸困難加重,痰量增多,咳膿痰;膿痰增多,並有其他症狀;需要機械通氣。
預防
 慢阻肺
慢阻肺1.戒菸
吸菸是導致COPD的主要危險因素,不去除病因,單憑藥物治療難以取得良好的療效。因此阻止COPD發生和進展的關鍵措施是戒菸。
減少職業性粉塵和化學物質吸入,對於從事接觸職業粉塵的人群如:煤礦、金屬礦、棉紡織業、化工行業及某些機械加工等工作人員應做好勞動保護。
2.減少室內空氣污染
避免在通風不良的空間燃燒生物燃料,如燒柴做飯、在室內生爐火取暖、被動吸菸等。
3.防治呼吸道感染
積極預防和治療上呼吸道感染。秋冬季節注射流感疫苗;避免到人群密集的地方;保持居室空氣新鮮;發生上呼吸道感染應積極治療。
4.加強鍛鍊
根據自身情況選擇適合自己的鍛鍊方式,如散步、慢跑、游泳、爬樓梯、爬山、打太極拳、跳舞、雙手舉幾斤重的東西,在上舉時呼氣等。
5.呼吸功能鍛鍊
COPD患者治療中一個重要的目標是保持良好的肺功能,只有保持良好的肺功能才能使患者有較好的活動能力和良好的生活質量。因此呼吸功能鍛鍊非常重要。患者可通過做呼吸瑜珈、呼吸操、深慢腹式阻力呼吸功能鍛鍊(可藉助於肺得康)、唱歌、吹口哨、吹笛子等進行肺功能鍛鍊。
6.耐寒能力鍛鍊
耐寒能力的降低可以導致COPD患者出現反覆的上呼吸道感染,因此耐寒能力對於COPD患者顯得同樣很重要。患者可採取從夏天開始用冷水洗臉;每天堅持戶外活動等方式鍛鍊耐寒能力。
注意事項
 飲食保健
飲食保健1、飲食宜清淡,不宜過飽、過鹹;戒菸酒,慎食辛辣、刺激性食物,少用海鮮魚蝦及油煎品,以免刺激氣道,引起咳嗽,使氣促加重。
2、肺氣腫繼發感染時,應多喝水,進半流質飲食,有利於痰液稀釋咳出。
3、肺氣腫痰多清稀,氣短喘息時,可多吃些溫性的食物,如富含營養的雞湯、豬肝湯、瘦肉、豆製品等,以便補肺益氣。
4、肺氣腫日久、喘息加重者,宜選擇滋陰生津的食物,如梨、話梅、蘋果、山楂、鱉等。
5、避免食用含鎂多的食物,如豆類、汽水、馬鈴薯、香蕉等,以免加重氣喘。
6、忌用食物:肥肉、豬肉、油炸食品、酒、辣椒、芥末、洋蔥、魚、蝦。
7、注意保暖,避免受涼,預防感冒。改善環境衛生,避免煙霧、 粉塵和刺激性氣體對呼吸道的影響。
世界慢阻肺日
 慢性阻塞性肺疾病
慢性阻塞性肺疾病世界衛生組織將每年11月第三周的周三被定為世界慢阻肺日,宗旨是幫助人們提高對慢阻肺的認識,改善慢阻肺診斷不足和治療不力的現狀。它致力於向那些可能患有慢阻肺但尚未被診斷出的人們強調:呼吸困難不是伴隨衰老而來的不可避免的一部分,症狀可以被改變。它同時向慢阻肺患者傳遞出一個積極的信息,有效的治療可以讓慢阻肺患者感覺更好,生活質量更高。
據世界衛生組織估計,全球目前有6億人患有慢阻肺,平均每年約有270萬人死於慢阻肺,心腦與血管、糖尿病、惡性腫瘤和慢性呼吸系統疾病被世界衛生組織並稱為“四大慢病”。由於種種原因,公眾對前三個慢病很了解,而對第四個慢病-慢性阻塞性肺病卻知之甚少,這需要引起社會的重視。
生理學常見疾病
| 人體主要體統包括:心血管、呼吸、泌尿、生殖、神經系統、內分泌系統,認識疾病因包括以下幾個方面:疾病的病因、發病機制和病理改變,以及各系統疾病在發展嚴重時可能出現的共性病理過程。 |
呼吸內科疾病
| 研究範圍及進展呼吸內科是研究呼吸系統疾病的學科。它是既古老又年輕的學科,說它古老是因為,自從人類認識疾病以來,呼吸系統疾病就一直是危害人類健康的常見病和多發病,八十年代中期的統計資料表明,呼吸系統疾病仍然是導致死亡的主要疾病。在死亡的順序上排列第二。現在我們來認識一下這些可怕的疾病吧? |