病因
1.感染寄生蟲(血吸蟲、華枝睪吸蟲、阿米巴)、鉤端螺鏇體、細菌、病毒均可造成肝臟損害;其中尤以病毒最常見(如病毒性肝炎)。
2.化學藥品中毒如四氯化碳、氯仿、磷、銻、砷劑等,往往可破壞肝細胞的酶系統,引起代謝障礙,或使氧化磷酸化過程受到抑制,ATP生成減少,導致肝細胞變性壞死;有些藥物,如氯丙嗪、對氨柳酸、異菸肼、某些碘胺藥物和抗菌素(如四環素),即使治療劑量就可以引起少數人的肝臟損害,這可能與過敏有關。
3.免疫功能異常肝病可以引起免疫反應異常,免疫反應異常又是引起肝臟損害的重要原因之一。例如B型肝炎病毒引起的體液免疫和細胞免疫都能損害肝細胞;B型肝炎病毒的表面抗原(HBsAg)、核心抗原(HBcAg)、e抗原(HBeAg)等能結合到肝細胞表面,改變肝細胞膜的抗原性,引起自身免疫。又如原發性膽汁性肝硬化,病人血內有多種抗體(抗小膽管抗體、抗線粒體抗體、抗平滑肌抗體、抗核抗體等),也可能是一種自身免疫性疾病。
4.營養不足缺乏膽鹼、甲硫氨酸時,可以引起肝脂肪性變。這是因為肝內脂肪的運輸須先轉變為磷脂(主要為卵磷脂),而膽鹼是卵磷脂的必需組成部分。甲硫氨酸供給合成膽鹼的甲基。當這些物質缺乏時,脂肪從肝中移除受阻,造成肝的脂肪性變。
5.膽道阻塞膽道阻塞(如結石、腫瘤、蛔蟲等)使膽汁淤積,如時間過長,
 肝功能不全用藥需謹慎
肝功能不全用藥需謹慎6.血液循環障礙如慢性心力衰竭時,引起肝淤血和缺氧。
7.腫瘤如肝癌對肝組織的破壞。
8.遺傳缺陷有些肝病是由於遺傳缺陷而引起的遺傳性疾病。例如由於肝臟不能合成銅藍蛋白,使銅代謝發生障礙,而引起肝豆狀核變性;肝細胞內缺少1-磷酸葡萄糖半乳糖尿苷酸轉移酶,1-磷酸半乳糖不能轉變為1-磷酸葡萄糖而發生蓄積,損害肝細胞,引起肝硬化。
肝功能不全的症狀
肝功能不全(hepaticinsufficiency):指某些病因嚴重損傷肝細胞時,可引起肝臟形態結構破壞並使其分泌、合成、代謝、解毒、免疫功能等功能嚴重障礙,出現黃疸、出血傾向、嚴重感染、肝腎綜合徵、肝性腦病等臨床表現的病理過程或者臨床綜合徵。各種致病因素使肝實質細胞和Kupffer細胞發生嚴重損害,引起明顯代謝、分泌、合成、生物轉化和免疫功能障礙,機體發生水腫,黃疸,出血,感染,腎功能障礙及肝性腦病等臨床綜合徵,稱肝功能不全。肝功能不全的症狀
肝功能不全牽涉到全身正常機能,不僅僅是肝臟出現不適症狀,身體其他部位同樣可以起到警告作用。肝功能不全有哪些臨床症狀。
1、肝功能不全使得體內的膽紅素升高引起患者出現“三黃”症狀,即臉黃、尿黃、鞏膜發黃。
2、肝功能不全所導致物質代謝障礙,引發食欲不振、噁心、厭油膩、腹痛、腹脹、嘔吐等消化道症狀。
3、肝功能不全導致血小板數量及功能異常引起患者會出現牙齦出血、鼻出血等症狀。
4、肝功能不全使得肝臟對雌激素的滅活下降,體內的雌激素堆積引起肝掌和蜘蛛痣。一般來說,當患了慢性肝炎特別是肝硬變後,在大
肝掌和蜘蛛痣
拇指和小指的根部的大小魚際處皮膚出現了片狀充血,或是紅色斑點、斑塊,加壓後變成蒼白色。這種與正常人不同的手掌稱為肝掌。而蜘蛛痣常見於急、慢性肝炎或肝硬變,也見於妊娠期婦女及健康人,因而要引起重視。
物質代謝的改變
肝功能不全時,代謝的變化是多方面的,包括蛋白質、脂質、糖、維生素等。而且能反映在血液內血漿蛋白、膽固醇和血糖含量的變化。
(一)蛋白質代謝變化
主要表現為血漿蛋白的含量改變。
血漿蛋白主要有白蛋白、球蛋白、纖維蛋白原,以及微量的酶及酶原(如凝血酶原)等。正常人血漿蛋白總量為6-7.5克%,其中白蛋白3.8-4.8克%,球蛋白(α1、α2、β、γ)2-3克%,纖維蛋白原0.2-0.4克%,白蛋白/球蛋白的比值為1.5-2.5。
1.血漿白蛋白減少血漿白蛋白由肝細胞合成,肝細胞損害時,血漿白蛋白降低。肝臟每天合成白蛋白約12-18克,半衰期約為13.5天,因此急性肝炎在短期內,血漿白蛋白改變不明顯。肝細胞受到極其嚴重的損害(急性或慢性),如急性或亞急性肝壞死、慢性肝炎、肝硬化等,由於白蛋白合成減少,血漿白蛋白才明顯減少。血漿白蛋白減少(低於2.0克%),血漿膠體滲透壓降低,是產生腹水或全身性水腫的重要原因之一。
2.纖維蛋白原和凝血酶原等凝血物質減少纖維蛋白原、凝血酶原及凝血因子Ⅴ、Ⅶ、Ⅷ、Ⅸ、Ⅹ,均在肝細胞內合成。肝細胞嚴重損害,凝血因子(Ⅰ、Ⅱ、Ⅴ、Ⅶ、Ⅷ、Ⅸ、Ⅹ)生成減少,血液凝固性降低,是肝病患者出血傾向的重要原因。
3.球蛋白增多,主要是γ-球蛋白增多。γ球蛋白是由漿細胞產生的。肝臟疾患時,由於抗原的剌激,γ-球蛋白產生增多。β-球蛋白是由肝細胞、漿細胞、淋巴細胞合成的,其主要成分是β-脂蛋白。肝臟疾患時,β-球蛋白常常也是增多,特別是在膽汁淤滯時,如阻塞性黃疸患者,血中β-球蛋白明顯升高,這可能與脂類代謝障礙有一定關係。
肝臟疾患時,由於白蛋白合成減少,球蛋白增多。因此,雖然血漿總蛋白可以沒有明顯改變,但是白蛋白/球蛋白的比值降低,可以小於1.5-1,甚至倒置(即球蛋白多於白蛋白)。
(二)血漿膽固醇含量變化
人體內膽固醇有兩個來源:一是來自動物性食物,二是在體內合成。肝臟、小腸黏膜、皮膚合成膽固醇的能力很強。血漿膽固醇大部分來自肝臟,一部分來自食物,肝外組織合成的膽固醇一般很少進入血液。肝細胞分泌卵磷脂膽固醇脂醯轉移酶,在血漿中將卵磷脂分子中β位置上的不飽和脂醯基轉移至游離膽固醇的分子上,生成膽固醇脂,肝臟本身也能將游離膽固醇轉變為膽固醇脂。因此,血漿中膽固醇有兩種存在形式,一是游離膽固醇(占20-40%),二是膽固醇脂(占60-80%)。正常血漿膽固醇總量為150-250毫克%。膽固醇一部分由肝樁經膽道系統直接排入腸內,絕大部分(約占80%)在肝內先轉變為膽酸和脫氧膽酸,以膽鹽的形式經膽道系統排入腸內。肝功能不全時,膽固醇的形成、酯化、排泄發生障礙,引起血漿膽固醇含量的變化。
1.單純膽道阻塞,膽固醇排出受阻,血漿膽固醇總量明顯增高,而膽固醇酯占膽固醇總量的百分比正常。
2.肝細胞受損害,膽固醇酯生成減少,血漿膽固醇酯含量減少,在膽固醇總量中所占的百分比降低,血漿膽固醇總量降低或在正常範圍內。
3.肝細胞受損害同時伴有膽道阻塞(如黃疸型肝炎伴有小膽管阻塞),血漿膽固醇總量可以增高,但膽固醇酯在膽固醇總量中的百分比降低。
(三)血糖的變化
肝臟在糖代謝中具有合成、貯藏及分解糖原的作用,使肝糖原與血糖之間保持動態平衡,維持血糖濃度在一定水平。正常血糖含量為80-120毫克%。一般地說,輕度肝臟損害往往很少出現糖平衡紊亂。當肝細胞發生瀰漫性的嚴重損害時,由於肝糖原合成障礙及貯存減少,表現為空腹時血糖降低。當血糖低於60-70毫克%時,就會出現低血糖症,此時病人感到軟弱、疲乏、頭暈。腦的能量來源主要靠葡萄糖的氧化,而腦糖原的貯存量極少,主要依靠血液供給葡萄糖。當血糖急劇降低至40毫克%時,由於腦的能量供應不足,發生低血糖性昏迷。低血糖性昏迷常見於急性壞死、肝硬化及肝癌的晚期。由於肝細胞損害,不能及時地把攝入的葡萄糖合成肝糖原,食多量糖後,可發生持續時間較長的血糖升高。
血清酶的改變
肝臟是物質代謝最活躍的器官,酶的含量極為豐富。肝細胞受損或肝功能障礙時,也可反映到血清中某些酶的改變,有的升高,有的降低。臨床上常利用血清中某些酶的變動來衡量肝臟功能,了解肝細胞的損害程度或膽道系統的阻塞情況。
(一)有些血清酶升高
1.在肝細胞內合成並在肝細胞內參與代謝的酶,例如轉氨酶,(谷—丙轉氨酶、谷—草轉氨酶)、乳酸脫氫酶,由於肝細胞受損害(變性、壞死、細胞膜通透性升高)而釋放入血,使這些酶在血清中升高。在肝細胞中谷—丙轉氨酶活力比較高,因此當肝細胞損害時,血清谷—丙輕氨酶升高比較明顯。正常值;金氏單位<100,穆氏單位<40。測定血清谷—丙轉氨酶有助於判斷病情的變化。
2.從膽道排出的酶,因排泄障礙或生成增多,而在血清內增多。例如鹼性磷酸酶、γ谷氨醯轉肽酶。
鹼性磷酸酶(AKP)的作用是在鹼性環境中水解有機磷酸脂類化合物,並促進磷酸鈣在骨骼中沉積。正常人血清AKP主要來自肝臟,正常成人為3-13單位(金氏法),在正常情況下可經膽道排出。當膽道阻塞、膽內膽汁淤積時,該酶從膽道排出受阻,而隨膽汁逆流入血,與此同時,肝內AKP的合成也增加,故血清AKP的活性明顯升高。而在肝炎或肝硬化等肝細胞病變時,此酶活性變化不大,據此可以為區別阻塞性和肝細胞性黃疸指標之一。此外,當肝臟中有原發性肝癌或肝內占位性病變(如肝膿腫)時,也可見血清AKP增高,尤以轉移性肝癌病人,增高更顯著。
γ-谷氨醯轉肽酶(γ-GT)對於體內胺基酸和蛋白質的吸收、分泌和合成都是必需的。主要存在於腎小管及肝毛細膽管處,血清中γ-GT主要來自肝臟和由膽道排出。它能將谷胱甘肽中的γ-谷氨醯基團轉移到其它胺基酸或多肽上。
病毒性肝炎或慢性活動性肝炎時,此酶可輕度升高,而在阻塞性黃疸、原發性肝癌或轉移性肝癌時明顯升高。無黃疸而γ-GT明顯升高,注意排除肝癌。
(二)有些血清酶降低
在肝細胞內合成並不斷釋放入血的酶,例如血清膽鹼脂酶(或稱假性膽鹼脂酶),因肝細胞受損害,合成減少,血清膽鹼脂酶降低。正常值:比色法為30-80單位。
血清內酶活性的變化,取決於組織內酶釋放的多少、組織內酶產生的改變和酶排泄的異常三個因素。這些改變缺乏特異常性,不同的疾病均可引起同一酶活性的變化,但如果把各種不同的酶組合成酶譜,用以分析不同疾病時酶譜的譜型,則能彌補單項酶活性測定之不足。在由谷丙轉氨酶(GPT)、鹼性磷酸酶(AKP)、乳酸脫氫酶(LDH)、磷酸已糖異構酶(PHI)和γ谷氨酶轉肽酶(γ-GT)組成的酶譜中,若GPT、PHI顯著高,其餘各酶活性正常或輕度升高,則提示肝細胞受損,稱為“肝細胞損傷型酶譜”,若以γ-GT和AKP活性升高為主,則稱為“梗阻型酶譜”,如GPT正常或輕度升高,其餘和酶顯著升高,則稱為“肝癌型酶譜”。臨床上所作的酶譜測定,利用不同的譜型對肝膽疾病作早期診斷和鑑別診斷有一定幫助。
生物轉化和排泄功能的變化
(一)解毒功能降低
肝臟是人體重要的解毒器官。機體代謝過程中產生的有毒物質,
 肝功能不全
肝功能不全例如蛋白質代謝產生的氨,在肝內變成無毒的尿素,從大腸吸收的有毒物質(如氨、胺類、吲哚、酚類等)以及直接來自體外的毒物,隨血液進入肝臟後,在肝細胞中經生物轉化作用,變成無毒或毒性較小隨尿或膽汁排出體外。這些變化稱為解毒功能。
肝臟的解毒功能有氧化、還原、結合、水解、脫氨等方式,其中主要是氧化和結合解毒。
1.氧化解毒氧化解毒是最常見的解毒方式。許多有毒物質在肝內經氧化後,即被破壞而失去毒性。例如,在腸內經腐敗作用所產生的胺類,可由肝組織內活性很強的單胺氧化酶及二胺氧化酶的作用,先被氧化成醛及氨。醛再被氧化成酶,最後變成二氧化碳及水;氨在肝內合成尿素。
2.結合解毒結合解毒是體內最重要的解毒方式。許多有毒物質常不能在體內被氧化或還原,或雖經氧化或還原仍有毒性。這類物質的解毒方式是在肝細胞的內質網中與葡萄糖醛、硫酸鹽、甘氨酸等結合,生成無毒、毒性較小而易於溶解的化合物,然後從體內排出。由於肝臟能合成葡萄糖醛酸,因此與葡萄糖醛酸結合的解毒方式最常見。例如食物殘渣在大腸內腐敗後,常產生許多有毒的酚類化合物,這些有毒物質被吸收後,在肝內與葡萄糖醛酸結合解毒。也能與硫酸鹽結合解毒。
又如色胺酸在大腸內腐敗生成有毒性的吲哚,被吸收後先在肝內氧化成為吲哚(吲哚酚),然後再與硫酸鹽(或葡萄糖醛酸)結合成無毒的尿藍母,隨尿排出。
當肝功能不全時,肝解毒功能降低,引起機體中毒。
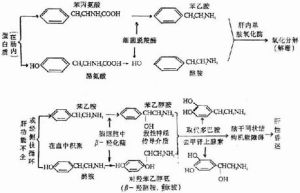
(二)對激素的滅能作用低
正常有些激素是肝臟內破壞的(稱為肝臟對激素的滅能作用),例如雌激素、抗利尿激素、醛固酮等。
雌激素在體內降解主要是在肝內進行,雌激素在羥化酶作用下,生成雌三醇,孕酮被還原為孕二醇。雌三醇和孕二醇在肝內與葡萄糖醛酸或硫酸鹽結合,隨膽汁和尿排出。動物實驗及人體研究證明,肝臟受損害後,對激素的滅能作用減退,使體內及尿內的雌激素含量增加。有些肝病,(如門脈性肝硬化)患者,血與尿中的雌激素都增加,並出現蛛蜘痣(皮膚上以小動脈為中心及其向周圍放射狀毛細血管組成的一種小血管擴張現象)、肝掌(手掌充血發紅)。蜘蛛痣及肝掌的出現,與肝臟的滅能作用減退,體內雌激素增多有關。此外,雌激素破壞減少,男子出現乳房發育,睪丸萎縮;女子可出現月經失調。
肝臟對抗利尿激素及醛固酮也具滅能作用。實驗證明,肝浸出物有破壞抗利尿激素的作用。肝臟損害時,對抗利尿激素的滅能作用減弱,引起體內抗利尿激素增多。實驗證明,將醛固酮和肝臟切片放在一起,置於保溫箱內,醛固酮瀦留鈉的作用即可消失。當肝臟受損害時,醛固酮在肝內破壞減少,在體內增多。因此,在肝功能不全時,尤其是肝硬化患者,體內抗利尿激素及醛固酮增多是引起水腫及腹水的原因之一。
(三)排泄功能降低
肝臟有一定的排泄功能,如膽色素、膽鹽、膽固醛、鹼性磷酸酶以及Ca++、Fe+++等,可隨膽汁排出。解毒作用後的產物除一部分由血液運到腎臟隨尿排出外,也有一部分從膽汁排出;As+++、Hg++及某些藥物和色素在某種情況下進入機體後,也是膽道排出。肝臟對一些內源性或外源性有毒物質的排泄,必須經過肝細胞的攝取、生物轉化、輸送及排出等一系列過程。肝臟排泄功能降低時,由肝道排泄的藥物或毒物在體內蓄積,導致機體中毒。
臨床上常用酚四溴酞鈉(BSP)清除試驗,來判斷肝臟的排泄功能。BSP是一種無毒性、在血液內不變化的染料,注入血液後,大部分與白蛋白及α1-球蛋白結合。在健康人體內約80%由肝細胞攝取,15-20%由骨骼肌攝取,僅2%由腎臟排出。BSP在肝細胞內與谷胱甘肽等結合的形式排入膽管。試驗時,由靜脈注入BSP5mg/公斤體重,正常注射後一小時,血內已不能查出這種染料,或只有很微量,如果注射後30分鐘,血內還滯留有注入量的10-40%,表示有輕度肝功能減退;滯留50-80%,表示中等度肝功能減退;滯留90%以上,表示有嚴重的肝功能不全。
相關資料
http://zhidao.baidu.com
http://zhuanti.qm120.com
生理學常見疾病
| 人體主要體統包括:心血管、呼吸、泌尿、生殖、神經系統、內分泌系統,認識疾病因包括以下幾個方面:疾病的病因、發病機制和病理改變,以及各系統疾病在發展嚴重時可能出現的共性病理過程。 |