簡介
 肺膿腫
肺膿腫肺膿腫(lung abscess)是由於多種病因所引起的肺組織化膿性病變。早期為化膿性炎症,繼而壞死形成膿腫。多發生於壯年,男多於女。根據發病原因有經氣管感染型、血源性感染型和多發膿腫及肺癌等堵塞所致的感染型3種。肺膿腫也可以根據相關的病原進行歸類,如葡萄球菌性、厭氧菌性或麴黴菌性肺膿腫。自抗生素廣泛套用以來,肺膿腫的發生率已大為減少。
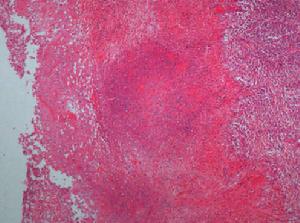
肺膿腫是由於多種病原菌所引起的肺組織化膿性炎症。外周被肉芽和纖維組織包繞形成膿腫,進而壞死液化潰入支氣管,膿液經咳嗽排出形成膿腔。
分類
根據感染途徑,肺膿腫可分為3型:①吸入性肺膿腫(病原體經口、鼻、咽腔吸入致病)。
②某些細菌性肺炎、支氣管擴張、支氣管囊腫、支氣管肺癌、肺結核空洞等繼發感染導致繼發性肺膿腫。
③因皮膚外傷感染、癤、癰等所致的感染中毒症,菌栓經血行播散到肺,引起小血管栓塞、炎症和壞死而形成血源性肺膿腫。
病因
 肺膿腫
肺膿腫1.吸入口咽部細菌
(1)牙、牙周感染:神志不清、濫用乙醇或鎮靜藥、癲癇、頭部外傷、腦血管意外、糖尿病昏迷以及其他疾病所致的衰竭導致咳嗽反射消失誤吸。
(2)吞咽紊亂:食管良性或惡性狹窄、延髓麻痹、賁門失弛緩症、咽囊存在導致誤吸。
2.各種細菌混合感染引起壞死性肺炎。
3.遠處血行播散如尿道感染、腹部盆腔膿腫、左心心內膜炎、身上各種插管所致感染、感染性血栓性脈管炎。
4.原有的肺病變如支氣管擴張、支氣管堵塞(腫瘤、異物、先天異常)。
5.原發或繼發免疫缺陷能引起肺膿腫的細菌很多,且多為混合感染,一般與上呼吸道、口腔常存細菌一致,包括需氧、兼性厭氧和厭氧細菌:如肺炎球菌、金黃色葡萄球菌、溶血性鏈球菌、變形桿菌、克雷白桿菌、大腸桿菌、銅綠假單胞菌、變形桿菌等;厭氧菌有腖鏈球菌、腖球菌、核粒梭形桿菌等。近年來由於培養技術的進步,發現吸入性厭氧菌感染率可高達90%。
發病機制
肺膿腫可根據發病時間和致病菌進行分類。急性肺膿腫不超過4~6周,慢性膿腫時間更長。由口鼻腔吸入含菌污染物至肺內後堵塞住一段或小段支氣管,使遠端肺不張、局部細菌迅速繁殖生長,產生炎症,小血管栓塞,肺組織很快壞死,約1周后液化成膿腫。膿腔擴大,破壞周圍小支氣管,膿液可從大氣管排出,形成一膿腔,體積大小不等,單個或多發,可發生於肺內任何部位。多發性小膿腫(<2cm)的形成與肺炎或肺壞疽有關。部分壞死後的膿腫呈一半固體腫塊,不向支氣管排出膿液,則很像腫瘤。膿腫多在肺邊緣胸膜下,但因胸膜早期即有炎症粘連,膿腔破向胸膜成膿胸或膿氣胸的並不多。在急性期如引流通暢,膿順利排出,加上藥物治療,病變可漸癒合,留下少量纖維組織。如細菌毒力強,治療不適當,支氣管引流不暢,則病變擴大,肺裂對感染阻擋作用很少,病變常侵及鄰段及鄰葉,甚至波及全肺。支氣管如有活瓣性堵塞,則可形成張力性空洞,易破向胸腔。
如急性膿腫未能及時控制,肺部炎症及膿腔遷延至2~3個月以上,則成為慢性肺膿腫。肺多處被破壞,中有紆曲的竇道相通,病變在破壞的同時又有組織修復,膿腔漸為較厚的纖維壁包繞。支氣管因炎症侵犯及開口堵塞,產生不同程度的擴張。膿腫可以處於靜止狀態,也可能因為痰液外溢使感染播散。肺組織因纖維化而收縮。胸膜因反覆炎症形成緊密的粘連,體循環與肺循環形成許多血管溝通,粘連中有較粗大的血管,甚至在體表也能聽到收縮期或連續性血管雜音(胸膜粘連雜音)。肺門的粘連很緊,支氣管動脈增粗擴大。重力和誤吸時體位是病變肺段的決定因素,因此雙下肺背段和右上葉前、後段外側亞段是誤吸好發部位,占肺膿腫的85%。仰臥位肺膿腫發生在右側的較左側多,以右下葉背段最常見,因右總支氣管與中線夾角小,且較粗,污染物易進入。同樣的理由,下葉背段,上葉後段,“腋段”是多發處。在右前段、中葉和舌段發生肺膿腫,應懷疑存在氣管部分梗阻或吞咽異常等誘因。
症狀和體徵
 肺膿腫
肺膿腫肺膿腫大多急性、亞急性起病,開始畏寒、高熱、咳嗽、咳黏液痰或黏液膿痰。如炎症波及胸膜,有胸痛。病變範圍廣的,中毒症狀重,呈全身衰弱,有氣短、心跳快、出汗、食慾減退。1~2周后膿腫破入支氣管,突然咳出大量膿痰,1天可多達數百毫升,因有厭氧菌感染,痰有臭味,靜置後分為3層,由上而下為泡沫、黏液及膿渣。膿排出後,全身症狀好轉,體溫下降,如能及時套用有效抗生素,則病變可在數周內漸好轉,體溫趨於正常,痰量減少,一般情況恢復正常。如治療不及時不徹底,用藥不合適、不充分,身體抵抗力低,病變可漸轉為慢性。有的破向胸腔形成膿氣胸或支氣管胸膜瘺。此時症狀時輕時重,主要是咳嗽、咳膿痰,不少有咯血,從痰帶血至大咯血,間斷髮熱及胸痛等。因長期慢性中毒及消耗,不少患者出現消瘦、貧血。個別有腦、肝、腎轉移膿腫。慢性膿腫常有不規則治療史,病變穩定時情況稍好轉。
體徵:早期病變範圍小的無特殊體徵。可發現肺實變體徵(如呼吸音減弱、叩診濁音、支氣管呼吸音、吸氣捻發音)以及胸膜摩擦音、胸腔積液、肺水腫、膿氣胸體徵(叩診濁音、縱隔對側移位、積液處呼吸音減弱),瓮狀呼吸音罕見。病程較長的多有杵狀指,胸廓也有塌陷畸形,活動差。有膿氣胸、支氣管胸膜瘺者檢查可見有相應的體徵。
臨床特徵
1.症狀:起病急驟,畏寒、高熱,體溫達39~40℃,伴有咳嗽、咳黏液痰或黏液膿性痰。炎症累及壁層胸膜可引起胸痛,且與呼吸有關。病變範圍大時可出現氣促。此外還有精神不振、全身乏力、食慾減退等全身中毒症狀。如感染沒能及時控制,患者咳大量膿臭痰,部分患者有不同程度的咯血。血源性肺膿腫多先有原發病灶引起的畏寒、高熱等感染中毒症的表現。經數日或數周后才出現咳嗽、咳痰,痰量不多,極少咯血。慢性肺膿腫患者常有不規則發熱、咳嗽、咳膿臭痰、消瘦、貧血等症狀。
2.體徵:肺部體徵與肺膿腫的大小和部位有關。早期常無異常體徵,膿腫形成後病變部位扣診濁音,呼吸音減低,數天后可聞及支氣管呼吸音、濕囉音;隨著肺膿腫增大,可出現空瓮音;病變累及胸膜可聞及胸膜摩擦音或呈現胸腔積液體徵。
3.慢性肺膿腫常有杵狀指(趾)。血源性肺膿腫肺部多無陽性體徵。急性吸入性肺膿腫起病急驟,患者畏寒、發熱,體溫可高達39~40℃。伴咳嗽、咳粘液痰或粘液膿痰。炎症波及局部胸膜可引起胸痛。病變範圍較大,可出現氣急。此外,還有精神不振、乏力、胃納差。約10~14天后,咳嗽加劇,膿腫破潰於支氣管,咳出大量膿臭痰,每日可達300~500ml,體溫鏇即下降。由於病原菌多為厭氧菌,故痰帶腥臭味。有時痰中帶血或中等量咯血。慢性肺膿腫患者有慢性咳嗽、咳膿痰、反覆咯血、繼發感染和不規則發熱等,常呈貧血、消瘦慢性消耗病態。
4.血源性肺膿腫多先有原發病灶引起的畏寒、高熱等全身膿毒血症的症狀。經數日至兩周才出現肺部症狀,如咳嗽、咳痰等。通常痰量不多,極少咯血。
體徵
與肺膿腫的大小和部位有關。病變較小或位於肺臟的深部,可無異常體徵。病變較大,膿腫周圍有大量炎症,叩診呈濁音或實音,聽診呼吸音減低,有時可聞濕羅音。血源性肺膿腫體徵大多陰性。慢性肺膿腫患者患側胸廓略塌陷,叩診濁音,呼吸音減低。可有杵狀指(趾)。[4]高熱、胸痛和咳大量膿臭痰。自抗生素廣泛套用以來,發病率已明顯降低。肺膿腫主要繼發於肺炎,其次並發於敗血症,偶自鄰近組織化膿病灶,如肝膿腫、膈下膿腫或膿胸蔓延至肺部。此外,腫瘤或異物壓迫可使支氣管阻塞而繼發化膿性感染,肺吸蟲、蛔蟲及阿米巴等也可引起肺膿腫。病原菌以金黃色葡萄球菌、厭氧菌為多見。早期肺組織炎症和細支氣管阻塞,繼之有血管阻塞,肺組織壞死和液化形成膿腔,最後破潰到支氣管內,致膿痰和壞死組織排出,膿腔消失後病灶癒合。如膿腫靠近胸膜,可發生局限性纖維素性胸膜炎。
症狀
 肺膿腫
肺膿腫檢查
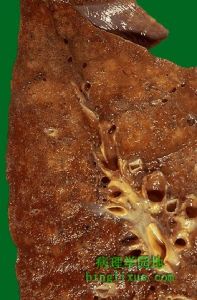 肺膿腫
肺膿腫實驗室檢查:
1.血常規檢查可見白細胞增多,核左移。
2.細菌培養藥敏試驗痰、血和胸腔積液培養對於明確病原菌有幫助。
其他輔助檢查:
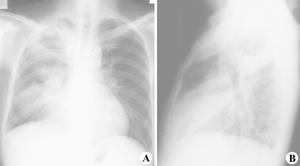
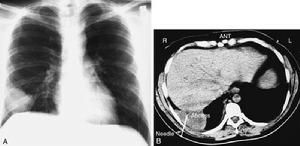
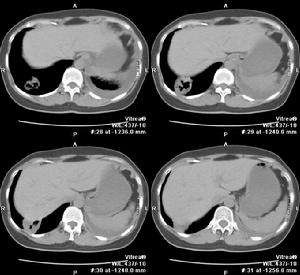
1.胸部X線檢查是肺膿腫的主要診斷方法。由於膿腫有向不同葉蔓延的特點,可波及多葉甚至全肺。但如一開始就發生在上述以外的部位,要懷疑有特殊的病因,如腫瘤堵塞性膿腫或肺囊腫感染等。肺膿腫在各不同階段病理改變很大,X線也有很大不同。急性期(在1周內)為大片緻密模糊陰影,按葉段分布呈楔形,尖向肺門,外側緊貼胸廓,縱隔或葉間胸膜面;在治療下,陰影改變較快。當膿腫與支氣管相通時,即出現空腔,由於引流支氣管多不通暢,加上體位因素,膿液不能完全排出,片上常見液平面。因壁厚,加上周圍仍有炎症,腔外有厚層,雲霧狀炎症浸潤影,慢性的周圍還有纖維化。空腔大小、形態不一,可呈圓形、橢圓形或不規則形,不少是多房的。經治療後如好轉,則空腔漸縮小、消失,留下纖維條索狀陰影及胸膜肥厚影。
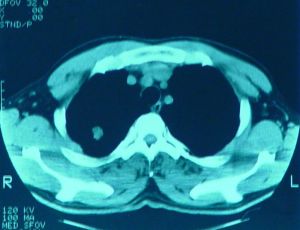
2.CT檢查斷層(包括CT)可更好了解病變範圍、部位、空腔情況。少數膿腫內膿液未排出,表現為圓形塊影,但在可見內有小空洞,真正呈實塊的不多,易誤為腫瘤。纖維化明顯的肺體積縮小,支氣管完全閉塞可有肺不張。可
見葉間胸膜增厚。膿腫破向胸腔形成膿胸或膿氣胸,片上有相應改變。
3.纖維支氣管鏡檢查纖維支氣管鏡檢查最好在病人情況較穩定時進行,不要在高熱及呼吸道炎症嚴重時檢查。檢查目的:①除外支氣管內的異物及腫瘤,如有異物即可取出,疑有腫瘤的行活檢及刷片。②了解支氣管內情況,一般可見支氣管充血、水腫、炎性或瘢痕性狹窄,便於進一步決定治療方式,已有瘢痕狹窄的,遠端肺可能有支擴或不張,多需要手術。③了解膿來源,明確病變部位,同時吸膿,注入支氣管擴張劑及抗生素等。這種治療性的檢查每周可以進行1次。也可經支氣管活檢孔放入細導管至膿腔內吸膿及注藥,效果更好。④細菌學診斷不清或結核不能除外的,可以從支氣管深部取分泌物查結核菌及一般菌培養和藥物敏感試驗。
4.支氣管造影肺膿腫的支氣管改變是相當明顯的,支氣管造影可了解病變部位及範圍,發現平片未見到或斷層上也不明確的病變,對確定治療原則及手術方式有幫助。造影能見到擴張的支氣管,充盈的膿腔,支氣管的扭曲變形、狹窄及支氣管胸膜瘺。肺膿腫的特點“三多”在造影中可以見到,即:①多房的膿腔,由不規則的竇道相通;②多支引流,即一膿腔有1支以上的支氣管引流;③多葉侵犯。造影最好在不咯血、痰少時做,必要時通過纖支鏡把痰吸乾淨後再注造影劑,充盈較好,攝片後還可以把造影劑吸出。由於造影有一定的痛苦及危險(如導致大咯血),如準備行全肺切除的,可以不做。
診斷要點
(1)典型臨床表現,如起病急驟、惡寒高熱,胸痛咳嗽和咳大量膿臭痰;
(2)白細胞和中心粒細胞顯著增高。胸部X線特點為吸入性者不同時期呈大片狀、團塊形及空腔伴液平和其周圍有炎性陰影;血源性者為多發小片、雲團狀及張力性氣囊腫的炎性陰影。不同類型肺膿腫有其好發部位;
(3)多有相關誘因,如吸入性肺膿腫常有意識障礙史;血源性者易有癤癰、創傷感染史。
鑑別診斷
以下疾病需與肺膿腫鑑別。
(1)、細菌性肺炎急性肺膿腫初期症狀及X線表現常與細菌性肺炎相似,主要鑑別點:常見肺炎多呈稽留熱,易有鐵鏽樣痰,X線多為段葉性肺實變影,病程較短。而肺膿腫常呈馳張熱、大量膿臭痰,X線易見空腔和液平,病程長,膿腫吸收多在8周以上。
(2)、肺結核空洞 好發部位有時與肺膿腫相似,尤當繼發感染時也有毒血症狀和較多膿痰,易誤診為肺膿腫,其不同點有結核病起病緩慢,且有結核中毒症狀,痰較少無臭味,易有咯血,X線所見空洞多無液平,其周圍常有結核衛星病灶,反覆查痰可見出結核桿菌。
(3)、支氣管肺癌 較大癌腫因中心壞死液化可形成癌性空洞,或癌腫阻塞支氣管其遠端可發生肺膿腫,均需與原發吸入性肺膿腫相鑑別。不同點為肺癌無明顯毒血症狀;X線所見空洞呈偏心,無液平,洞內凹凸不平,周邊有分葉、臍凹征和細毛刺征、周圍炎症不明顯均為肺癌的特徵;纖維支氣管鏡及病理細胞學檢查可確診。
(4)、支氣管肺囊腫 當繼發感染時可出現發熱、多量膿痰和病灶內液平易誤診為肺膿腫。但感染中毒症狀及病灶周圍炎症反應較輕。感染控制後可顯露出邊緣光滑的薄壁囊腔特徵,若有既往胸片對照則更易鑑別。
併發症
併發症有支氣管肺炎、肺纖維化、胸膜增厚、肺氣腫、膿胸、氣胸、及肺心病等。
治療
 肺膿腫
肺膿腫1.抗菌治療
全身療法首選青黴素對吸入性肺膿腫的致病菌包括厭氧菌均敏感,重症者可用800萬~1200萬單位/日,分兩次靜脈滴注,以提高壞死組織中的藥物濃度病情好轉後或輕症患者可用240萬單位/日,分3次肌注,直至病灶完全吸收或僅遺留纖維條索為止,療程常需8~12周。多數用藥後3~10天體溫下降,否則可能為耐藥菌或脆弱類厭氧菌,或因青黴素過敏者可改用林可黴素1.8g/d靜脈滴注或分3次肌肉注射。
2.外科治療肺膿腫的外科治療是行肺切除。
肺膿腫的肺切除術前需要精心準備,才能降低併發症率及死亡率。①術前套用有效抗生素控制肺部炎症,痰量最好能減少至50ml左右(實際上不少病人做不到),由膿性變為稀白痰。術前除急症手術外,最好治至中毒症狀消失,體溫、脈搏穩定。②對貧血、血漿蛋白低的間斷輸血,給高蛋白、富維生素飲食。③體位排痰。④準備足夠的血源,一般需2000~3000ml。
手術適應證的選擇:①藥物治療2~3個月後仍痰多、咯血、反覆急性感染。胸部X線檢查見有不可逆病變,如>2cm的厚壁空洞、大塊炎症、纖維化、廣泛支氣管擴張、因支氣管狹窄所致的肺不張及張力性空洞等。②並發膿胸、支氣管胸膜瘺、食管瘺,或有反覆氣胸。③不能除外肺癌。④大咯血或中毒症狀無法控制,但對年老體弱或危險性大的病人,目前在藥物控制下,不一定要冒險手術。
3.肺膿腫的肺切除特點
(1)肺切除範圍多為葉或全肺切除,一般很難行肺段切除。主要是肺膿腫為多葉侵犯,肺門各葉、段的動靜脈及支氣管相連很緊,肺裂間也多有粘連及病變診斷,無法分開。
(2)膿痰很多,術前控制排痰每天<50ml時才考慮手術,但是麻醉誘導後及術間仍可能湧出大量分泌物,因此麻醉要雙腔氣管插管,對無法進行雙腔插管(如氣管較細的小兒及女性),術間麻醉師勤吸痰避免痰液進入對側,術間頭稍向下垂,使分泌物易自然排出。開胸後儘量少擠壓肺組織,可先夾住支氣管,術畢仰臥位下再仔細吸痰。
(3)儘量減少出血:肺膿腫肺切除在常見疾病同類手術中是出血最多的,除一般止血方法外,如有可能左肺出血,則在肺動脈總乾放一結紮帶,便於意外出血時止血。雙側也均可在肺門上放好止血帶。肺膿腫因肺門緊密粘連,解剖構造常有改變,但支氣管變位的很少,且易通過捫診查出,必要時可行非規範性切除,先切斷支氣管,則其深處的肺血管就更易暴露。如在肺門處無法分離,就打開心包,行心包內結紮。支氣管動脈常增粗增多,如有可能,先在左主動脈支氣管動脈剛發出處或右總支氣管後方總乾處先予結紮,可減少出血。胸膜粘連中常有較粗的血管,要仔細處理,否則斷後縮進胸壁不好止血。
(4)避免意外損傷周圍器官及組織:因胸膜嚴重粘連,牽拉周圍器官,分離時要特別注意。前方如過分解剖可深入至對側胸腔,後方要看清食管及迷走神經,膈神經也容易損傷,胸腔頂行胸膜外分離時可能傷及鎖骨下動靜脈。下葉內後基底段的腫塊可能是隔離肺,仔細解剖下肺韌帶,探查有無異常的體循環血管。右下的肺膿腫可能有食管支氣管瘺存在,如未發現撕斷又未加處理,術後即出現食管瘺。
(5)防止胸腔污染:污染來源:膿腔剝破;分離肺裂切開病灶;肺膿腫周圍多有炎症,肺有裂口即可能污染胸腔。預防及處理:不勉強行肺段或單葉切除;必要時胸膜外剝離,免膿腔破開,一旦破開,儘快吸盡膿液,反覆沖洗胸腔[用甲硝唑、氯己定(洗必太)等藥物[;用紗布保護好術野;肺切除後更換敷料、手套等。徹底止血是避免術後血胸感染的重要措施。術後引流管多放一些時間,全肺切除開始1~2天的胸腔積液全部排出,必要時從胸內注入藥物。
預後
急性肺膿腫內科治癒率可達86%,發生肺壞疽者預後惡劣;少數病例因治療延誤或不正規可轉為慢性肺膿腫或並發支氣管擴張則易反覆感染和大量咯血使病程遷延,預後不良。
預防
應重視口腔、上呼吸道慢性感染的預防與治療,以杜絕污染分泌物誤吸入下呼吸道的機會。對口腔和胸腹手術病例,要認真細緻做好術前準備,術中注意麻醉深度,及時清除口腔、呼吸道血塊和分泌物,加強術後口腔呼吸道護理,如慎用鎮靜、鎮痛止咳藥物,重視呼吸道濕化、稀釋分泌物、鼓勵患者咳嗽,保持呼吸道的引流通暢,從而有效地防止呼吸道吸入性感染。積極治療皮膚癰癤或肺外化膿性病灶,不擠壓癰癤,可以防止血源性肺膿腫的發病。保健
 肺膿腫
肺膿腫2、要注意讓患者安靜臥床休息,觀察體溫、脈搏變化,咳嗽情況,咯痰難易,痰的性狀,並作好記錄,要注意室內溫度及濕度的調節,潰瘍期要注意指導患者體位引流;
3、要警惕患者大咯血,準備支氣管鏡,以便氣道被咯血阻塞時及時進行插管抽吸血液,防止窒息;
4、給予高熱量易消化的半流飲食,少油膩,忌辛辣食品,多吃水果等。
呼吸系統疾病盤點
呼吸內科疾病
| 研究範圍及進展呼吸內科是研究呼吸系統疾病的學科。它是既古老又年輕的學科,說它古老是因為,自從人類認識疾病以來,呼吸系統疾病就一直是危害人類健康的常見病和多發病,八十年代中期的統計資料表明,呼吸系統疾病仍然是導致死亡的主要疾病。在死亡的順序上排列第二。現在我們來認識一下這些可怕的疾病吧? |