疾病概述
多囊腎是一種遺傳性腎病,約占終末期腎功能不全總量的5%---10%。多囊腎隨著年齡的增長,囊腫逐漸增大,最早的表現是:腰部疼痛,血壓升高,腎臟B超結果異常。若得不到及時控制,腎囊腫繼續增大,壓迫周圍腎功能單位就會造成其損傷,啟動腎臟纖維化的進程,早期表現為小便化驗出現:蛋白和血細胞;如果腎臟纖維化的進程沒有得到有效遏止,就會出現血肌酐升高或腎小球濾過率下降,最終發展成終末期腎功能衰竭。
疾病分類
 多囊腎
多囊腎 多囊腎是腎臟的皮質和髓質出現多個囊腫的一種遺傳性腎臟疾病。其發病具有家族聚集性男女均可發病。按遺傳方式分為二型:
(1)常染色體顯性遺傳型,此型一般到成年才出現症狀;(2)常染色體隱性遺傳型,一般在嬰兒即表現明顯。
常染色體顯性遺傳型多囊腎臨床常見,約占終末期腎臟病的5%-10%。臨床表現主要有腎臟腫大、血尿、蛋白尿、高血壓,晚期可發生腎功能衰竭。
本病目前治療主要是積極控制高血壓等併發症和防治感染,保護腎功能,延緩尿毒症到來。出現尿毒症時可作透析治療和腎移植。
病因病理
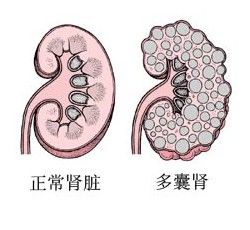 多囊腎
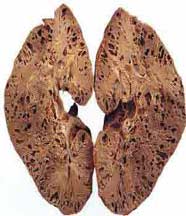
多囊腎 本病確切病因不清,約半數有家族史,在成人為顯性遺傳,而嬰兒為隱性遺傳。病理上腎臟常明顯腫大,較正常大2-3倍,色澤視是否有出血或感染等因素而定,可呈暗紅、深褐色、棕黃等。囊腫可大可小,小者直徑不到0.1cm,大者可甚大,切面腎臟呈蜂房狀巨塊,囊腫之間可互相溝通,但不與腎盂相連,受囊腫壓迫的腎實質發生纖維化等改變,囊內液體呈淺黃色或帶血色,囊壁由立方形上皮細胞所組成,囊壁下方有許多動脈,由於壓力增加以及合併感染等原因,甚至破裂出血而引起血尿。
多囊腎是一種常見的遺傳性腎病,多囊腎的病因主要是遺傳因素。可能存在3種突變基因引起成人多囊腎,按發現先後分別命名為PKD1、PKD2、PKD3,其中PKD1及PKD2基因已被克隆。PKD1是造成成人多囊腎的最主要病因,約占85%,且症狀最為嚴重。PKD1基因定位於16p13.3-p13.12,長52kb,含46個外顯子,其中外顯子1~34為多拷貝區,外顯子35~46為單拷貝區,分別占基因70%和30%的區域,蛋白質產物由4302個胺基酸殘基構成的一種糖蛋白,稱為多囊蛋白-1。基因序列中G、C含量為62.5%,其中外顯子22號和內含子21號都分別富含一段長2.5kb及0.5kb的多嘌呤-多嘧啶序列,容易形成三股DNA螺鏇結構,此外第1-33外顯子分別含有數目不等的Alu重複序列(2-11個),在染色體其它部位還存在6個同源序列區。據估計,80%以上的pkd1基因突變都發生在基因的重複序列;該區域的基因突變類型不多,大部分都集中在3’端特異片段上(重複區域內),其餘突變可能遍及整個基因,主要有缺失、移碼、無義和錯義突變等。PKD2基因位於4q21-q23,基因長68kb,由15個外顯子組成,編碼的多囊蛋白-2為由968個胺基酸殘基組成的膜通道蛋白。PKD2基因突變既有生殖細胞性的,也有體細胞性的。這些突變包括小的缺失、插入及導致翻譯提前終止的單鹼基置換,另外還有錯義突變與剪下位點突變。
儘管大多在成人以後才出現症狀,但在胎兒期即開始形成。囊腫起源於腎小管,其液體性質隨起源部位不同而不同,起源於近端小管,囊腫液內成分如Na+、K+、CI-、H+、肌酐、尿素等與血漿內相似;起源於遠端則囊液內Na+、K+濃度較低,CI-、H+、肌酐、尿素等濃度較高。
囊內上皮細胞異常增殖是ADPKD的顯著特特之一,處於一種成熟不完全或重發育狀態,高度提示為細菌的發育成熟調控出現障礙,使細胞處於一種未成熟狀態,從而顯示強增殖性。上此細胞轉運異常是ADPKD的另一顯著特徵,表現為細胞轉運密切相關的Na+-K+-ATPase的亞單位組合,分布及活性表達的改變;細胞信號傳導異常以及離子轉運通道的變化。細胞外基質異常增生是ADPKD第三種顯著特徵。目前許多研究已證明:這些異常均有與細胞生長有關的活性因子的參與。但關鍵的異常環節和途徑尚未明了。總之,因基因缺陷而致的細胞生長改變和間質形成異常,為本病的重要發病機制之一。
實驗室診斷
目前在醫學上已經能做到在症狀發生以前以影像學方式予以早期診斷,主要包括電腦斷層,腹部超音波及核磁共振等。這些診斷手段對於成年人,尤其是比較嚴重的PKD1基因突變的患者,是相當可信賴的診斷工具。但是,直接基因診斷對於常染色體顯性遺傳性多囊腎病是非常重要的,特別是在影像學的診斷模稜兩可,無法確認診斷結果時;或者是對沒有家族病史的患者等。
對於基因診斷,過去常用基因檢測方法,如cDNA序列分析,對於其敏感度及操作複雜困難度的問題,都無法符合現今常規基因診斷的需要。基因連鎖分析可以達到基因診斷的目的,但是其受限於必須在擁有多位患者成員的大家族才可能進行分析,同時由於此病有遲發性,特別是在年輕人症狀不確定時,易給分析帶來困擾。由於PKD1基因結構複雜,直接進行基因突變分析難度大,而且對PKD1和PKD2基因而言,每個家族其突變點都不相同,這更增加分析的難度。傳統的基因檢測方法如採用長距離PCR結合巢式PCR方法,此法對於排除PKD1基因多拷貝區的假基因干擾具有明顯效果,但此法受限於需數量眾多的巢式PCR引物,造成工作量大,效率低且成本較高,難以在臨床上廣泛推廣;也有採用先進行變性高效液相色譜(DHPLC)或聚合酶鏈式反應-單鏈構象多態(PolymeraseChainReaction-SingleStrandConformationPolymorphism,PCR-SSCP)進行初步篩查,對於存在可疑位點的區域再行Sanger法測序驗證,此法較快速,經濟,但其準確度較低且特異性差。針對PKD1基因結構複雜,直接進行基因突變分析難度大且易受假基因干擾的特點,新近發展了一種採用長距離PCR結合新一代高通量測序技術的方法,此法特異性高,覆蓋全面,同時可監控假基因的特異性位點,可有效排除假基因干擾;檢出率能達到80%以上。
分期規律
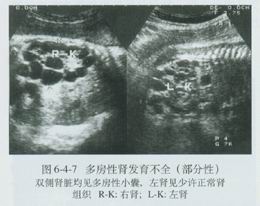 多囊腎
多囊腎多囊腎一類腎具有遺傳性的腎病,其發病和發展也有一定的規律,多囊腎的分期有如下規律,
一、發生期:此病為遺傳性疾病,一般出生即有囊腫,只是較小,不易查出,20歲以前一般不易發現,但家族中如有多囊腎病例,應早期檢查,以及早觀測到囊腫的生長狀況。注意保養。
二、成長期:患者在30—40歲,囊腫將有一較快的生長,醫學上把這一期稱為成長期。成長期應加強觀測,西醫對這一時期的治療沒有任何辦法,認為不需要治療,只是對症處理,如高血壓等,這顯得很被動的。在這一時期仍應積極的治療,治療的目的在於通過運用有較強活血化瘀作用的中藥,使囊腫不再生長或延緩囊腫的生長速度,達到延長患者壽命的作用,也可以說這是中藥活血化瘀延緩囊腫生長的關鍵時期。
三、腫大期:患者進入40歲以後,囊腫會有進一步的生長腫大,當囊腫超過4cm以後,到囊腫潰破這一時期,稱為腫大期。隨著囊腫的擴大會出現較多的臨床症狀,如腰痛,蛋白尿,血尿,血壓升高等,這時應當密切觀測,在治療上,這一時期是中西結合治療的關鍵時期。可採用中藥活血化瘀排毒泄濁,通過去除危害腎功能的囊液達到保護腎功能的目的,所以,多囊腎腫大期是中西醫結合治療保護腎功能的關鍵時期。
四、破潰期:如囊腫持續生長,在一些外因的作用下,會出現破潰,破潰之後就應該立即住院進行治療了,積極控制感染,防止敗血症和腎功能急性惡化,以利於其他對症處理。
五、尿毒症期:針對尿毒症治療,保護腎功能,晚期行腹透血透術。
臨床表現
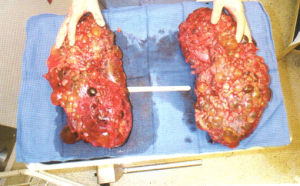 多囊腎
多囊腎 視囊腫大小,腎組織受壓程度,以及有無併發症等情況而定,嬰兒型常合併其它畸形,大多在出生數周后死亡。成人型臨床主要症狀有:
1腰、腹不適或疼痛為最常見症狀,在多為隱痛、鈍痛,固定於一側或兩側,可放射到腰背或下腹部。其原因在致是由於腫在腎臟擴張腎被膜或牽拉腎蒂或壓迫鄰近器官引起,疼痛突然加劇常為囊內出血或繼發感染引起。約1/5病人疼痛呈腎絞痛樣,大多因合併結石或出血後血塊堵塞尿路引起。
2血尿:占25~50%。可表現為鏡下血尿或肉眼血尿,常在創傷、劇烈勞動或感染後誘發或加重,血尿發作常呈周期性,間隔可達數月或數年,大量血尿除引起腎絞痛外,有時造成尿路梗阻,血尿主要由於囊壁血管被過度牽拉發生破裂所致。
3蛋白尿,約占70~90%一般量不多,24小時常在2克以下,偶爾達10克以上,故不產生腎病綜合徵。
4高血壓症群,約占70~75%。血壓高時引起頭痛、頭暈等症狀,血壓持續升高引起心臟擴大,最後發展至心力衰竭。
5腹部腫塊,雙側均可摸到者占50~80%單側摸到者占15~30%一般質地較堅硬,隨呼吸而運動。個別可因粘連而固定。
6感染,50~70%合併腎內感染,嚴重時可造成腎化膿症,狀急性感染或化膿時,表現為寒戰、高熱、尿頻、膿尿等,約1/3病人表現似為慢性腎盂腎炎,由於受到巨大囊腫壓迫,可引起腎盂積水。
7腎結石,約占10%,表現為腎絞痛。
8尿毒症,由於囊腫壓迫,並發腎盂腎炎等原因破壞腎實質引起尿毒症。
9合並其它發育畸形,以多囊肝及顱內動脈瘤多見,此外尚可合併脾臟、胰腺、卵巢、或副睪等囊腫。
病理診斷
 多囊腎--診斷
多囊腎--診斷(1)尿常規,早期無異常,中晚期時有鏡下血尿,部分患者出現蛋白尿。伴結石和感染時有白細胞和膿細胞。
(2)尿滲透壓測定。病變早期僅幾個囊腫時,就可出現腎濃縮功能受損表現,提示該變化不完全與腎結構破壞相關,可能與腎臟對抗利尿激素反應不良有關。腎濃縮功能下降先於腎小球濾過率降低。
(3)血肌酐隨腎代償能力的喪失呈進行性升高。肌酐清除率為較敏感的指標。
(4)KUB平片顯示腎影增大,外形不規則。
(5)IVP顯示腎盂腎盞受壓變形徵象,腎盂腎盞形態奇特呈蜘蛛狀,腎盞扁平而寬,盞頸拉長變細,常呈彎曲狀。
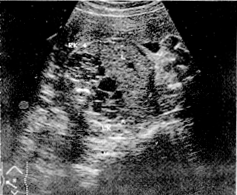
(6)B超顯示雙腎有為數眾多之暗區。
(7)CT顯示雙腎增大,外形呈分葉狀,有多數充滿液體的薄壁囊腫。
臨床上中年人有腰腹疼痛或絞痛伴血尿,或原因不明的腎功能衰竭,而貧血不明顯,檢查有腎臟明顯腫大者,應霰考慮本病可能。一般可行腎B超,X線造影以及放射性核素掃描檢查等確診。並注意與腎臟腫瘤,巨大腎盂積水等相鑑別。
1.有確鑿的本病家族史;
2.影像學檢查證實有多個充滿液體的囊腫散布在兩側腎臟的皮質和髓質;
3.基因連鎖分析檢查陽性;
療法淺析
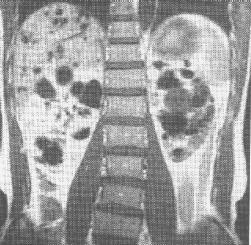 多囊腎
多囊腎多囊腎為遺傳性疾病,是腎臟一種先天性異常。雙側腎臟披髓質均可累及,但在程度上不同。在遺傳方式上表現為常染色體顯性和常染色體隱性遺傳兩種。隨著年齡增長或由於各種外在內在因素誘發,使囊腫迅速增大時,腎功能就會遭到嚴重破壞。
A、多囊腎治療--常規療法弊端日漸明顯
在多囊腎治療中,囊內穿刺引流、減壓術及腎臟切除等方法占據主流。但隨著社會科學的整體進步,這些方法的弊端也漸漸顯露出來。於是,這些措施已遠不能滿足患者對治癒多囊腎的迫切要求。
弊端一:治療流於表面,不能針對病因。
眾所周知,外科手術在治療上只長於切除病灶,消除贅生物對機體帶來的不適,根本不能從根本上治癒疾病。正所謂“野火燒不盡,春風吹又生”,引流也好,減壓也好,都只能針對較大囊腫進行治療,對較小者則沒作用,而且內壓減輕後,其餘囊腫會因為失去壓制而瘋狂增長,跳入越減壓囊腫越多,越引流對腎功能傷害越大的怪圈,直到最後腎臟被銷蝕的“體無完膚”,墜入“萬劫不復”之地。
所以,不到萬不得已,治療多囊腎不要過多過頻進行減壓術、引流術,以防出現惡性循環,使腎臟不可逆性損傷達到無法挽回的境地,造成不必要的悲劇。
弊端二:腎臟切除,腎臟移植造價太高,且其後果不可預估。
在很多人看來,腎臟切除,腎移植不失為解決根本的好方法。沒錯,這的確是治療多囊腎的有效方法之一。可是,腎臟切除作為一種較大手術創傷,考驗著患者的承受能力。而且由於多囊腎遺傳性的特點,切除一個腎臟,另一腎臟功能可能出現急速衰竭。至於腎移植,拋開高昂的費用、尋找合適腎源的漫長等待不談,單是其術後可能引發的排異性就讓很多患者望而卻步。
對於這種方法,技術還有待進一步提高。
弊端三:輔助治療藥物副作用明顯,不可長期服用。
由於多囊腎容易引起腎臟功能的損害,所以必然造成一系列繼發症狀,最明顯的是血壓升高,針對這種原因引起的高血壓,首選藥物是轉移換酶抑制劑。這種藥物效果十分明顯。而美中不足是,對少數伴有巨大腎臟的患者,可引起嚴重腎臟出血及腎功能急劇惡化,患者短時間內便會出現讓人措手不及的休克,嚴重威脅患者生命。且長期服用會造成耐藥性,對肝臟會造成不可逆的損傷,往往得不償失。
目前在醫藥市場上有很多輔助治療多囊腎藥物,主要成分大都是鈣離子拮抗劑、β2-受體阻滯劑。同轉移換酶抑制劑一樣,它們在一定程度上可緩解症狀,減輕患者痛苦,但並非長久之計。只有治病於本,把握正確方向,治療多囊腎才能事半功倍!
 多囊腎
多囊腎多囊腎治療--“消極防禦”害人不淺
與急進性治療相反,以預防為主的多囊腎治療也占很大一部分。這類患者往往已經確診為多囊腎,但由於發現較早,尚無器質性病變,有的只是一些輕微症狀。在治療上主要有臥床休息和套用鎮痛劑兩種。
臥床休息,雖然在陽性症狀出現前,或者剛出現時有一定實用性,但也只是一種消極保養手段;鎮痛劑的套用雖可減輕患者痛苦,但治標不治本,且長期套用會損害中樞神經系統,宛如“殺雞取卵”一般,對身體有害無益。
所以在治療上要採取積極態度,在方法選擇上更要慎重,不可只顧眼前,也不可急於求成;不可只盯著檢查指標降低與否,也不能盲目自信。要知道,大部分多囊腎患者在四十歲後就會發病,雖然也有終身不發病者,但這種人只是極少數。
消極防禦的結果只是讓病情進一步惡化,使腎臟出現永不可逆的損傷,錯過最佳治療時機,耽誤患者的寶貴時間。
防治方案
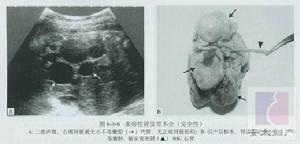 多囊腎
多囊腎多囊腎是一種先天遺傳性疾病,主要表現為雙側腎臟發生多個或無數個大小不等的液性囊腫,而使腎臟明顯增大,形態失常。隨著病情的發展,囊腫可不斷地增多增大,最終可因腎組織遭到嚴重破壞而引起腎功能衰竭。
多囊腎腎功能衰竭的臨床症狀比較複雜,除了有腰痛、腹部腫塊(增大的腎臟)、血尿等多囊腎特徵性的變化外,還可出現許多併發症,常見的有高血壓、囊腫感染、囊腫破裂等,晚期可出現腹部膨大、腰部脹痛、呼吸困難、尿多感染、噁心嘔吐等,病人十分痛苦。
多囊腎患者要積極治療與早期預防多囊腎併發症的發生與發展,以保護殘存的腎功能,避免腎功能進一步損害。只要能接受正確合理的治療,大部分病人的臨床症狀和腎功能可得以控制或改善,使病情相對穩定,生活質量提高,延年益壽。
(1)及早發現病情:據統計,多囊腎有60%-70%的遺傳傾向,且男女患病機會大致相等。所以,在一個有多囊腎家庭史的家庭中可有多人同時患病。由於多囊腎發病一般在25-35歲才開始出現症狀,有的病人甚至在出現腎功能衰竭的症狀後才被發現。故對有多囊腎家庭史的人員,宜做普查與定期隨訪,以便早期發現,及時治療。目前常用的B超、CT、MRI(核磁共振)等檢查手段,均可作出對多囊腎的診斷。血肌酐、尿素氮能反映出腎功能損害的程度與病情的發展階段,故宜作定期檢查。基因診斷方法,可了解妊娠早期胎兒的遺傳情況,對提高優生率有一定幫助。
(2)早期預防和治療併發症:高血壓、尿路感染、囊腫破裂是多囊腎常見的併發症,也是誘發和加重腎功能損害的重要因素,必須加以及時治療和控制。但在用藥過程中,應注意避免藥物的腎毒性作用。如出現血尿不止,或劇烈腰痛、腹痛等情況,很有可能是囊腫感染伴發出血或囊腫破裂所致,宜及時到醫院就診,以免延誤病情,加重腎功能衰竭。
(3)腎囊腫穿刺抽液治療:腎囊腫穿刺抽液治療是近年來西醫普遍開展的一種治療方法,適用於各種類型的腎囊腫病態。其目的主要在於通過對囊腫的穿刺抽液,消除或減輕囊腫周圍腎組織的壓迫,恢復腎血流量,保護和改善腎功能。同時對囊腫感染、出血、積膿等也有很好的療效。腎囊腫穿刺抽液治療的優點主要在於操作簡便,組織損傷小,病人痛苦少,而且可反覆多次進行,其缺陷是無法根治其囊腫。
(4)中醫藥治療:中醫中藥對於慢性腎功能衰竭的治療,具有相當的效果,尤其對早中期的病人,可明顯改善臨床症狀,控制病情的發展,降低血肌酐、尿素氮。針對多囊腎所引起的腎功能衰竭,可以辯證論治的基礎上,選用黨參、黃芪、當歸、大黃、丹參、三棱、莪術、懷牛膝、仙靈脾、地鰵蟲、蛇舌草等藥物,以扶正去邪,活血化瘀,清勢解毒,可起到良好的治療作用。但見效較慢,治療期較長。
(5)中西醫結合治療:臨床上,尤其配合特效微化中藥滲透療法治療多囊腎,是目前效果最佳,預後較好的方法之一。通過活血、通絡使其囊腫自行縮小或消失。修復自身腎功能達到根本治療腎臟囊性病的目的。
(6)家庭護理與調養:多囊腎腎功能衰竭是一種慢性進行發展的疾病,常因情緒波動、過度疲勞或飲食失節、跌跤外傷等而使病情加重。所以,多囊腎功能衰竭的病人應保持心情舒暢,勞逸結合,樹立起戰勝疾病的信心,配合治療。在飲食上宜新鮮清淡,又富於營養,多食水果,適當控制蛋白質的攝入,少食生冷肥甘或辛辣刺激之品,戒菸酒,保持大便通暢。高血壓浮腫明顯時,宜限制鈉鹽攝入。可適當參加一些文體娛樂活動,但應防止腰腹部擠壓碰撞,以免囊腫破裂出血。病情重者需臥床休息。
(7)腎替代療法:多囊腎腎功能衰竭晚期病人,常因腎臟功能的大部分喪失或完全喪失,對藥物反應很差,且臨床症狀日益加重,病情危急,此宜考慮進行腎替代療法,即血液透析,伴微化中藥滲透療法。一方面替代腎臟排毒,另一方面挽救最後的腎功能,達到減少透析次數或最終可完全免除透析,緩解病情。因腎囊腫病人腎臟明顯增大而使腹腔容量減少,腹透效果較差,故一般採用血液透析治療。對出血不止,或血壓難以控制者,必要時可考慮外科手術切除腎臟。有條件者也可進行腎移植手術。
中醫治療
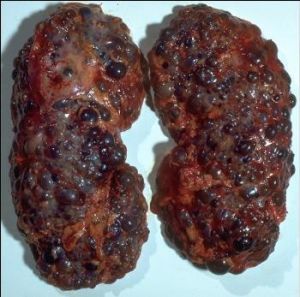 多囊腎
多囊腎 再者辯證用藥,有是證用是藥。因瘀血性質選藥:熱毒與瘀血相結者為熱瘀或毒瘀(熱毒+瘀血+尿膿細胞、白細胞等),活其血者熱毒失其所附,選既活血化瘀又清熱解毒之品如敗醬草、虎杖、紅藤、豨薟草等;瘀與濕結,則為濕瘀(水濕困脾+瘀血+尿液改變),化其瘀則水易行,選用既活血又利水的澤蘭、琥珀、益母草等藥;瘀與寒凝則為寒瘀(陽虛水泛+瘀血+尿液改變),通其血脈則寒凝自寒,選既活血又溫陽之品,如三七、桂枝等。因病程選藥:初起多為瘀熱毒氣襲肺,選既清熱解毒又宣肺利氣藥,如虎杖、敗醬草、馬鞭草、桃仁、杏仁等;中期正盛邪亢,瘀血顯露;當重劑使用,選三七、雲南白藥以及抵擋湯等蟲類活血藥;恢復其瘀血漸衰,正氣亦損,藥宜溫和兼能養正,如丹參、赤芍、當歸、牛膝、山楂之屬;晚期瘀重而正衰,宜小劑量水蛭、三七等蟲類活血輩。
最後配伍用藥,兼是證用是藥。多囊腎瘀血兼風邪襲肺者,亦伍疏風宣肺藥,麻黃連翹赤小豆湯、羌活勝濕湯是基本方。兼氣滯氣虛者,則當行氣補氣,前者藥選枳殼和杏仁,升降相因,或柴胡、枳實疏肝運脾。此外,陳皮、大腹皮、佛手等輕疏不燥之品,均可相機加入;後者藥宜黃芪、四君子之屬,對於改善腎血流量均有所裨益。臨床發現氣血兩類藥相伍,功效恰能相輔相成,尤其參、芪各益母草、三七、雲南白藥相配,有時能有效地降低尿蛋白。兼熱毒瘀結者,不宜芩連等傳統清熱解毒藥,而應選用五味消毒飲、蛇舌草、蚤休、板藍根等既解毒又活血的藥物。對於小兒腎炎則首選魚腥草、白茅根(均在30g以上)。驗之臨床,活血與解毒藥合用,能使抑菌、減毒和改善循環三方面得到加強。兼水濕內盛者,配祛濕利水藥,五苓散、五皮飲、白茅根、薏苡仁、玉米須、淡竹葉等祛濕又清熱之品。但筆者體會,因濕致瘀的尿蛋白,土茯苓100~200g,石韋30~60g加入辯證方中常能收到意外效果。
疾病危害
 多囊腎--X光片
多囊腎--X光片多囊腎的危害:單一腎囊腫的唯一危害就是可能發展成惡性囊腫,不過這很少發生。而多囊腎的危害則不同,多囊腎病隨囊腫增大的過程可能出現腎臟功能細胞的損傷,多囊腎的危害也隨之產生即多囊腎導致慢性終末期腎功能衰竭尿毒症的發生。並且多囊腎腎功能不全在臨床中比較常見。
多囊腎腎功能不全發生以後多囊腎患者往往會出現不同程度的併發症,如高血壓、噁心、嘔吐等不適。多囊腎的危害也就以多囊腎腎功能不全的出現為著。多囊腎的危害是多囊腎腎功能不全後出現的臨床症狀為表現。多囊腎患者往往早期並未注意到多囊腎的危害,粗心大意不好好針對自己的病情入手到後來多囊腎腎功能不全發生以後,尤其是終末期腎功能衰竭尿毒症發生後,多囊腎商人體內的毒素無法正常排出體外,毒素長期在身體內滯留出現症狀以後,不得不進行血液透析時才能意識到多囊腎的危害。
所以,多囊腎患者應從日常生活中注意保健,從開始就了解多囊腎的危害在日常飲食等方面照顧好自己,避免因過分大意而致多囊腎腎功能不全的出現。
如患有單一性腎囊腫,往往在因其他疾病進行檢查時,才被發現。由於囊腫會有癌細胞的一點可能,所以醫生會叫你接受進一步的檢查--一例如做超音波檢查。至於醫生還會讓你做囊腫吸引手術時,應慎重考慮腎囊腫開放式治療有復發,反覆的危險。如果囊腫液體內的細胞檢查結果一切正常,而囊腫也沒有擴大到足以造成腎損傷或引起極度不適,通常你就不需要進一步的診治。但如果囊腫變大、造成疼痛,應該儘早採取保守治療。
多囊腎的表現症狀主要有以下幾點:
一、腎囊腫:多囊腎患者的很多症狀都與腎囊腫的發展密切相關。腎臟皮質、髓質存在多發液性囊腫,直徑從數毫米至數厘米不等,囊腫的大小、數目隨病程進展而逐漸增加。男性患者腎囊腫增大的程度高於女性患者。
二、疼痛:背部或肋腹部疼痛是多囊腎患者最常見的症狀。隨年齡及囊腫增大症狀逐漸明顯,女性更為常見。急性疼痛或疼痛突然加劇常提示囊腫破裂出血、結石或血塊引起的尿路梗阻和合併感染。慢性疼痛多為增大的腎臟或囊腫牽拉腎被膜、腎蒂,壓迫鄰近器官引起。巨大肝囊腫也可引起右肋下疼痛。
三、出血:90%以上的多囊腎患者有囊內出血或肉眼血尿。多為自發性,也可發生於劇烈運動或創傷後。引起血尿的原因有囊腫血管破裂、結石、感染或癌變等。一般血尿均有自限性,2~7天可自行消失。若出血持續1周以上或患者年齡大於50歲,需排除癌變可能。
四、高血壓:高血壓是多囊腎患者最常見的早期表現之一。腎功能正常的年輕腎囊腫患者中,50%血壓高於140/90mmHg,而在終末期腎病患者中幾乎100%患有高血壓。血壓高低與腎臟大小、囊腫多少呈正比關係,且隨年齡增大不斷升高。
五、腎功能損害:早期腎功能損害常表現為腎臟濃縮功能下降。大部分患者在囊腫增長的40~60歲年可維持正常腎功能;一旦腎功能開始下降,其腎小球濾過率下降速度每年約為4.4~5.5ml/min,從腎功能受損發展至終末期腎病時間約為10年。
六、其他:20%多囊腎患者常合併腎結石,多為尿酸和(或)草酸鈣結石。泌尿道和囊腫感染是常見併發症,逆行感染為主要途徑。和普通人群相比,多囊腎患者腎細胞癌的發病年齡更早,症狀明顯,且易發生雙側肉瘤樣多中心轉移灶。
注意事項
 多囊腎
多囊腎多囊腎注意事項一:預防感冒患有多囊腎疾病的腎病病人內心是非常痛苦的,因為同別的腎病不一樣,多囊腎是一種終身性的遺傳疾病,需一輩子伴隨,既便是格外注意、家人的體貼照顧再多,仍阻擋不了囊腫繼續腫大的客觀現實。此時,如患感冒,尤其是反覆感冒就會使得多囊腎病人的腎損害加重一分,起到雪上加霜的惡化作用,更會加速腎功能損傷的進展。
多囊腎注意事項二:預防外傷
多囊腎囊腫的不斷腫大,將會導致囊腫的囊內壓不斷增高,迫使患者的雙腎也不斷增大,腹腔內壓加大。如此時任何一點輕微的外傷,如扭傷,碰傷,跌傷等就會加大腹髒內壓或外傷外力直接對腫大囊腫的衝擊,促使具有高內壓的囊腫破裂、出血,很易誘發感染。
多囊腎注意事項三:控制好血壓
絕大多數的多囊腎患者在腎功能受損之前就會出現高血壓,我們稱其多囊腎已經發病:高血壓的出現就會加速腎功能的損害,同時高血壓也會對心、腦血管的損傷,會對多囊腎伴有腦血管瘤破裂出血造成中風等的嚴重併發症,故控制好血壓對延緩腎功能惡化速度,防止併發症至關重要。
多囊腎注意事項四:控制好飲食
多囊腎患者的合理治療飲食對控制腎功能惡化進展非常重要。採用低鹽飲食每天2~3克食用鹽為宜,少吃含鉀、磷,飲食,要低蛋白、低脂肪飲食、多吃富含維生素與植物粗纖維飲食,保持大便通暢。
多囊腎飲食注意
 多囊腎
多囊腎多囊腎引起的腎功能不全、尿毒症患者,除了早期發現早期治療外,還應注意以下幾個方面:
戒用或減少食用
1:多囊腎酒類飲料:酒類、特別是白酒,對於多囊腎患者來講宜戒掉,酒類對與多囊腎的腎臟的刺激性優為重要。它可以刺激多囊蛋白活性,加速囊腫生長。
2:發酵性食品:這裡所講的發酵食品主要是菌變發酵的食品,如豆腐乳、臭雞蛋類。避免食用此類將對囊腫生長速度有利。
3:高蛋白食品:每一種腎病,都應該低蛋白飲食,避免體內氮類代謝物合成,減輕腎臟的排泄力。如大豆、豆腐、以及其他豆類製品。
4:內臟食品:動物的內臟作成的熟食也不適合多囊腎患者食用,特別是動物肝臟。中國有句傳話,吃什麼,補什麼,其實並不是這樣,多囊腎的飲食在宰殺動物過程中很多毒素遺留在肝、腎內,特別是肝臟,肝臟的功能就是解毒,很多動物代謝的毒素都遺留在內臟中,如果病人服用這些物質後無形對腎臟增加負擔,加重病情。
5: 咖啡、朱古力嚴禁食用
宜常吃多吃的食品
1:含維生素高的水果蔬菜。
2:含鐵豐富的水果蔬菜,如紅蘿蔔等。
3:能容石化石的蔬菜食品,如黑木耳等
4:有利尿作用的食品。
5:鹼性食物亦多服用,能起到治療輔助作用
食療偏方
 食療
食療多囊腎患者由於先天足,後天的養護非常重要,特別要注意飲食有節,不可過食鹽腥之品,注意勿過飢過飽,過冷過熱,以免傷及脾氣。專家為多囊腎患者提供了下面幾個食療方,多囊腎患者可選擇服用:
1.黃芪燒羊肉
羊肉、黃芪各25g,鹽、姜等佐料適量。將黃芪洗淨切片,加適量清水熬取濃汁,羊肉洗淨切塊,與黃芪汁用文火燉2~3h,加鹽調味即成。可用於面色少華,倦怠乏力,易感染者。
2.扁豆薏苡仁田雞湯
田雞3隻,薏苡仁15g,將扁豆薏苡仁浸泡半小時,田雞宰殺後去皮及內臟,切成塊。全部用料一齊放入鍋內,加適量清水武火煮沸後,文火燉至熟爛即可,飲湯食田雞。適用於納呆,噁心便溏,舌質淡,苔薄,脈濡細,屬脾虛濕盛者。
3.熟地枸杞子燉鱉魚湯
如患者眩暈頭痛,腰酸者可用鱉魚1隻(約250g),熟地15g,枸杞子30g。將熟地、枸杞子洗淨,鱉魚放放沸水中燙,去內臟、爪、頭,切塊,將全部用料放入燉盅內,加適量開水,文火隔開水燉2h,調味即成。
預防要點
 多囊腎
多囊腎預防多囊腎要注意促進身心休息:如腎性高血壓者應定時測血壓,根據血壓變化情況增加臥床休息時間。
預防多囊腎要注意合理的膳食:飲食方面應根據每種疾病的情況對患者進行具體的飲食指導,如腎功能不全時,應提高熱量(以糖為主),優質低蛋白飲食,限進液量,保持水平衡。
預防多囊腎要注意加強皮夫護理:做好慢性腎衰患者的皮夫護理,是預防皮夫感染,褥瘡及有關併發症的一項重要工作,因尿毒霜沉積對皮夫刺激,病人常有瘙癢不適,並影響睡眠,且抓破皮夫後極易感染,故慶勤用溫水擦洗,保持皮夫清潔,忌用肥皂和酒精。勤換衣褲、被單。對有嚴重水腫的病人,更需注意保護皮夫,經常更換臥姿,按摩受壓部位,預防褥瘡。
常染色體顯性遺傳性多囊腎病的遺傳諮詢對象主要是有常染色體顯性遺傳性多囊腎病家族史的高危人群以及患常染色體顯性遺傳性多囊腎病的人群。
對於已經診斷為常染色體顯性遺傳性多囊腎病的患者,應該告知其生育患病後代的風險。根據常染色體顯性遺傳規律:1)父母一方患病,子代患病的幾率為50%,男女患病幾率相等;2)父母均患病,其子代患病的幾率為75%,男女患病幾率相等;3)不患病的子代不攜帶PKD基因,與無本病的異性婚配,其子女(孫代)不會發病,即不會隔代遺傳。
為減少常染色體顯性遺傳性多囊腎病患兒出生,實現優生優育,建議:1)有常染色體顯性遺傳性多囊腎病家族史的人群婚前應行腎臟、肝臟、胰腺、脾臟等超聲檢查,並儘量避免雙方均患本病的男女婚配,以減少子代發病率;2)女性懷孕第16周后作羊水或絨毛細胞的產前PKD基因檢測,可以幫助患者選擇一個健康的後代。
發病機制三大假說
多囊腎分子發病機制假說:
(一)螺鏇區-螺鏇區相互作用假說
雖然PKD2引起的多囊腎病較PKD1所致的起病晚、進展慢,發生終末期腎功能衰竭遲,但PKD1和PKD2引起多囊腎病的病理改變是相似的,因此有學者提出多囊腎病共同發病機制,即螺鏇區-螺鏇區相互作用假說(coil-coilinteractionhypothesis)。PC1分布於細胞膜表面,與其他相關蛋白(PKDREJ、suREJ)共同構成受體,PC2分布於內質網,它們通過C端的螺鏇區,發生螺鏇區-螺鏇區相互作用,共同感知胞外配體,並以陽離子作為第二信使將信號通過共同途徑傳至細胞核。因此,兩種PC中的任何一種發生突變,都會導致信號產生及轉導通路的異常,從而引起病理改變相同的多囊腎病。
(二)二次打擊學說
雖然多囊腎上有許多個囊腫形成,但病理解剖研究發現腎囊腫僅來源於1%~5%的腎單位。如果ADPKD病人所有腎組織都遺傳了相同的突變基因,為什麼只在局部形成囊腫呢?Qian等1996年提出了體細胞等位基因突變學說,即“二次打擊(two-hit)學說。該學說認為,遺傳的PKD1雜合子基因不引起多囊腎病,只有在後天局部因素作用下,丟失了正常單倍體,個體才發生多囊腎病。該學說的提出,基於以下三個實驗依據:○1ADPKD單個囊腫是由單克隆細胞增殖形成的;○2囊腫細胞的雜合子基因發生丟失(lossof heterozygosity,LOH);○3囊腫的單倍體發生丟失。
ADPKD的囊腫形成需要兩步:一是遺傳突變,二是隨後的體細胞突變。在感染、中毒等環境因素影響下,體細胞發生突變。這種突變發生的時間和部位決定了腎囊腫發生的時間和部位。因此,在細胞水平上,ADPKD是常染色體隱性方式遺傳。1997年建立的PKD1基因打靶小鼠模型通過同源重組,把外顯子34與Neo基因置換,然後用把打靶基因轉入胚胎乾(ES)細胞,培育出轉基因小鼠。這種純合子轉基因小鼠大多數在胚胎期死亡,或在出生後不久夭折。雜合子轉基因小鼠在出生後7個月出現腎囊腫。PKD1轉基因小鼠模型證實了二次打擊學說。
有學者1998年報導了兩種PKD2基因打靶小鼠模型。一種是WS183,含有一種無功能等位基因(nullallele);另一種是在PKD2位點上將野生型外顯子與突變外顯子相連,這種新的突變引起不穩定等位基因發生基因內、基因間重組,或基因倒位,產生一種無功能等位基因。WS25形成無功能或野生型等位基因相對穩定,只有少數重組基因重新倒位。WS183和WS25雜交產生了一種雜合子模型,在雜合子丟失(LOH)基礎上,產生了多囊腎小鼠模型。該模型也證實了二次打擊學說。
除了單一的PKD1和PKD2基因二次突變外,新近有學者報導在生殖細胞PKD1基因突變基礎上,發生了體細胞PKD2基因的突變或在PKD2突變基礎上發生了PKD1基因的突變,這一現象稱為“交叉雜合性”(trans-heterozygous),即單一個體同時發生PKD1和PKD2基因的突變。這種交叉雜合性突變較單一基因突變的病情更重。
(三)終止信號假說
另一種囊腫形成的可能機制是終止信號假說(stop-signalhypothesis)。結合“二次打擊”學說和終止信號假說,解釋了囊腫的形成過程。腎單位的上皮結構起源於間質前體細胞。間質細胞積聚並逐漸形成小管腔,當管腔達到一定直徑後,感測器發出終止信號,管腔就停止擴張。這種感測器主要是細胞-細胞和細胞-基質的接觸抑制。有學者報導PC1參與細胞-細胞接觸和細胞-基質接觸,而PC2在其中的作用目前尚未明確。多囊腎病患者腎臟細胞的一個等位基因已經存在PKD1和PKD2的遺傳突變,當某些細胞的另一個等位基因出現了體細胞突變時,細胞具有了增殖優勢,不斷生長、擴張。同時體細胞突變使感測器失靈,不能發出終止信號,小管腔持續擴張,形成了囊腫。雖然所有的腎單位都經歷了遺傳突變的“第一次打擊”,但還有其他調節因素(如黏附分子、細胞骨架相關蛋白、促凋亡和抗凋亡蛋白等)影響囊腫的形成,因此只有1%~5%的腎單位出現囊腫。這些影響因素可以分為保護性因素和促進囊腫形成的因素。只有保護性因素削弱到一定閾值(左圖曲線下陰影部分)或促進囊腫形成的因素增強達到一定閾值(右圖曲線下陰影部分)時,細胞才會形成囊腫。作為感受器的細胞間接觸抑制的消失導致了細胞的增殖;而細胞與基質接觸感測器的異常導致了凋亡的增加;細胞與細胞接觸作為小管腔形成的終止信號出現了功能失調,出現細胞極性的紊亂,不斷向囊腫內分泌液體,使囊腫不斷增大。
併發症
多囊腎是整個腎臟長滿大大小小的囊腫,這些囊腫會隨年齡增大而長大,這樣會壓迫腎臟,使腎臟的結構受到損害,減少產生尿的腎單位數目,到後來腎臟受損害到不能維持人正常的生命,這時會出現尿毒症。
多囊腎的常見症狀是高血壓,血尿,腎臟增大,尿路感染,囊腫有出血時會腰部疼痛,感染時會腰痛,發熱,有腎積水時會腰部酸痛,合併結石時會有腎絞痛,血尿等。早期的多囊腎主要是對症治療,控制血壓和感染,中期可行手術治療,手術可去掉較大的囊腫,減輕對腎臟的損害,延長腎臟使用時間,晚期病人只有靠透析(如血透)來代替腎臟工作了。
如果透析後多囊腎經常出血,感染,應當開刀切除,如要做腎移植,也最好切除。多囊腎的患者平時要注意不用有腎毒性的藥物,多飲水防止感染和結石,防止腰部受撞擊,服用有效的降血壓藥,這樣可延長腎臟生命。
多囊腎併發症採用的治療方法:
1.一般治療:大多數患者不必改變生活方式和限制活動。對腎明顯腫大者,應注意防止腹部損傷,以免發生囊腫破裂。當患者處於腎功能衰竭尿毒症時,應按相應治療原則處理。
2.囊腫去頂減壓術:此手術減輕了囊腫對腎實質的壓迫,保護了大多數剩餘腎單位免遭擠壓和進一步損害,使腎缺血狀況有所改善,部分腎功能單位得到恢復,延緩了疾病的發展。手術成功的關鍵是儘可能早施行手術,囊腫減壓必須徹底,不放棄小囊腫和深層囊腫的減壓。雙側均應手術,一般雙側手術的間隔時間為半年以上。晚期病例如已有腎功能損害處於氮質血症、尿毒症期,不論是否合併有高血壓,減壓治療已無意義,手術打擊反可加重病情。
3.中藥治療:有報導採用溫陽益腎、健脾利水的治療原則取得一定療效,延緩了進程。
4.透析與移植:進入終末期腎功能衰竭時,應立即於以透析治療,首選血液透析。多囊腎的腎移植生存率與其他原因而施術者相仿,但因同時伴發的疾病,增加了術後處理的困難,影響移植效果。
5.血尿的治療:出現血尿時,除儘快明確原因給予治療外,應減少活動或臥床休息。已透析或即將透析患者,如反覆發生嚴重而無法控制的血尿,可考慮採用經導管腎動脈栓塞術。
6.感染治療:腎實質感染和囊腫內感染是本病主要併發症,一般以聯合套用抗生素為原則。
7.合併上尿路結石治療:根據結石部位及大小按尿路結石處理原則進行治療。
8.高血壓治療:腎缺血和腎素-血管緊張素-醛固酮系統的激活,是發生高血壓的主要原因,應依此選擇降壓藥物。
多囊腎的病情分級標準
Maier將多囊腎分為兩型,一型以全身症狀為主,另一型的症狀為尿路梗阻、血尿、無尿或尿毒症等。Braasch將其分為潛伏期、腎臟增大及血尿期、尿毒症期等3期。Bell分型為:
①早期型:多因摸到腫大的腎臟或有尿路造影異常而確診,可無臨床症狀;
②外科型:除可觸及腎臟外,並伴有局部疼痛、發熱、白細胞增多,或因一側腎出血引起血尿;
③內科型:臨床慢性腎小球腎炎或腎盂腎炎所致的腎功能不全為主要症狀。尿毒症之出現可突然或緩慢達數年之久。
多囊腎危害
多囊腎的危害:單一腎囊腫的唯一危害就是可能發展成惡性囊腫,不過這很少發生。而多囊腎的危害則不同,多囊腎病隨囊腫增大的過程可能出現腎臟功能細胞的損傷,多囊腎的危害也隨之產生即多囊腎導致慢性終末期腎功能衰竭尿毒症的發生。並且多囊腎腎功能不全在臨床中比較常見。
多囊腎腎功能不全發生以後多囊腎患者往往會出現不同程度的併發症,如高血壓、噁心、嘔吐等不適。多囊腎的危害也就以多囊腎腎功能不全的出現為著。多囊腎的危害是多囊腎腎功能不全後出現的臨床症狀為表現。多囊腎患者往往早期並未注意到多囊腎的危害,粗心大意不好好針對自己的病情入手到後來多囊腎腎功能不全發生以後,尤其是終末期腎功能衰竭尿毒症發生後,多囊腎商人體內的毒素無法正常排出體外,毒素長期在身體內滯留出現症狀以後,不得不進行血液透析時才能意識到多囊腎的危害。
所以,多囊腎患者應從日常生活中注意保健,從開始就了解多囊腎的危害在日常飲食等方面照顧好自己,避免因過分大意而致多囊腎腎功能不全的出現。
如患有單一性腎囊腫,往往在因其他疾病進行檢查時,才被發現。由於囊腫會有癌細胞的一點可能,所以醫生會叫你接受進一步的檢查--一例如做超音波檢查。至於醫生還會讓你做囊腫吸引手術時,應慎重考慮腎囊腫開放式治療有復發,反覆的危險。如果囊腫液體內的細胞檢查結果一切正常,而囊腫也沒有擴大到足以造成腎損傷或引起極度不適,通常你就不需要進一步的診治。但如果囊腫變大、造成疼痛,應該儘早採取保守治療。
而對於多囊腎的治療則要堅持早發現、早治療的原則,而多囊腎治療過程中應避免開放式手術對腎臟造成進一步損傷。減少因治療不當增加多囊腎的危害,過早出現腎功能不全。
多囊腎飲食保健
1、食鹽攝入的限制:根據患者病情和腎功能受損程度控制食鹽,但並非所有的慢性腎功能不全患者都要嚴格限鹽。2、水的攝入:單純性多囊腎時,由於腎臟濃縮功能下降,體內代謝產物需要較多的水分才能從腎臟排出,因此,單純性多囊腎患者如無明顯的浮腫、心衰、高血壓時,不應盲目限水。
3、蛋白質的控制:現代醫學認為,蛋白質攝入過低或過多,對腎臟都無益處。尤其是大量攝入蛋白質後,可產生過多的代謝產物,如末期腎功能不全、毒症毒素中尿素、肌酐、胍類、多胺和某些中分子物質基本上都是氮質的代謝產物。控制蛋白質對於減輕腎臟負擔,減少末期腎功能不全、毒症毒素的產生,緩解病情均起著重要的作用。
盤點常見的遺傳病
| 隨著分子生物學的發展,科學家們成功的把基因和疾病聯繫在一起。人們可以預先通過基因篩查來預測可能罹患的遺傳病。比如,GOOGLE公司創始人之一謝爾蓋?布林,就在其妻子的23andme生物技術公司通過測序發現自己可能在未來患帕金森氏綜合症,他積極通過各種方式來預防疾病的發生並投入巨資進行相關的研究。但如同一把雙刃劍,基因篩查也使一些攜帶突變基因的人在社會各個方面受到歧視,讓我們來關注一下遺傳疾病吧! |
| 黑棘皮症| 短趾症| 家族性高膽固醇血症| 白化病| 苯丙酮尿症| 紅綠色盲| 抗維生素D佝僂病| 先天性髖關節脫位| 脊柱裂| 先天性聾啞| 蠶豆病 | 強直性肌營養不良| 亨廷頓氏病| 老年性痴呆症| 精神分裂症| 脆性X綜合徵 | 原發性高血壓| WILSON 氏病| 成人多囊腎病| 馬凡綜合徵 | 侏儒綜合徵| 視網膜色素變性| 糖原貯積症| 神經鞘脂貯積症| 黏多糖貯積症 | 半乳糖血症| 白癜風| 性反轉綜合徵| WILMS 瘤| 視網膜母細胞瘤| 成骨不全病| 自毀容貌症| 家族性多發性結腸息肉病| 強直性脊柱炎| 假肥大性肌營養不良| 牛皮癬| 多囊腎| 脆骨病| 神經纖維瘤| 上瞼下垂| 類風濕性關節炎| 癲癇| 先天性心臟病| 高膽固醇血症| 唇裂| 齶裂| 魚鱗症| 多指| 著色性乾皮病| 腓肌萎縮症| 並指| 畸形足| 青光眼| 全身自化| 結腸息肉症| 先天聾啞| 原發性小睪症 |