疾病描述
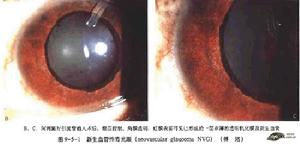 嬰幼兒性青光眼分析
嬰幼兒性青光眼分析嬰幼兒性青光眼屬遺傳性疾病。男性多於女性。多為雙眼發病,單眼發病者約為25-30%。約80%在1歲以內出現症狀和體徵,其餘在1-6歲顯示出來。對於不明原因的眼睛畏光、流淚、眼瞼痙攣和角膜大的嬰幼兒,家長應警惕患兒有先天性青光眼的可能,及早到醫院作進一步檢查。家長應理解,手術並不能使所有病人都能獲得滿意的效果,所以術後患者仍需長期定期就診觀察。即使經治療眼壓得到控制,但患眼也常發生弱視,需要及時作弱視治療。此外,單眼患者之健眼也應定期檢查。
症狀體徵
 嬰幼兒性青光眼表現為畏光、流淚、眼瞼痙攣
嬰幼兒性青光眼表現為畏光、流淚、眼瞼痙攣2、角膜增大,前房加深,角膜橫徑超過12mm(正常嬰兒角膜橫徑一般不超過10.5mm)。因眼壓升高,角膜上皮常有水腫,外觀呈毛玻璃樣渾濁或無光澤。有時可見到後彈力層膜破裂,典型表現為角膜深層水平或同心圓分布的條紋狀渾濁。遷延損害可形成不同程度的角膜渾濁。
3、眼壓升高、房角異常、青光眼性視盤凹陷及眼軸長度增加這些體徵對確診先天性青光眼十分重要,但常需要在全身麻醉下進行檢查,才能充分確認。除氯烷酮外,大多數全身麻醉劑和鎮靜劑均有降低眼壓作用,因此在評估嬰幼兒眼壓測量值時,應考慮麻醉劑和鎮靜劑因素,對一些6個月以下的嬰幼兒,在哺乳或哺乳後熟睡知己,也可在表麻下進行眼壓測量。
4、特徵性深前房嬰幼兒性青光眼常常具有,房角檢查可能發現虹膜前位插入,房角隱窩缺失,周邊虹膜色素上皮掩蔽房角,或增厚的葡萄膜小梁網。
5、視盤正常嬰幼兒視盤為粉紅色,生理杯小而雙眼對稱。兒童期青光眼杯呈進行性、垂直性或同心圓性擴大,眼壓控制後,部分大杯不可能逆轉。
6、超音波測量和隨訪眼軸長度變化有助於判斷嬰幼兒青光眼有無進展。
疾病病因
 原發性嬰幼兒性青光眼病因
原發性嬰幼兒性青光眼病因嬰幼兒性青光眼流淚症狀和角膜增大應與嬰兒鼻淚管阻塞、瞼內翻倒睫、角膜言和先天性大角膜相鑑別。產傷也可導致角膜後彈彈力層膜破裂,患兒多有產鉗助產史,角膜條紋多為垂直或斜行分布。此外,還應排出先天行營樣不良引起的角膜渾濁。
由於藥物的毒副作用,長期藥物治療的價值有限,手術是治療嬰幼兒性青光眼的主要措施。約80%的病例,可望通過房角切開術或小梁切開術控制眼壓,術後眼壓仍控制不理想的病例,可選用濾過性手術。由於兒童具有活躍的創傷癒合反應,濾過性手術術後防止濾過道瘢痕化仍是一個有待解決的問題。因為角膜渾濁本身可導致弱視,眼球擴大可引起軸性近視,而後彈力層膜破裂可產生明顯散光,眼壓控制後還應儘早採取適當的措施防止弱視。
診斷檢查
 嬰幼兒性青光眼診斷檢查
嬰幼兒性青光眼診斷檢查2、檢查視力、外眼、虹膜、瞳孔、晶狀體、前房軸深及周邊深度、眼壓、視野、前房角鏡查房角,眼底注意視盤顏色、形狀、杯盤比及盤緣面積、盤緣切跡和神經纖維層缺損狀況。
3、對可疑病例可查24h眼壓曲線、眼壓描記、激發試驗(慢性嬰幼兒性青光眼做暗室試驗、俯臥試驗、讀書試驗、散瞳試驗等。開角型青光眼作飲水試驗、妥拉蘇林試驗、壓迫試驗等)。
4、視覺電生理(VEP)檢查。
5、嬰幼兒性青光眼急性發作期,注意與急性虹膜睫狀體炎、青光眼睫狀體炎綜合徵及急性結膜炎等鑑別。
在治療後眼壓下降,房水仍有不同程度渾濁時,容易和急性虹膜睫狀體炎相混淆,應掌握以下鑑別要點:
①角膜後沉著物為棕色色素而不是灰白色細胞;
②前房極淺;
③瞳孔中等擴大而不是縮小;
④虹膜有節段性萎縮;
⑤可能有青光眼斑;
⑥以往可有小發作病史;
⑦對側眼具有前房淺、虹膜膨隆、房角狹窄等解剖特徵。急性虹膜睫狀體炎一般無角膜上皮水腫,眼壓也常常偏低。如果對側眼前房較深,則應考慮患眼可能為繼發性ACG,如眼後段占位性病變所導致的房角關閉。由於急性ACG大發作期常伴有噁心、嘔吐和劇烈頭痛,這些症狀甚至可以掩蓋眼痛及視力下降,臨床上應注意鑑別,以免誤診為胃腸道疾病、顱腦疾患或偏頭痛而貽誤治療。
治療方案
 嬰幼兒性青光眼治療方案
嬰幼兒性青光眼治療方案2、藥物治療
(1)急性發作期:①縮瞳藥:1%~2%毛果雲香鹼滴眼,1/每10~15min,連續2~3h。待瞳孔或眼壓恢復正常後改用毛果雲香鹼1/2h;其間可加0.5%噻嗎心安2/d。②立即口服乙醯唑胺500mg1次,隨之250mg,1/6h;③快速靜滴20%甘露醇250ml,1~2/d。
(2)間歇期或慢性發作期:可滴縮瞳液、噻嗎心安、口服乙醯唑胺,滴眼次數及用藥劑量視眼壓情況而定。
患者可出現劇烈的頭痛、眼痛、噁心、嘔吐、視力驟降,看燈光出現“彩虹”。有的還可出現發熱、怕冷等症狀。容易被誤以為是胃腸疾病或感冒。預防急性發作:
1、青光眼患者不宜在暗室或黑暗環境中停留過久。因為在黑暗情況下,瞳孔擴大,紅膜周邊阻塞窄的房角;房水排出受阻,眼壓升高。此外,衣領、腰帶不宜繫結過緊。睡眠時枕頭適當墊高,避免長時間低頭、彎腰,可減少白頭部淤血而導致的眼壓增高。
2、對於中年以上,如常在傍晚出現眼脹、頭痛、視像等自覺症狀,應考慮有閒角青光眼的可能,應常規行周邊前房深度檢查,是病情發現、防止滲漏、誤診的關鍵。
3、心理護理青光眼患者一般性情急躁、易怒,對其態度要和藹,用體貼、安慰、鼓勵性語言向患者做耐心的解釋、勸慰和疏導;以消除病人各種不良情緒及心理上的障礙。保持精神愉快,生活規律,避免情緒波動,注意勞逸結合,以達到最佳心理狀態。
4、飲食護理青光眼病人禁菸、酒、咖啡、濃茶等辛辣刺激性食物,飲食宜清淡,易消化,多食蔬菜,避免一次攝水量過多(不超過300mL),以免誘發青光眼發作。
5、環境選擇病室的環境要清潔、整齊、安靜,保證患者有充足的睡眠,同時生活要有規律。
預防常識
嬰幼兒性青光眼患者由於年齡小,對有關症狀無法表達或表達不清,如果家長不注意,則容易延誤診斷。本病如能早期診斷,早期作手術治療,大多數病人病情可得到控制,從而避免視力的進一步損害。因此,對於不明原因的眼睛畏光、流淚、眼瞼痙攣和角膜大的嬰幼兒,家長應警惕患兒有先天性青光眼的可能,及早到醫院作進一步檢查。家長應理解,手術並不能使所有病人都能獲得滿意的效果,所以術後患者仍需長期定期就診觀察。即使經治療眼壓得到控制,但患眼也常發生弱視,需要及時作弱視治療。此外,單眼患者之健眼也應定期檢查。
常見疾病
| 疾病的存在,是從痛苦和不適等自覺症狀開始的。疾病,有如健康一樣,從不同角度考查可以給出不同的定義。最常套用的定義是"對人體正常形態與功能的偏離。現代醫學對人體的各種生物參數(包括智慧型)都進行了測量,其數值大體上服從統計學中的常態分布規律,即可以計算出一個均值和95%健康個體的所在範圍。 |
