疾病概述
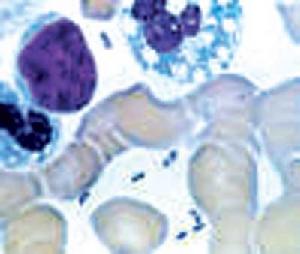 鼠疫耶爾森菌
鼠疫耶爾森菌鼠疫,病名。又名核瘟。本病和西醫學同名。疫癘(烈性傳染病)之一。由感染疫鼠之穢氣,疫毒侵入血分所致。《鼠疫約編》:“何謂鼠疫,疫將作而鼠先斃,人觸其氣,遂成為疫。”其疫發病急驟,寒戰發熱,頭痛面赤,肢節酸痛劇烈,多見在腋、胯部起核塊,紅腫痛熱,或兼見血證(衄血、吐血、便血、尿血),或咳逆上氣,或神志昏迷,周身紫赤,唇焦舌黑,當急報衛生防疫部門。治宜清血熱、解疫毒,兼以活血化瘀。
本病遠在2000年前即有記載。在世界歷史上,鼠疫曾發生三次大流行,死亡人數數以千萬計。第一次發生在公元6世紀,從地中海地區傳入歐洲,死亡近1億人;第二次發生在14世紀,波及歐、亞、非;第三次是18世紀,傳播32個國家。14世紀大流行時波及中國。
1793年雲南師道南所著“《死鼠行》”中描述當時“東死鼠,西死鼠,人見死鼠如見虎。鼠死不幾日,人死如拆堵”。充分說明那時鼠疫在中國流行十分猖獗。
新中國成立後我國政府採取各種措施,控制了人間鼠疫的流行,但仍有散發病例發生,目前我國鼠疫疫源地分布廣、面積大,200l年鼠疫防治工作會議上提出力爭到2005年基本控制人間鼠疫的上升趨勢。
臨床表現
 鼠疫
鼠疫腺鼠疫潛伏期多為2-8天,原發性肺鼠疫及敗血症型鼠疫潛伏期為數小時至3天,曾接受預防接種者,可長達9-12天。起病急驟,有畏寒、發熱及全身毒血症症狀,可有嘔吐、腹瀉及身體各部位出血,亦可有呼吸急促、發紺、血壓下降及全身衰竭等。臨床分腺鼠疫、肺鼠疫和敗血症型鼠疫,三個類型。
各具其特徵性表現。
1.腺鼠疫:最為常見,除有發熱和全身毒血症症狀外,主要表現為急性淋巴結炎。病初即有淋巴結腫大且發展迅速,淋巴結及其周圍組織顯著紅、腫、熱、痛,於病後2-4日達高峰。腹股溝淋巴結最常累及,依次為腋下、頸部,多為單側。若治療不及時,淋巴結很快化膿、破漬,於3-5日內因嚴重毒血症、休克、繼發敗血症或肺炎而死亡。
2.肺鼠疫:可原發或繼發於腺鼠疫。起病急,高熱及全身毒血症症狀,很快出現咳嗽、呼吸短促、胸痛、發生甘、咳痰,初為少量黏液痰,繼之為泡沫狀或鮮紅色血痰,肺部僅聽到散在濕囉音或胸膜摩擦音,較少的肺部體徵與嚴重的全身症狀不相稱。常因心力衰竭、出血、休克等而於2-3天內死亡。臨終前患者全身皮膚發紺呈黑紫色,故有"黑死病"之稱。
3.敗血症型鼠疫:多繼發於肺鼠疫或腺鼠疫,為最兇險的一型。起病急驟,寒戰、高熱或體溫不升,諺妄或昏迷,進而發生感染性休克、DIC及廣泛皮膚出血和壞死等,病情發展迅速,如不及時治療常於1-3天死亡。
4.其他類型鼠疫如皮膚鼠疫、腦膜型鼠疫、腸鼠疫、眼鼠疫、扁桃體鼠疫等,均少見。
發病原因
鼠疫耶爾森菌簡稱鼠疫桿菌,屬腸桿菌科,耶爾森菌屬。新分離株以美蘭或姬姆薩染色,為兩端鈍圓、兩極濃染、橢圓形革蘭氏陰性小桿菌,無鞭毛,無芽抱,有英膜,兼性需氧。在普通培養基上生長良好但緩慢,在陳舊培養基及化膚病灶中呈多型性。培養最適宜溫度28~30℃,最適宜pH值為6.9-7.1。
本菌菌體含有內毒素,並能產生鼠毒素和一些有致病作用的抗原成分。己證實有18種抗原,即A-K、N、O、Q、R、S、T及W(VW),其中F、T及VW為最主要抗原,為病原菌的特異性抗原。F為莢膜抗原,有高度免疫原性及特異性,檢測其中的F1可用於本病的血清學診斷,其抗體有保護作用。V和W抗原為菌體表面抗原,為本菌的毒力因子,與細菌的侵襲力有關。T抗原即鼠毒素,存在於細胞內,引起局部壞死和毒血症,有良好的抗原性,人和動物感染後可產生抗毒素抗體。內毒素可引中毒症狀和病理變化,為本菌致病致死的毒性物質。本菌對外界抵抗力較弱,對乾燥、熱和一般消毒劑均甚敏感。陽光直射、100℃1分鐘可致細菌死亡。耐低溫,在冰凍組織或屍體內可存活數月至數年,在膿液、痰、蚤類和土壤中可存活1年以上。
流行病學
傳染源
主要是齧齒動物中循環進行,形成自然疫源地。齧齒動物中主要是鼠類和旱獺,人間鼠疫的傳染源、以黃鼠和褐家鼠為最主要,各型鼠疫患者均可作為人間鼠疫的傳染源,肺鼠疫患者痰中可排出大量鼠疫桿菌,因而成為重要傳染源。
傳播途徑
經鼠蚤傳播,即鼠→蚤→人的傳播方式。人鼠疫流行前常有鼠間鼠疫流行,一般先由野鼠傳家鼠。寄生鼠體的疫蚤叮咬人吸血時,因其胃內被菌栓堵塞,血液反流,病菌隨之進入人體造成感染,含菌的蚤類亦可隨搔抓進入皮內。最近研究發現,本病有由蟬類傳播的可能性。
1.經皮膚傳播因接觸患者含菌的痰、膿或動物的皮、血、肉及疫蚤糞便,通過破損皮膚教膜受到感染。
2.經消化道傳播食入受染動物,經消化道感染。
3.經呼吸道傳播含菌的痰、飛沫或塵埃通過呼吸道飛沫傳播,並引起人間的大流行。
人群易感性
人群普遍易感,預防接種可使易感性降低。可有隱性感染,並可成為無症狀帶菌者。病後可獲得持久免疫力。
流行特徵
人間鼠疫以亞洲、非洲、美洲發病最多,我國主要發生在雲南和青藏高原。男性普遍高於女性,以10~39歲居多,職業則多發於農牧人員及其子女,有明顯的季節性,人間鼠疫多發生在夏秋季,與守獵及鼠類繁殖活動有關。
發病機制
病原菌經皮膚侵入後,經淋巴管至淋巴結,引起劇烈的出血壞死性炎症反應(腺鼠疫),嚴重者病原菌進入血液循環,引發原發性敗血型鼠疫。細菌可沿血循環及淋巴管擴散,及淺表淋巴結及縱隔、肺門淋巴結。
鼠疫的基本病理改變為淋巴管、血管內皮細胞損害和急性出血壞死性炎症。局部淋巴結有出血性炎症和凝固性壞死;部充血水腫;全各組織臟器均可有充血、水腫、出血及壞死性改變。
病理變化
 鼠疫患者
鼠疫患者傳播鼠疫的嚙齒類動物鼠疫桿菌侵入皮膚後,靠莢膜、V/W抗原吞噬細胞吞噬,先有局部繁殖,隨後又靠透明質酸及溶纖維素等作用,迅速經有淋巴管至局部淋巴結繁殖,引起原發性淋巴結炎(腺鼠疫)。淋巴結里大量繁殖的病菌及毒素入血,引起全身感染、敗血症和嚴重中毒症狀。脾、肝、肺、中樞神經系統等均可受累。病菌播及肺部,發生繼發性肺鼠疫。病菌如直接經呼吸道吸入,則病菌先在局部淋巴組織繁殖。繼而播及肺部,引起原發性肺鼠疫。
在原發性肺鼠疫基礎上,病菌侵入血流,又形成敗血症,稱繼發性敗血型鼠疫。少數感染極嚴重者,病菌迅速直接入血,並在其中繁殖,稱原發性敗血型鼠疫,病死率極高。
鼠疫基本病變是血管和淋巴管內皮細胞損害及急性出血性、壞死性病變。淋巴結腫常與周圍組織融合,形成大小腫塊,呈暗紅或灰黃色;脾、骨髓有廣泛出血;皮膚黏膜有出血點,漿膜腔發生血性積液;心、肝、腎可見出血性炎症。肺鼠疫呈支氣管或大葉性肺炎,支氣管及肺泡有出血性漿液性滲出以及散在細菌栓塞引起的壞死性結節。
實驗室檢查
1、常規檢查
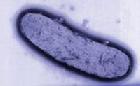 鼠疫桿菌
鼠疫桿菌(1)血象白細胞總數大多升高,常達20~30×109/L以上。初為淋巴細胞增高,以後中性粒細胞顯著增高,紅細胞、血紅蛋白與血小板減少。
(2)尿尿量減少,有蛋白尿及血尿。
(3)大便腸炎型者呈血性或粘液血便,培養常陽性。
2、細菌學檢查采淋巴結穿刺液、膿、痰、血、腦脊液進行檢查。
(1)塗片檢查用上述材料作塗片或印片,革蘭氏染色,可找到革蘭氏陰性兩端濃染的短桿菌。約50%~80%陽性。
(2)細菌培養檢材接種於普通瓊脂或肉湯培養基。血培養在腺鼠疫早期陽性率為70%,晚期可達90%左右。敗血症時可達100%陽性。
(3)動物接種將標本製成生理鹽水乳劑,注射於豚鼠或小白鼠皮下或腹腔內,動物於24~72小時死亡,取其內臟做細菌檢查。
(4)噬菌體裂解試驗用鼠疫噬菌體加入已檢出的可疑細菌中,可看到裂體及溶菌現象。
3、血清學檢查
(1)間接血凝法(PHA)以鼠疫桿菌Fl抗原檢測血中F1抗體,感染後5-7天出現陽性,2-4周達高峰,此後逐漸下降,可持續4年,常用於回顧性診斷和流行病學調查。
(2)酶聯免疫吸附試驗(EHSA)用於測定F1抗體,亦可用抗鼠疫的IgG測定F1抗原。滴度1:400以上為陽性。
(3)放射免疫沉澱試驗(RIP)此法可查出28-32年患過鼠疫康復者體內微量的F1抗體,用於追溯診斷及免疫學研究。
(4)螢光抗體法(FA)用螢光標記的特異性抗血清檢測可疑標本,可快速準確診斷。
4、分子生物學檢測:主要有DNA探針和聚合酶鏈反應(PCR),近年來應周較多,具有快速、敏感、特異的優點。
診斷標準
1.流行病學資料起病前10天內到過鼠疫流行區,有鼠疫功物或病人接觸史。
2.臨床表現突然發病、高熱、嚴重的全身中毒症狀及早期衰竭、出血傾向,並有淋巴結腫大,肺部受累或出現敗血症等。
3.實驗室檢查從淋巴結穿刺液、膿、血等標本中檢出病原菌和(或)檢出血清特異性F1抗體。
鑑別診斷
(一)腺鼠疫應與下列疾病鑑別。
 傳播鼠疫的嚙齒類動物
傳播鼠疫的嚙齒類動物1、急性淋巴結炎此病有明顯的外傷,常有淋巴管炎、全身症狀輕。
2、絲蟲病的淋巴結腫本病急性期,淋巴結炎與淋巴管炎常同時發生,數天后可自行消退,全身症狀輕微,晚上血片檢查可找到微絲蚴。
3、兔熱病由兔熱病菌感染引起,全身症狀輕,腺腫境界明顯,可移動,皮色正常,無痛,無被迫體姿,預後較好。
(二)敗血型鼠疫需與其它原因所致敗血症、鉤端螺鏇體病、流行性出血熱、流行性腦脊髓膜炎相鑑別。應及時檢測相應疾病的病原或抗體,並根據流行病學、症狀體徵鑑別。
(三)肺鼠疫須與大葉性肺炎、支原體肺炎、肺型炭疽等鑑別。主要依據臨床表現及痰的病原學檢查鑑別。
(四)皮膚鼠疫應與皮膚炭疽相鑑別。
治療措施
 鼠疫病原
鼠疫病原凡確診或疑似鼠疫患者,均應迅速組織嚴密的隔離,就地治療,不宜轉送。
必須做到早發現、早診斷、早隔離、早治療及疫區早處理。病人應嚴格隔離,病室應無鼠、無蚤。
1、一般及對症治療急性期應臥床,保證熱量供應,補充足夠的液體。對於高熱患者,用藥物及物理退熱;疼痛及煩躁不安者用止痛及鎮靜劑。中毒症狀嚴重者可予腎上腺皮質激素短期套用,但必須與有效抗菌藥物間用;呼吸困難、循環衰竭及合併DIC者,應予吸氧、抗休克及套用肝素納治療。
2、病原治療:早期足量套用抗生素是降低病死率的關鍵。
常用藥物為:鏈黴素成人每日2g,分2-4次肌肉注射,熱退後改為每天1g,療程7-10天。
慶大黴素成人160-320mg,分次靜滴,用藥7-10天。肺鼠疫鏈黴素首劑1g,後每4h0.5g,熱退後改為每6h0.5g,連用5-7日。
慶大黴素首劑160mg,而後每6h80mg靜滴;也可用氯黴素、氨苄西林、磺胺及三代頭子包菌素等。氨基糖甙類若與四環素或氯黴素合用,則劑量可酌減。磺胺藥宜用於輕症及腺鼠疫,常用者為SD,首劑2-4g,後每4小時1-2g,與等量碳酸氫納同服;不能口服時靜滴,體溫3-5天后停藥。
對於肺鼠疫、敗血症型鼠疫等應聯合用藥,首選為鏈毒素加氯黴素或四環素,次選為慶大黴素加氯黴素或四環素。四環素和氯黴素在開始兩天宜用較大刊量,成人每日3-4g,分4次口服。不能口服時改為靜脈點滴,四環素靜滴時每日劑量不宜超過2g;熱退後即改口服,每日1.5-2.Og,連用6天。
3、局部治療:腺鼠疫淋巴結切忌擠壓,可局部用藥外敷。如膿腫形成可切開排版,皮膚病灶可局部用抗生素軟膏,眼鼠疫可用抗生素眼藥水。
中醫藥治療
1、腺鼠疫:寒戰高熱、淋巴結腫大,面紅耳赤,煩渴欲飲,甚或神識模糊,苔黃,脈弦數。治法:解表清熱,解毒消腫。方藥:黃芩10克、黃連10克、板藍根30克、連翹18克、元參15克、生石膏(先煎)60克、知母10克、薄荷10克、赤芍15克、大貝母10克、夏枯草15克、生地30克、馬勃10克,生甘草6克。
2、肺鼠疫:高熱煩渴,咳嗽氣急,胸痛,咯血或咯痰帶血,面紅目赤,苔黃舌紅紫,脈滑數。治法:清熱解毒,化痰散結,涼血止血。方藥:生石膏(先煎)60克、大黃15克、知母10克、水牛角(先煎)15克、丹皮10克、赤芍15克、生地30克、黃連10克、黃芩10克、全瓜蔞30克、半夏10克、連翹15克、白茅根30克、仙鶴草30克、三七粉(沖)3克。
3、敗血型鼠疫:高熱神昏,斑疹紫黑,鼻衄嘔血,便血尿血,舌絳,脈細數,或體溫驟降,面白肢冷,脈微欲絕。治法:清營解毒,涼血止血。方藥:生石膏(先煎)60克、水牛角(先煎)15克、生地30克、丹皮10克、赤芍15克、淡竹葉15克、連翹15克、黃連10克、元參30克、麥冬15克、白茅根30克、紫草15克、側柏葉10克。氣血暴脫者,參附龍牡湯合安宮牛黃丸,固脫、並竅並用。
疾病預防
1 .管理傳染源
 跳蚤
跳蚤(1)滅鼠、滅蚤,監測和控制鼠間鼠疫。
(2)加強疫情報告,嚴格隔離病人,患者和疑似患者應分別隔離。腺鼠疫隔離至淋巴結腫完全消散後再現察7天。肺鼠疫隔離至痰培養6次陰性。接觸者醫學觀察9天,曾接受預防接種者應檢疫12天。
(3)病人分泌物與排泄物應徹底消毒或焚燒。死於鼠疫者的屍體套用屍袋嚴密包套後焚燒。
(4)加強疫源地的監測,不僅鼠間鼠疫的情況,鼠疫宿主和媒介的密度消長也具有非常重要的預報價值。
2.切斷傳播途徑加強國際檢疫和交通檢疫,對來自疫區的車、船、飛機進行嚴格檢疫並且滅鼠滅蚤。對可疑旅客應隔離檢疫。
3.保護易感者
(1)進入疫區的醫護人員應做好個人防護,如接觸患者應預防用藥,可口服磺胺嘧啶每次1.Og,每日2次。亦可用四環素,每次0.5g,每日4次口服,均連用6天。
(2)預防接種的主要對象是疫區及其周圍的人群及參加防疫、進入疫區的醫務人員。使用鼠疫活苗6歲以下0.3mL,皮下1次注射;15歲以上1mL,7-14歲0.5mL,也可用劃痕法:15歲以上在上臂外側滴菌苗3滴,滴間距2-3cm;7-14歲2滴;6歲以下1滴(菌苗濃度與注射者不同),在每滴菌苗上各劃“#”字痕。通常於接種後10天產生抗體,1個月後達高峰,免疫期1年,需每年加強接種1次。
4.飲食與補液:急性期應給患者流質飲食,並供應充分液體,或予葡萄糖,生理鹽水靜脈滴注,以利毒素排泄。
疾病護理
1.消毒人員的防護鼠疫消毒的工作人員在工作中要注意個人防護,必穿著防鼠疫服,嚴格遵守操作規程和消毒制定,以防受到污染。必要時,可口服抗生素預防。
全套的防鼠疫服包括:聯身服、三角頭巾、防護眼睛、防鼠疫紗布口罩、橡膠手套、長筒膠靴和罩衫。
起穿脫方法如下:先穿聯身服和長筒膠靴,戴工作帽,再穿上罩衫,最後戴橡膠手套。在消毒工作後,仍戴著手套在O.2%過氧乙酸中浸泡雙1消毒人員的個人防護手3min,穿著長筒膠靴站入盛有O.2%過氧乙酸溶液30cm~40cm的藥槽中3min~5min。然後,戴著手套脫下罩衫浸入0.2%過氧乙酸溶液中,取下防護眼睛浸入75%酒精中,解下口罩與頭巾浸入o.2%過氧乙酸溶液中。最後,脫下膠靴、手套再脫下聯身服,用刺激性輕微的消毒劑進行手的消毒。
2.消毒方法對室內地面、牆壁和門窗及暴露的用具;用O.2%一O.5%過氧乙酸溶液有效氯消毒劑噴霧。作用時間不少於60min。室內空氣;房屋經密閉後,對細菌繁殖體和病毒的污染,2%過氧乙酸溶液(8ml/m3)氣溶膠噴霧消毒,作用30min一60min。衣物、被褥;耐熱、耐濕的紡織品可煮沸消毒30min,或用流通蒸汽消毒30min,不耐熱的毛衣、毛毯、被褥、化纖尼龍製品,可採用過氧乙酸薰蒸消毒。薰蒸消毒時,將欲消毒衣物懸掛室內,密閉門,糊好縫隙,每立方米用15%過氧乙酸7ml,放置瓷或玻璃容器中,加熱薰蒸lh~2h.病人排泄物、嘔吐物和分泌物及其容器;稀薄的排泄物或嘔吐物,每100ml可加漂白粉50g或20g/L有效氯含氯消毒液2000ml攪勻放置2h。無糞的尿液每1000ml加入乾漂白粉5g或次氯酸鈣1.5g或10g/L有效氯含氯消毒液100ml混勻放置2h。成形糞便不能用乾漂白粉消毒,可用20%漂白粉乳劑或50g/L有效氯含氯消毒劑溶液2份加於l份糞便中,混勻後,作用2h。餐具;首選煮沸消毒15min一30min,或流通蒸汽消毒30min。也可用O.5%過氧乙酸溶液或250mg/L~500mg/L二溴海因溶液。
疾病控制
一、避免在鼠疫疫源地,接觸鼠及旱獺、特別是病死旱獺有感染鼠疫的危險。
 傳播鼠疫的嚙齒類動物
傳播鼠疫的嚙齒類動物二、堅持“三不”制度:
1.不接觸、不剝皮、不煮食病(死)旱獺及其它病死動物;
2.不在旱獺洞周圍坐臥休息,以防跳蚤叮咬;
3.不到鼠疫病人或疑似鼠疫病人家中探視護理或弔喪。
三、堅持“三報”制度:
1.發現病(死)旱獺和其它病(死)動物要報告;
2.發現鼠疫病人或疑似鼠疫病人應立即報告;
3.發現原因不明的急死病人應立即報告。
四、人感染鼠疫菌的主要途徑也有三種:
一是接觸患有鼠疫病的動物,如剝皮、煮食等;
二是被帶有鼠疫菌的跳蚤叮咬;
三是肺鼠疫病人傳播。
五、疫源地居民安置地、救援人員駐紮地選擇要遠離旱獺棲息地,做好防鼠防蚤。需要在鼠疫活動地區內宿營時,最好能在宿營地周圍噴灑一些殺蟲藥劑,殺滅可能侵襲人類的吸血昆蟲。
六、不要剝食不明原因死亡的藏系綿羊;這些動物體表的蚤類不活躍,只要人類不主動接觸它們,就會減少和避免感染鼠疫的危險。不要接觸牧羊犬叼食的病死旱獺。
七、疫源地內,或在10日內進入或到過疫源地的人員,突然發生高熱,發生明顯的淋巴結腫大,或咳嗽、痰中帶血,且病程進展迅速,應考慮感染鼠疫的可能性,及時就診,立即向防疫機構報告,並採取措施,避免病人與更多的人接觸。
八、在尚未發現鼠疫疫情情況下,一般民眾和救援人員不需要採取接種疫苗、預防性服藥等特異性預防措施,也不需要穿著特殊防護裝備。
防疫應急
1、家中或單位發現死老鼠,應立即向所在地區疾病預防控制中心報告。
2、如人體出現不明原因的高熱,淋巴結腫大、疼痛,咳嗽,咳血痰等症狀,應立即到醫院就診。一旦確診,立即將病人隔離。
3、由專業人員對病人用過、接觸過的物品及房間進行消毒。
4、接觸過鼠疫病人者應主動向疾病預防控制中心報告。
5、立即採取統一的滅鼠、滅蚤行動。
6、發生疫情,須服從當地政府、疾病預防控制中心的指揮。
7、嚴禁無關人員進入疫區。
舊時抗鼠疫的法規
1、貓和狗一律都要殺掉(1655年,倫敦)。
2、每一個從鼠疫災區來的人都必須和城裡居住的人隔離40天(1377年,拉古薩,今克羅埃西亞內地區)。
3、若有人(鼠疫患者)偷偷跑出來,那么將會被在家門口處死(蘇格蘭)。
4、染上鼠疫的人,家裡的房子,個人物品將被燒掉(1899年,夏威夷)。
歷史上的大流行
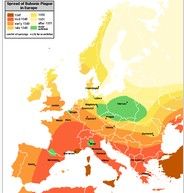 此地圖表示腺鼠疫在歐洲擴散的過程
此地圖表示腺鼠疫在歐洲擴散的過程第一次大流行
歷史上首次鼠疫大流行發生於公元6世紀,起源於中東,流行中心在近東地中海沿岸。
公元542年經埃及南部塞得港沿陸海商路傳至北非、歐洲,幾乎殃及當時所有著名國家。這次流行持續了五六十年,極流行期每天死亡萬人,死亡總數近一億人。這次大流行導致了東羅馬帝國的衰落。
第二次大流行
黑死病在1346年到1350年大規模襲擊歐洲,導致歐洲人口急劇下降,死亡率高達30%。黑死病被認為是蒙古人帶來的。約1347年,往來克里米亞與墨西拿(西西里島)間的熱那亞貿易船隻帶來了被感染的黑鼠或跳蚤,不久便漫延到熱那亞與威尼斯,1348年疫情又傳到法國、西班牙和英國,1348年—1350年再東傳至德國和斯堪的納維亞,最後在1351年傳到俄羅斯西北部。估計歐洲有約2500萬人死亡,而歐、亞、非洲則共約5,500萬—7,500萬人在這場疫病中死亡。當時無法找到治療藥物,只能使用隔離的方法阻止疫情漫延。此後在十五、十六世紀黑死病多次再次侵襲歐洲;但死亡率及嚴重程度逐漸下降。
有人認為,這場黑死病嚴重打擊了歐洲傳統的社會結構,削弱封建與教會勢力,間接促成了後來的文藝復興與宗教改革。
在中國,明代萬曆和崇禎二次的大疫相信是這次全球大流行的一部分。據估計,華北三省人口死亡總數至少達到了1000萬人以上,崇禎“七年八年,興縣盜賊殺傷人民,歲饉日甚。天行瘟疫,朝發夕死。至一夜之內,百姓驚逃,城為之空”。“朝發夕死”、“一家盡死孑遺”。
第三次大流行
突然暴發,至20世紀30年代達最高峰,總共波及亞洲、歐洲、美洲和非洲的六十多個國家,死亡達千萬人以上。此次流行傳播速度之快、波及地區之廣,遠遠超過前兩次大流行。這次流行的特點是疫區多分布在沿海城市及其附近人口稠密的居民區,家養動物中也有流行。
結束語
一、實踐經驗證明,及時準確的診斷是降低病死率的關鍵,在有特效藥套用以來,大多數死者是因為診斷不及時或延誤診斷造成的。因此,除熟悉鼠疫的一般臨床知識外,需認真注意以下幾點。
1.流行病學指征臨床資料顯示,絕大部分患者源於疫源地動物鼠疫流行區,往往是出現動物鼠疫猛烈流行時才波及人間。因此應注意患者的發病前的潛伏期(10天左右)是否到過鼠疫區和與傳染源接觸的程度,重點是有無被蚤叮咬的可能,是否剝食可能染疫的動物。應在查明疫源地情況下,掌握動物鼠疫流行狀態,注意情況不明的死角地區。
2.注意特有的症狀和體徵在獲得流行病學陽性資料並有類似鼠疫症狀時,首先要懷疑鼠疫,診查的同時即開始治療。
3.病原學診斷是關鍵鼠疫能否在人間造成大流行,首先取決於對首發病例的準確診斷。
二、鼠疫防治的長期性。目前,我國鼠疫疫源地分布於地廣人稀的草原和荒漠地帶,生態環境基本處於原始狀態,因而動物鼠疫流行不受社會和自然因素的影響,使鼠疫菌能在生物群落中世代交替,繁衍不斷,保證了動物鼠疫存在的持續性。只要鼠疫自然疫源地的存在,就有發生人間鼠疫的危險。因此鼠防工作不可放鬆。近代經濟和科技迅猛發展的今天,無疑增大了鼠疫可防可治的力度,難以再出現近代史上曾有過的歷史災難。但決不能忽視新形勢下出現的危險因素,如旅遊業的發展,家養貓、狗等寵物的人越來越多,野生動物進入餐桌等,人感染鼠疫的方式也多樣化起來。我國防治鼠疫的歷史經驗證明,黨和政府的堅強領導及《傳染病防治法》的實施是鼠疫防治工作的有力保證。
三、疾病預後:以往腺鼠疫的病死率自20%-70%不等,自套用抗菌藥物後,病死率下降至5%左右。肺型、敗血症型、腦膜型等鼠疫病人在未接受特效治療時幾無一存活,現在如果及早積極處理,則每可轉危為安。
中國國家法定傳染病
| 甲類傳染病(2種): | 鼠疫| 霍亂 |
| 乙類傳染病(26種): | 病毒性肝炎 | 細菌性和阿米巴性痢疾 | 傷寒和副傷寒 | 愛滋病 | 淋病 | 梅毒 | 脊髓灰質炎 | 麻疹 | 百日咳 | 白喉 | 流行性腦脊髓膜炎 | 猩紅熱 | 流行性出血熱 | 狂犬病 | 鉤端螺鏇體病 | 布魯氏菌病 | 炭疽 | 流行性和地方性斑疹傷寒 | 流行性乙型腦炎 | 黑熱病 | 瘧疾 | 登革熱|黃熱病 |
| 丙類傳染病(11種) | 肺結核 | 血吸蟲病 | 絲蟲病 | 包蟲病 | 麻風病 | 流行性感冒 | 流行性腮腺炎 | 風疹 | 新生兒破傷風 | 急性出血性結膜炎 | 除霍亂 | 痢疾 | 傷寒和副傷寒以外的感染性腹瀉病| 接吻病| 軍團病 |
傳染病分類導航
瘟疫 | 疫苗 | 呼吸道傳染病| 消化道傳染病| 蟲媒傳染病| 接觸傳染病| 人畜共患病| 流感|
盤點最可怕的生化武器
| 我們的世界中存在很多知名的細菌、真菌和病毒。生化戰爭也就是利用它們摧毀敵人。20世紀上半葉,德國和日本使用了生化武器:炭疽膿皰。美國、英國和俄羅斯也紛紛開始了生化武器的研發。今天,根據1972年的生化武器公約和日內瓦議定,生化武器被禁用。然而即使一些國家早已銷毀了庫存的生化武器,並停止了研究,但威脅依然存在。 |
