簡介
 伊波拉出血熱
伊波拉出血熱發現命名
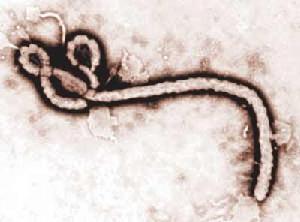
伊波拉是剛果北部一條河流的的名稱,1976年,一種可怕的未知病毒襲擊了伊波拉河流域的55個村莊,大批的患者被送往當地僅有的一家教會醫院。修女們用了一切可用的藥物,從阿司匹林和奎寧,到抗生素、血液凝結劑,絲毫不起作用,而且擔任護士的修女也遭感染,不知所措的修女們只得發出無線電訊號求救。不久,薩伊國立大學兩位傳染病專家趕到,也對此束手無策。薩伊政府立即封鎖了該地區,位於美國亞特蘭大的疾病控制中心收到緊急通知後,立即派出一支裝備精良的調查組。隨後,美、英、法、比利時的病毒研究機構均從樣本中分離出了這種後來命名為“伊波拉”的致命病毒。
病原體
結構
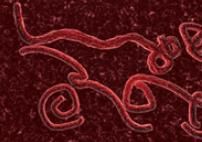 伊波拉病毒
伊波拉病毒亞型
伊波拉病毒可分為四種不同亞型:薩伊伊波拉、蘇丹伊波拉、象牙海岸伊波拉和瑞斯頓伊波拉。
前3種亞型可使人和靈長類動物發病,其中薩伊伊波拉的致死率為88.8%;蘇丹伊波拉則為53.2%。
瑞斯頓伊波拉只會使靈長類動物發病,但人類也可能感染這種病毒亞型從而成為無症狀的病毒攜帶者,在西太平洋就有這種病例出現。
伊波拉病毒的自然宿主似乎居於非洲大陸的雨林以及西太平洋地區。
流行病學
傳染源
感染伊波拉病毒的人和非人靈長類動物為本病傳染源。
伊波拉病毒的自然儲存宿主及其在自然界的自然循環方式尚不清楚,目前認為伊波拉病毒的自然宿主為狐蝠科的果蝠,尤其是錘頭果蝠、富氏前肩頭果蝠和小領果蝠,但其在自然界的循環方式尚不清楚。
傳播方式
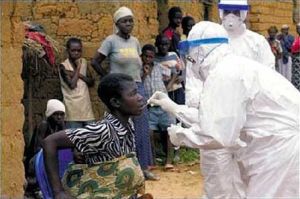
 感染伊波拉出血熱的患者
感染伊波拉出血熱的患者一般來講,伊波拉出血熱有4個傳播途徑:
1、直接接觸病人的血液、分泌物等體液傳播。
“接觸”是這種病毒最主要的傳播途徑,與被感染者的血液、體液、分泌物、排泄物直接接觸,會造成病毒感染。
還有研究證實,伊波拉出血熱康復後的男性,仍可能在康復後長達7周內,通過精液將病毒傳給性伴侶。因此,男性患者康復後,至少要在7周內避免性行為,或者採用安全防護措施。
2、通過直接接觸病人屍體傳播。
醫院內傳播也是導致伊波拉出血熱暴發流行的重要因素。這是因為感染了伊波拉病毒的患者,血液中可維持很高的病毒含量,所以醫務人員在治療或護理患者,以及處理病人遺體過程中,若沒有嚴格的防護措施,就極易受到感染。
醫務人員在護理病人時不採取有效的個人防護也會引起傳播。
3、雖尚未證實該病毒可通過空氣傳播,但並不完全排除這一可能性,也應予以警惕。
易感人群
人群普遍易感,無論其年齡和性別。高危人群包括伊波拉出血熱病人、感染動物密切接觸的人員如醫務人員、檢驗人員、在伊波拉流行現場的工作人員等。發病則主要集中在成年人。研究表明,這和暴露或接觸機會多有關。
該病毒是人畜共通病毒,不僅能感染人類,也能引起靈長類動物如猩猩、猴子等感染。
流行範圍
截至2014年,伊波拉病毒主要在烏干達、剛果、加彭、蘇丹、象牙海岸、南非、幾內亞、賴比瑞亞、獅子山等非洲國家流行。
目前(2014年)尚未發現伊波拉出血熱發病有明顯的季節性。
潛伏期
伊波拉出血熱的潛伏期為2~21天。
臨床表現
主要症狀
在潛伏期內,病毒傳染風險較小,一旦發病,則發展十分迅速。疾病早期症狀與一般感冒相似。感染者症狀與同為纖維病毒科的馬爾堡病毒極為相似,具有50%至90%的致死率,致死原因主要為中風、心肌梗塞、低血容量休克或多發性器官衰竭。
患者會出現高熱、畏寒、極度乏力、頭痛、肌痛、咽痛、結膜充血及相對緩脈,隨後可出現噁心、嘔吐、腹痛、腹瀉、粘液便或血便、皮疹等症狀。部分病例還可出現內臟和體表大量出血。
重症患者可出現神志改變,如嗜睡、譫妄等症狀,並可出現不同程度的出血表現,包括鼻、口腔、結膜、胃腸道、陰道、皮膚出血或咯血、血尿等,甚至出現低血壓、休克等,同時可並發心肌炎、肺炎和其他多臟器受損。發病兩三天后,患者就可能死亡。
病理特點
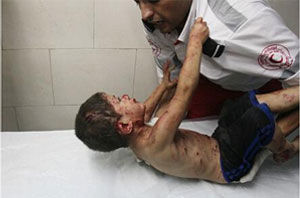 伊波拉出血熱患者
伊波拉出血熱患者該病的主要病理改變是皮膚、黏膜、臟器的出血,多器官可以見到灶性壞死。肝細胞點、灶樣壞死是本病的典型特點,可見小包含體和凋亡小體。
實驗室檢查白細胞和血小板減少,肝酶升高。
殭屍症狀
2014年9月,賴比瑞亞兩名感染伊波拉病毒後被確診死亡的婦女,在被送去埋葬的途中突然甦醒,並開始在人群中到處行走,給當地居民帶來極大的恐慌。這也是當地第一次出現伊波拉死者詐屍的情況。這是伊波拉患者內出血“變殭屍”的特有表現。
出現這一症狀的原因是:在連續高燒數個小時後,一個感染伊波拉病毒的病人將會陷入昏迷或者昏厥狀態,而這一徵兆與臨床死亡極為相似,所以經常被認為這個病人已經死亡。但是,幾個小時或者幾天后,這個病人忽然甦醒,並且進入一種極具攻擊性的狀態。這個意識模糊的病人將撕咬所有運動的物體,包括人類和動物。同時,這種疾病將使得病人分泌大量的唾液,並且引發內出血現象。但是,在外人看來,這個“忽然復活的死人”嘴角流下了鮮血、眼神變得呆滯,已經變成了一個“吸血鬼”或者“詐屍”。
分布
人群分布
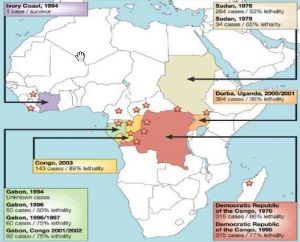 分布地區
分布地區尚無資料表明不同性別間存在發病差異。
時間分布
長期觀察指出,伊波拉出血熱發病無明顯的季節性。
地區分布
主要流行在非洲的烏干達、剛果、加彭、蘇丹、象牙海岸、賴比瑞亞、南非等國家。
中國尚未發現伊波拉出血熱患者。
實驗室檢測
病原學檢測
1.病毒抗原檢測:由於伊波拉出血熱有高滴度病毒血症,可採用ELISA等方法檢測血標本中病毒抗原。一般發病後2-3周內,可在患者血標本中檢測到病毒特異性抗原。可以採用免疫螢光法和免疫組化法檢測動物和疑似病例屍檢標本中的病毒抗原。2.核酸檢測:採用RT-PCR等核酸擴增方法檢測。一般發病後2周內可從病人血標本中檢測到病毒核酸,發病後1周內的標本檢出率高。
3.病毒分離:採集急性發熱期患者血標本,用Vero、Hela等細胞進行病毒分離培養,一般發病1周內血標本病毒分離率高。
血清學檢測
據文獻報導,最早可從發病後2天的患者血清中檢出特異性IgM抗體 ,IgM抗體可維持數月。發病後7-10天可檢出IgG抗體,IgG抗體 可維持數年。多數患者抗體出現於起病後10-14天,也有重症病人始終未能檢出抗體。間隔1周及以上的兩份血標本IgM抗體陽轉或IgG抗體滴度4倍及以上升高具有診斷意義。血清特異性IgM抗體多採用IgM捕捉ELISA法檢測;血清特異性IgG抗體多採用ELISA、免疫螢光等方法檢測。
診斷與鑑別診斷
診斷
 靈長類動物也是易感者
靈長類動物也是易感者確診主要依靠實驗室檢測。目前對伊波拉出血熱尚缺乏特效治療方法,主要是對症和支持治療,具體參見《伊波拉出血熱診療方案》。
各級醫療機構發現符合病例定義的伊波拉出血熱疑似或確診病例時,應在2小時之內通過國家疾病監測信息報告管理系統進行網路直報,報告疾病類別選擇“其他傳染病”中的“伊波拉出血熱”。按照《國家突發公共衛生事件相關信息報告管理工作規範(試行)》的要求進行突發公共衛生事件或相關信息的報告。
鑑別診斷
博拉出血熱的早期臨床症狀沒有特殊性,所以應特別注意與其他病毒性出血熱進行區別,如拉沙熱、黃熱病、馬爾堡出血熱、克里米亞—剛果出血熱、腎綜合徵出血熱等。目前,對於伊波拉病毒的確診主要依靠實驗室檢測,中國已具備這種檢測能力。如果發現有可疑病例,以及三周內有疫區居留史,應馬上進行隔離、排查。 2014年8月20日,軍事醫學科學院放射與輻射醫學研究所根據伊波拉病毒基因序列研製,具有自主智慧財產權的“伊波拉病毒核酸檢測試劑”通過總後勤部衛生部專家評審,並獲得正式生產批文,將在深圳市普瑞康生物技術有限公司生產。該試劑盒採用的“複合探針”技術。治療
抗病毒藥物對其無效,包括利巴韋林和干擾素。儘管實驗顯示,凝固干擾素似乎可以起一些作用,在本來感染伊波拉病毒100%必死的猴群中存活下約33%,但凝固干擾素在人體的效果如何尚未確定。
沒有伊波拉出血熱的疫苗,伊波拉出血熱的康復者的血清也沒有太大的作用,甚至有可能帶來更壞的影響。
治療以支持治療為主。如使病毒的侵入最小化,及時補充損失的血小板,平衡電解質,保持血液中氧元素含量,以及對併發症的治療。
預防與控制
 伊波拉出血熱
伊波拉出血熱2、和病人有密切接觸的人(包括沒有穿隔離衣與病人或著被病人污染的器械接觸的醫務工作者)應該被嚴格監測,如一天測兩次體溫,一旦體溫超過38.3℃應立即住院,嚴格隔離。偶爾的接觸應該處於警惕中,一有發熱應立刻報告。
3、靜脈輸液以及處理、分泌物、導尿管以及吸痰管等高危險的操作應該在嚴格隔離保護條件下進行。醫院工作人員應該有自己的隔離衣 、手套和口罩。口罩和手套不能重複使用除非已消毒。
4、及時清理病人的分泌物、嘔吐物和排泄物,防止被人接觸。因為這些物質中有大量的伊波拉病毒,具有極高的生物危險性。
5、死於伊波拉出血熱的人應立即火化。
流行情況
 2014年,伊波拉出血熱在非洲爆發
2014年,伊波拉出血熱在非洲爆發1977年在剛果民主共和國發生了一起病例,1979年在蘇丹,伊波拉再度暴發(33個病例,包括22人死亡)。
1989年,在美國維吉尼亞州的萊斯頓,檢疫實驗室在獼猴身上分離出了伊波拉病毒的萊斯頓亞型。
1989年至1996年,美國(維吉尼亞州的萊斯頓,德克薩斯州的阿麗斯和賓夕法尼亞州)和義大利從菲律賓進口的猴子,發生了若干次伊波拉萊斯頓亞型暴發。調查追蹤到所有伊波拉萊斯頓亞型的暴發都源於菲律賓馬尼拉附近的一個出口設施,但未能確定這一設施的污染方式。一些猴子死亡,至少有四人受到感染,雖然他們都沒有出現臨床疾病。
1994年11月,在象牙海岸確診了1例象牙海岸亞型伊波拉出血熱,以及若干黑猩猩病例。
1995年在剛果民主共和國的Kikwit發生大流行,315人發病,其中250人死亡。在加彭,1994年首次記載伊波拉出血熱(19個病例,包括9人死亡)。此後疫情暴發於1996年2月(37個病例,21人死亡)和7月(60個病例,45人死亡)
2000年10月,在烏干達北部的Gulu區報告了伊波拉疫情。2000年9月至2001年1月,蘇丹亞型的伊波拉病毒感染了425人,224人死亡,這是迄今為止伊波拉最大規模的一次流行。也是1979年以來,蘇丹亞型伊波拉病毒第一次有報告的出現。
2001年10月至2003年12月,在加彭和剛果共和國報告了若干次薩伊亞型的伊波拉出血熱暴發,總計有302個病例,254人死亡。
自從發現伊波拉病毒到2008年,總共記載了大約1850個病例,1200多人死亡。
2012年8月21日,世界衛生組織確認,剛果民主共和國(剛果金)東部地區近來爆發伊波拉出血熱疫情。截至8月19日,已導致包括3名醫護人員在內的至少9人死亡。
2014年2月在幾內亞出現的伊波拉疫情,在西非地區持續蔓延,波及幾內亞、賴比瑞亞、獅子山、奈及利亞四個國家,並且首次超出邊遠的叢林村莊,蔓延至人口密集的大城市。世界衛生組織通報,截至8月6日,幾內亞、賴比瑞亞、獅子山和奈及利亞總計報告伊波拉病毒造成的累計病例數達1779例,其中961例死亡。
疫區新聞
把醫生當巫師
2014年,伊波拉在獅子山大範圍蔓延,主要是因為這裡人很迷信,醫療衛生條件落後。獅子山偏遠地區的很多民眾把穿白大褂的醫生當成巫師,因為醫生帶走的伊波拉患者都去世了。一名伊波拉患者被家屬從醫院中搶了出來,去找他們的自然療法醫師救治。獅子山衛生防疫部門動用力量全國搜尋,患者最終死亡,在這個過程有多人被他傳染。
強迫外籍醫生治療
四名印度醫生強德拉、庫馬爾、金加爾和喬汗,受僱於奈及利亞首都的普里莫斯醫院。他們擔心自己遭感染,性命不保,通過電話和電子郵件向印度媒體求助。喬汗表示,疫情暴發後,當地奈及利亞籍醫生便開始罷工,結果外國籍醫生被迫去工作。院方沒提供任何防護裝備,就讓醫生去醫治伊波拉感染者。此外,醫院還扣押外籍醫生護照以防離開。
從2014年7月開始,奈及利亞公立醫院的醫生舉行全國罷工。8月9日,由於伊波拉疫情蔓延,奈及利亞醫生集體罷工,政府懇求他們結束罷工來共同對抗伊波拉。為鼓勵更多醫療人員志願參與應對伊波拉疫情,政府會為他們提供人壽保險等額外待遇。
盤點最可怕的生化武器
| 我們的世界中存在很多知名的細菌、真菌和病毒。生化戰爭也就是利用它們摧毀敵人。20世紀上半葉,德國和日本使用了生化武器:炭疽膿皰。美國、英國和俄羅斯也紛紛開始了生化武器的研發。今天,根據1972年的生化武器公約和日內瓦議定,生化武器被禁用。然而即使一些國家早已銷毀了庫存的生化武器,並停止了研究,但威脅依然存在。 |