簡介
瘧疾(Malaria)經按蚊叮咬而感染瘧原蟲所引起的蟲媒傳染病。臨床以周期性寒戰、發熱、頭痛、出汗和貧血、脾腫大為特徵。兒童發病率高,大都於夏秋季節流行。瘧原蟲寄生於人體所引起的傳染病。經瘧蚊叮咬或輸入帶瘧原蟲者的血液而感染。不同的瘧原蟲分別引起間日瘧、三日瘧、惡性瘧及卵圓瘧。本病主要表現為周期性規律發作,全身發冷、發熱、多汗,長期多次發作後,可引起貧血和脾腫大。瘧疾是由瘧原蟲引起的寄生蟲病,於夏秋季發病較多。在熱帶及亞熱帶地區一年四季都可以發病,並且容易流行。流行分布
 使紅細胞脹破
使紅細胞脹破病原學
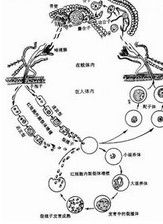
寄生於人體的瘧原蟲有4種,由4種不同的瘧原蟲引起,即:間日瘧(vivaxmalariabenigntertian),病原為間日瘧原蟲(Plasmodiumvivax);三日瘧(quartanmalariamalariaemalaria),病原為三日瘧原蟲(P.malariae);卵形瘧(OVALEmalaria),病原為卵型瘧原蟲(P.ovale);惡性瘧(faleiparumamlariamalignanttertian),病原為惡性瘧原蟲(P.faleiparu-m),瘧原蟲的生活史可分為人體內的無性生殖(裂體增殖)和在蚊體內的有性生殖(孢子增殖)兩個階段。
發病機制
紅內期裂殖子脹破紅細胞,釋放出裂殖子、蟲體代謝產物、變性的Hb、紅細胞碎片。進入血流後被多形核白細胞和巨噬細胞吞噬。內源性熱源和蟲體代謝產物(外源性熱源)作用於下丘腦體溫調節中樞,使體溫調節發生紊亂,瘧疾發作。致病物質被吞噬降解完後,熱源消失,體溫調節中樞恢復正常,出汗散熱。
流行病學
傳染源
病人和無症狀的血中有配子體的人是瘧疾的傳染源。
傳播媒介
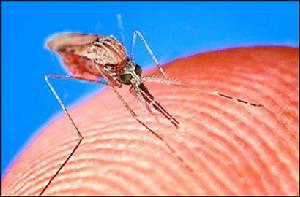
為按蚊(Anopheles)。按蚊共200種左右,但傳瘧者並不多,只有吸人血、對瘧原蟲易感、群體的數量大、生活期較長、子孢子可在其體內發育成熟的蚊種才可成為媒介。而且一種按蚊在甲地起傳瘧作用,而在乙地則不一定。
傳播方式
絕大多數為,被有傳染性的按蚊叮咬後而受染。罕見的情況下經胎盤的先天性感染、輸血、麻醉藥成癮的人打麻醉針時針頭或注射器消毒不良等均可傳染。
易感者
所有人對4種瘧原蟲均易感。但黑種人對間日瘧敏感性差。原因不明。人感染瘧原蟲後可產生相當程度的免疫,所以在瘧區,當地人由於早年多患過瘧疾,均獲得相當程度的免疫力。而外地人由於無免疫力進入全瘧區後,不被感染者極少。瘧區的嬰兒,降生後一個月內,由於受來自母體的抗體保護,一個月後,瘧疾的發病率與死亡率均很高。
影響瘧疾流行的因素
(1)自然因素主要為溫度、濕度、雨量、海拔等。 溫度對按蚊的生存和繁殖起重要作用。溫帶地區夏季按蚊滋生,瘧疾盛行。冬季按蚊滯育,傳瘧中斷。熱帶地區,終年存在瘧疾的傳播和發病。溫度對按蚊的影響,包括:雌按蚊吸血後,血在蚊胃內消化的快慢;瘧原蟲孢子增殖期的長短;按蚊卵巢成熟的早晚。 海拔超過2770米即無瘧,因為按蚊不能孳生,例如青藏高原。
(2)社會因素除了社會制度根本因素外,大量無免疫力的人員,例如軍人工人,進入瘧區;水田灌溉,農田水利工程如水庫等,擴大了按蚊的孳生面積;環境衛生不良,積水過多;過度墾荒或開發森林,減少了野生動物等,都可使瘧疾發病增多。
發病情況
在所有熱帶病中,以受瘧疾威脅的人數與發病數字為最多,居世界衛生組織重點研究的六大熱帶病的首位。1978年WHO的報告全球受瘧疾威脅的人口和地區.輕度威脅者有15個國家和地區,人口一億多,中度或高度威脅者計91個國家和地區,人口十六億兩千萬。
地理分布
瘧疾分布非常廣泛,見於北緯60度與南緯30度之間。不同種瘧原蟲引起的瘧疾。其分布也不同。間日瘧分布最廣,見於熱帶亞熱帶與部分溫帶地區,是溫帶瘧疾的主要類型。惡性瘧在熱帶和亞熱帶的濕熱地區非常普遍,主要見於非洲、印度、東南亞、太平洋諸島、中南美洲、小亞細亞與南歐等地。三日瘧較少,見於非洲部分地區、斯里蘭卡與馬來亞等地。卵形瘧分布地區最小,病例報告來自東非、西非和南美等地。
總之,各種瘧疾的嚴重地區,主要為東南亞、南亞次大陸、阿拉伯半島、幾乎整個非洲、中美與南美大部。我國以間日瘧分布最廣,除青藏高原外,遍及全國。惡性瘧次之,分布於秦嶺一淮河以南,以雲貴、兩廣與海南為最。三日瘧在長江南北各省均有散在病例。卵形瘧只在雲南和廣東有少數病例報告。
潛伏期
瘧疾的三大基本症狀:周期性寒熱發作、貧血和脾腫大。從人體感染瘧原蟲到發病(口腔溫度超過37.8℃),稱潛伏期。潛伏期包括整個紅外期和紅內期的第一個繁殖周期。一般間日瘧、卵形瘧14天,惡性瘧12天,三日瘧30天。感染原蟲量、株的不一,人體免疫力的差異,感染方式的不同均可造成不同的潛伏期。溫帶地區有所謂長潛伏期蟲株,可長達8~14個月。輸血感染潛伏期7~10天。胎傳瘧疾,潛伏期就更短。有一定免疫力的人或服過預防藥的人,潛伏期可延長。
臨床症狀
 通過蚊子傳播
通過蚊子傳播瘧疾臨床症狀通常有以下四期:
前驅期
如乏力、倦怠、打呵欠;頭痛,四肢酸痛;食欲不振,腹部不適或腹瀉;不規則低熱。一般持續2~3天,長者一周。隨後轉為典型發作。分為三期。
發冷期
驟感畏寒,先為四肢末端發涼,迅覺背部、全身發冷。皮膚起雞皮疙瘩,口唇,指甲發紺,顏面蒼白,全身肌肉關節酸痛。進而全身發抖,牙齒打顫,有的人蓋幾床被子不能制止,持續約10分鐘,乃至一小時許,寒戰自然停止,體溫上升。此期患者常有重病感。
發熱期
冷感消失以後,面色轉紅,紫紺消失,體溫迅速上升,通常發冷越顯著,則體溫就愈高,可達40℃以上。高熱患者痛苦難忍。有的輾轉不安,呻呤不止;有的譫妄,撮空,甚至抽搐或不省人事;有的劇烈頭痛.頑固嘔吐。患者面赤.氣促;結膜充血;皮灼熱而乾燥;脈洪而速;尿短而色深。多訴說心悸,口渴,欲冷飲。持續2-6小時,個別達10餘小時。發作數次後唇鼻常見皰疹。
出汗期
高熱後期,顏面手心微汗,隨後遍及全身,大汗淋漓,衣服濕透,約2~3小時體溫降低,常至35.5℃。患者感覺舒適,但十分睏倦,常安然入睡。一覺醒來,精神輕快,食慾恢復,又可照常工作。此刻進入間歇期。
整個發作過程約6~12小時,典型者間歇48小時又重複上述過程。一般發作5~10次,因體內產生免疫力而自然終止。
病理變化
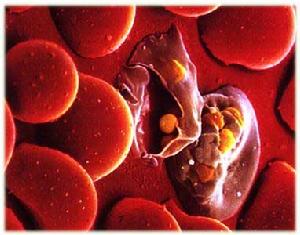
瘧疾的病理變化主要由單核巨噬細胞增生所致。在脾內大量吞噬細胞吞噬含原蟲的紅細胞、及被原蟲破壞的紅細胞碎片與瘧色素,因而患者脾腫大,腫大的脾臟質硬、包膜厚;切面充血,馬氏小體不明顯。顯微鏡下可見大量含瘧原蟲的紅細胞及瘧色素;反覆發作者網狀組織纖維化,因而病癒後脾腫不能縮小。肝臟輕度腫大,肝細胞混濁腫脹與變性,小葉中心區尤甚。Kupffer細胞大量增生,內含瘧原蟲及瘧色素。高瘧區患者有脾臟巨大,血清IgM及瘧疾抗體升高,但其瘧原蟲數不多,抗瘧治療有效,稱此為熱帶巨脾綜合症(Tropicalsplenomegalysyndrome)。可能是與遺傳有關的異常免疫反應。
瘧原蟲破壞紅細胞因蟲種差異及瘧原蟲侵犯紅細胞的類型不一而不同。惡性瘧原蟲繁殖迅速,且侵犯不同年齡的紅細胞,所以短期內即有10%的紅細胞破壞。因而貧血發生早而顯著。間日瘧常侵犯網織紅細胞,受染紅細胞不超過2%,故貧血較輕。三日瘧原蟲侵犯衰老的紅細胞,破壞不超過1%,貧血常不顯著。事實上紅細胞破壞的數量往往幾倍於受染紅細胞數,這可能是瘧原蟲的抗原成份沾染了正常紅細胞,而導致機體免疫識別有關。惡性瘧疾時紅細胞大量破壞,發生DIC,可出現溶血性黃疸。
兇險發作可致腦組織充血、水腫;大腦白質內散在出血點、充血;軟腦膜顯著充血水腫,重者溝回變淺。顯微鏡下毛細血管充血,內含大量染瘧原蟲的紅細胞及不含蟲而聚集的紅細胞。還可見環形出血灶、Durcl肉芽腫、局灶性脫鞘和退行性病變。
其它器官如:骨髓、腎、胃腸、肺、心、腎上腺等亦有不同程度的吞噬細胞增生,並可見吞噬有含瘧原蟲的紅細胞和瘧色素,毛細血管內有含瘧原蟲的紅細胞,甚者微血管阻塞,內皮脫落、變性壞死等。
再燃與復發
再燃:recrudescence:由於瘧疾治療不徹底,或機體產生的免疫力殺死紅細胞內大部分蟲體,瘧疾發作停止後,在無再感染的情況下,殘存於紅細胞的瘧原蟲大量增殖而又引起瘧疾發作,這一現象稱為再燃。
復發:relapse:經藥物治療或免疫作用,紅內期的瘧原蟲全部被殺滅,瘧疾發作停止。在無再感染的情況下,肝細胞內的遲髮型子孢子休眠體復甦,經裂體增殖產生的裂殖子侵入紅細胞發育,再次引起瘧疾發作,這一現象稱為復發。
併發症
黑尿熱是惡性瘧的嚴重併發症之一,其他如三日瘧、間日瘧少見,是由於並發急性溶血所致。主要表現為急起寒戰、高熱、腰痛、進行性貧血和黃疸,尿量驟減呈醬油色。尿中有大量血紅蛋白、管型、上皮細胞等。嚴重者可發生急性腎功能不全。並發急性溶血的可能原因有,
1.病人紅細胞中缺乏葡萄糖--磷酸脫氫酶。
2.瘧原蟲釋放的毒素。
3.抗瘧藥的套用(如伯氨奎琳、奎寧等)。
4.人體過敏反應。 惡性瘧的併發症較為常見,而且是導致死亡的重要原因。併發症除黑尿熱外,還有急性腎功能衰竭、血糖異常、肺水腫、黃疸和肝功能不全、感染等。
診斷方法
1. 臨床症狀診斷 間歇性定時發作上述臨床症狀,惡性瘧為每日或隔日發作1次,間日瘧為隔日發作1次。發作多次的患者出現脾腫大和貧血,重症病人可出現昏迷。
2. 病原診斷 發熱病人從耳垂取血,在玻片上塗制厚血膜,用吉氏染液染色,顯微鏡油鏡檢查見瘧原蟲。這是目前最簡單而可靠的診斷方法。
3. 血清學診斷 用間接螢光抗體試驗或酶聯免疫吸附試驗等方法檢查瘧疾抗體,抗體陽性者說明曾患過瘧疾。
治療措施
1. 間日瘧、三日瘧和卵形瘧治療:氯喹1.5g3日分服(第1日0.6g,第2、3日各0.45g),加伯氨喹90-180mg, 4-8日分服(每日22.5mg),以上均為成人劑量,兒童酌減,下同。
2. 惡性瘧治療:氯喹1.5g 3日分服(第1日0.6g,第2、3日各0.45g),加伯氨喹45mg, 2日分服(每日22.5mg)。
3. 對氯喹抗性的惡性瘧治療:咯萘啶1.2g、磺胺多辛1.0g加伯氨喹45mg,2日分服;或青蒿琥酯600mg 5日分服(第1日200mg,2次分服;第2-5日每日100mg,2次分服),加伯氨喹45mg,2日分服。
4. 重症瘧疾治療:用青蒿琥酯鈉或咯萘啶或蒿甲醚或二鹽酸奎寧注射作抗瘧治療,以及輸液,補充維生素並作輔助治療和對症治療。
預防措施
健康教育
 注意防蚊
注意防蚊免疫接種
目前子孢子疫苗、裂殖子疫苗和配子體疫苗的研究有重要進展,但迄今尚無確屬高效、安全的瘧疾疫苗可供實際套用。
個體預防
提倡使用蚊帳、蚊香,利用蒿、艾等野生植物煙燻驅蚊。儘可能不露宿,必要時使用驅避劑,防止蚊蟲叮咬。
群體預防
(1) 服藥 在高瘧區和瘧疾暴發流行地區,流行季節居民用乙胺嘧啶50mg加伯氨喹22.5mg預防服藥,孕婦改用氯喹或哌喹0.3g,均每10日1次。
(2) 滅蚊 在高瘧區和出現瘧疾暴發流行趨勢地區,用二二三 (2g/m2)滯留噴灑住屋和牲畜棚;在普遍使用蚊帳地區用溴氰菊酯 (10-20mg/m2)或二氯苯醚菊酯 (200-300mg/m2 )浸泡或噴灑蚊帳。
(3) 改善環境 填平坑窪、排除積水、平整田地、修整溝渠,減少孳生地。在有條件地區,稻田養魚或濕潤灌溉,在大劣按蚊為媒介地區,結合生產開發村莊周圍的灌木林。
疫情控制
對已經發生暴發流行的地區,應及時進行流行病學調查,制定應急措施,迅速控制疫情。應急措施包括重點人群預防服藥;視情況採用全民、重點人群或有瘧史者治療措施;以嗜人按蚊和微小按蚊為主要媒介的暴發流行區,採取殺蟲劑室內滯留噴灑,亦可用溴氰菊酯浸泡蚊帳。切實抓好現症病人的正規治療和管理工作。對間日瘧病人還應於次年春季進行抗復發治療。暴發流行區(點)周圍地區要加強病例偵查,及時發現和治療病人,防止疫情擴散。控制流行後應繼續加強監測。
瘧疾防治
瘧區的建設工地或經濟開發區,應配備專職或兼職醫務人員負責查清瘧疾流行情況和主要傳播媒介;對兩年內有瘧史者和疑似病人進行登記,給予正規治療;對有瘧史者隨訪一年;在瘧疾流行季節應規定使用蚊帳,加強個人防護,有瘧疾流行趨勢時應採取人群預防服藥及防蚊滅蚊措施;民工疏散或轉移前,對有瘧史者給予正規治療,並將治療記錄通知遷往地區縣(市)衛生防疫機構。
災害影響
洪澇災害和異常氣候影響蚊媒孳生地增加,戰爭和動亂影響大規模人口流動或聚集,均可導致瘧疾流行和蔓延。應予重視開展災害對瘧疾傳播影響的監測、預測和預報。
研究成果
2012年7月17日,美國約翰斯·霍普金斯大學的研究人員通過轉基因改造,令成團泛菌分泌一種對瘧原蟲有毒但對蚊子和人體卻無害的蛋白質。攜帶這種轉基因細菌的蚊子,其體內惡性瘧原蟲和伯氏瘧原蟲的數量最多時能下降98%。在研究所用的蚊子種群中,攜帶瘧原蟲的蚊子比例大幅下降。
中國國家法定傳染病
| 甲類傳染病(2種): | 鼠疫| 霍亂 |
| 乙類傳染病(26種): | 病毒性肝炎 | 細菌性和阿米巴性痢疾 | 傷寒和副傷寒 | 愛滋病 | 淋病 | 梅毒 | 脊髓灰質炎 | 麻疹 | 百日咳 | 白喉 | 流行性腦脊髓膜炎 | 猩紅熱 | 流行性出血熱 | 狂犬病 | 鉤端螺鏇體病 | 布魯氏菌病 | 炭疽 | 流行性和地方性斑疹傷寒 | 流行性乙型腦炎 | 黑熱病 | 瘧疾 | 登革熱|黃熱病 |
| 丙類傳染病(11種) | 肺結核 | 血吸蟲病 | 絲蟲病 | 包蟲病 | 麻風病 | 流行性感冒 | 流行性腮腺炎 | 風疹 | 新生兒破傷風 | 急性出血性結膜炎 | 除霍亂 | 痢疾 | 傷寒和副傷寒以外的感染性腹瀉病| 接吻病| 軍團病 |