概述
 傷寒
傷寒傷寒是由傷寒桿菌引起的急性消化道傳染病。主要病理變化為全身單核-巨噬細胞系統的增生性反應,以迴腸下段淋巴組織增生、壞死為主要病變 。
傷寒的症狀包括長期緩慢的發燒,可達39°至40°C(103°至104°F),其他症狀有出汗、腹痛、腸胃炎、嚴重腹瀉、頭痛。有部份的人,身體會出現玫瑰色斑(rosespot)。腸道出血或穿孔是其最嚴重的併發症。
傷寒桿菌會隨著糞便和尿液排出體外,透過蒼蠅、蟑螂等媒介傳染給健康人,傳染力很高 。
歷史
因為它跟斑疹傷寒同樣會造成身體出現玫瑰色斑(rosespot),古代醫生認為它們是同一種疾病。
病名來源
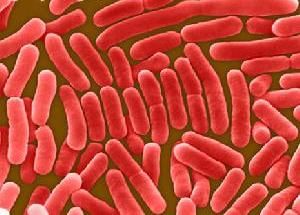
 傷寒桿菌
傷寒桿菌傷寒這個病名在中國起源很早,但是這與西方醫學所說的TyphoidFever不同,指的是所有外感熱病。
在清朝,西醫將這個病名傳入中國,初期曾經譯為“肚腸熱症”、“小腸熱症”、“泰斐士熱”等。1908年,博醫會名詞委員會出版《醫學辭彙》,將其譯為“症症”、“腸熱症”,希望作為官方名稱,但是使用不廣。
腸窒扶斯(腸チフス)則是來自日本的譯名,緒方郁藏於1855年刊行的《療疫新法》最早使用這個譯名來稱呼Typhoid這個病名,並取代了傳統的中醫的病名。隨著留日學生的增加,這個病名被帶回中國。
1908年,丁福保將宮本叔、橋本節齋、寺尾國平所著的《新傷寒論》漢譯出版,首次將窒扶斯桿菌與腸窒扶斯這個病名介紹至中國。丁福保認為,腸窒扶斯這個病症造成的發熱證狀,與中醫所謂的傷寒相近。腸窒扶斯之輕症,即中醫所謂“太陽病”;其熱偏於稽留或間歇者則為“少陽病”;若病重持續發熱則為“陽明病”。因此認為它即是中醫所謂的傷寒。這個說法也被當時許多學者所接受。
章太炎認為腸窒扶斯相當於太陽病中的“抵當湯證”,但是傷寒的範圍較大,而腸窒扶斯的範圍較小。何佩瑜也有類似的看法。徐仁甫則提出《傷寒論》的傷寒病即是窒扶斯桿菌侵入太陽經造成。在他們的推動之下,腸窒扶斯慢慢被稱為“傷寒”。
但是這個說法並不是所有人都接受的。1912年,浙江發生傳染病,經浙江紹興醫學會會員調查,認為這是腸窒扶斯,但是它對應的中醫病名應該是濕溫時疫。民國初年的余岩認為腸窒扶斯應該譯為溫邪或濕溫。
1955年丁甘仁的門徒陳純仁出版《傷寒手冊》,整合了前人的說法,認為這個病證,應該稱為濕溫傷寒。根據陳存仁的說法,“傷寒”有三重意義:“第一是所有熱病的集合名詞,泛指一切發熱病;較狹義的可能就是指《傷寒論》中的麻黃湯證,一種是新的,即專指濕溫傷寒症(腸熱證),故糾纏最多。”
病因
傷寒桿菌在自然界中的生活力較強,在水中可存活2~3周,在糞便中能維持1~2個月,在牛奶中不僅能生存,且可繁殖。耐低溫,在冰凍環境中可存活數月,但對光、熱、乾燥及消毒劑的抵抗能力較弱,日光直射數小時即死,加熱至60℃後30分鐘或煮沸後立即死亡,消毒飲水余氯可迅速致死。
流行病學
傳染源
為病人及帶菌者。病人從潛伏期開始即可從糞便排菌,從病程第1周末開始經尿排菌,故整個病程中均有傳染性,尤以病程的2~4周內傳染性最大。慢性帶菌者是本病不斷傳播或流行的主要傳染源。原有慢性肝膽管疾病(如膽囊炎、膽石症等)的傷寒病人易成為慢性帶菌者,約1%~4%患者在腸道和膽囊中隱藏傷寒桿菌達數月或數年之久。
傳播途徑
傷寒桿菌隨病人或帶菌者的糞、尿排出後,通過污染的水或食物、日常生活接觸、蒼蠅和蟑螂等傳播。其中,水源污染是本病傳播的重要途徑,亦是暴發流行的主要原因。食物污染也可引起本病的流行,而散發病例一般以日常生活接觸傳播為多。
人群易感性
人對傷寒普遍易感。病後可獲得持久性免疫,再次患病者極少。
流行特徵
世界各地均有本病發生,以熱帶、亞熱帶地區多見,可散發、地方性流行或暴發流行。在開發中國家主要因為水源污染而暴發流行,已開發國家則以國際旅遊感染為主。本病終年可見,但以夏秋季最多。其中以兒童和青壯年居多。局部地區流行的傷寒耐藥菌株有所增加,耐藥譜也在逐漸擴大。除耐氯黴素、複方磺胺甲嗯唑、氨苄西林外,少數菌株對頭孢菌素及喹諾酮類抗菌藥物也產生耐藥性。
臨床表現
潛伏期
 傷寒檢查
傷寒檢查10天左右,其長短與感染菌量有關,食物型暴發流行可短至48小時,而水源性暴發流行時間可長達30天。
典型傷寒
典型的傷寒自然病程為時約4周,可分為4期:
1、初期
相當於病程第1周,起病大多緩慢(75%~90%),發熱是最早出現的症狀,常伴有全身不適,乏力,食慾減退,咽痛與咳嗽等。病情逐漸加重,體溫呈階梯形上升,於5~7天內達39~40℃,發熱前可有畏寒而少寒戰,退熱時出汗不顯著。
2、極期
相當於病程第2~3周,常有傷寒的典型表現,有助於診斷。
1).高熱高熱持續不退,多數(50%~75%)呈稽留熱型,少數呈弛張熱型或不規則熱型,持續約10~14天。
2).消化系統症狀食欲不振較前更為明顯,舌尖與舌緣的舌質紅,苔厚膩(即所謂傷寒舌),腹部不適,腹脹,多有便秘,少數則以腹瀉為主。由於腸道病多在迴腸末段與回盲部,右下腹可有輕度壓痛。
3).神經系統症狀與疾病的嚴重程度成正比,是由於傷寒桿菌內毒素作用中樞神經系統所致。患者精神恍惚,表情淡漠,呆滯,反應遲鈍,聽力減退,重者可有譫妄,昏迷或出現腦膜刺激征(虛性腦膜炎)。此等神經系統症狀多隨體溫下降至逐漸恢復。
4).循環系統症狀常有相對緩脈(20%~73%)或有時出現重脈是本病的臨床特徵之一,但並發中毒性心肌炎時,相對緩脈不明顯。
5).脾腫大病程第6天開始,在左季肋下常可觸及腺腫大(60%~80%),質軟或伴壓痛。少數患者肝臟亦可腫大(30%~40%),質軟或伴壓痛,重者出現黃疸,肝功能有明顯異常者,提示中毒性肝炎存在。
6).皮疹病程7~13天,部分患者(20%~40%)的皮膚出現淡紅色小斑丘疹(玫瑰疹),直徑約2~4mm,壓之退色,為數在12個以下,分批出現,主要分布於胸,腹,也可見於背部及四肢,多在2~4天內消失。水晶形汗疹(或稱白痱)也不少見,多發生於出汗較多者。
3、緩解期
相當於病程第3~4周,人體對傷寒桿菌的抵抗力逐漸增強,體溫出現波動並開始下降,食慾逐漸好轉,腹脹逐漸消失,脾腫開始回縮。但本期內有發生腸出血或腸穿孔的危險,需特別提高警惕。
4、恢復期
相當於病程第4周末開始。體溫恢復正常,食慾好轉,一般在1個月左右完全恢復健康。
其它臨床類型
 傷寒症狀
傷寒症狀除典型傷寒外,根據發病年齡,人體免疫狀態,致病菌的毒力與數量,病程初期不規則套用抗菌藥物以及有無加雜症等因素,傷寒又可分為下列各種類型。
1、輕型
全身毒血症狀輕,病程短,1~2周內痊癒。多見於發病前曾接受傷寒菌苗注射或發病初期已套用過有效抗菌藥物治療者,在兒童病例中亦非少見。由於病情輕,症狀不典型,易致漏診或誤診。
2、暴髮型
起病急,毒血症狀嚴重,有畏寒,高熱,腹痛,腹瀉,中毒性腦病,心肌炎,肝炎,腸麻痹,休克等表現。常有顯著皮疹,也可並發DIC。
3、遷延型
起病與典型傷寒相似,由於人體免疫功能低下,發熱持續不退,可達45~60天之久。伴有慢性血吸蟲病的傷寒患者常屬此型。傷寒合併血吸蟲病時,起病多急,發熱常為弛張型或間歇型,肝脾腫大較著,嗜酸粒細胞在發熱期及極期顯著減少或消失,熱退後回升,常超過正常值,熱程可遷延1~2月。
4、小兒傷寒
一般年齡越大,臨床表現越似於成人,年齡越小,症狀越不典型。
學齡期兒童症狀與成人相似,但多屬輕型。常急性起病,有持續發熱,食欲不振,腹痛,便秘,表情淡漠,嗜睡,煩躁鼻衄,舌苔厚,腹脹及肝脾腫大等,而緩脈及玫瑰疹少見,白細胞計數常不減少。病程較短,有時僅2~3周即自然痊癒。由於腸道病變輕,故腸出血,腸穿孔等併發症也較少。
嬰幼兒傷寒常不典型,病程亦輕重。起病急,伴有嘔吐,驚厥,不規則高熱,脈快,腹脹,腹瀉等。玫瑰疹少見,白細胞計數常增多,並發支氣管炎或肺炎頗為常見。
5、老年傷寒
體溫多不高,症狀多不典型,虛弱現象明顯;易並發支氣管肺炎與心功能不全,常有持續的腸功能紊亂和記憶力減退,病程遷延,恢復不易,病死率較高。
復發與再燃:症狀消失後1~2周,臨床表現與初次發作相似,血培養陽轉為復發,復發的症狀較輕,病程較短,與膽囊或網狀內皮系統中潛伏的病菌大量繁殖,再度侵入血循環有關;療程不足,機體抵抗力低下時易見。偶可復發2~3次。再燃是指病程中,體溫於逐漸下降的過程中又重升高,5~7天后方正常,血培養常陽性,機理與初發相似。
檢查
常規檢查
 診斷方法 傷寒
診斷方法 傷寒血白細胞大多為3×109/L~4×109/L伴中性粒細胞減少和嗜酸粒細胞消失,後者隨病情的好轉逐漸回升。極期嗜酸粒細胞>2%絕對計數超過4×108/L者可基本除外傷寒。高熱時可有輕度蛋白尿。糞便隱血試驗陽性。
細菌學檢查
① 血培養是確診的論據病程早期即可陽性,第7~10病日陽性率可達90%,第三周降為30%~40%第四周時常陰性;
② 骨髓培養陽性率較血培養高,尤適合於已用抗菌素藥物治療,血培養陰性者;
③ 糞便培養從潛伏期起便可獲陽性,第3~4周可高達80%,病後6周陽性率迅速下降3%患者排菌可超過一年;
④ 尿培養:病程後期陽性率可達25%,但應避免糞便污染;
⑤ 玫瑰疹的刮取物或活檢切片也可獲陽性培養。病因
傷寒桿菌在自然界中的生活力較強,在水中可存活2~3周,在糞便中能維持1~2個月,在牛奶中不僅能生存,且可繁殖。耐低溫,在冰凍環境中可存活數月,但對光、熱、乾燥及消毒劑的抵抗能力較弱,日光直射數小時即死,加熱至60℃後30分鐘或煮沸後立即死亡,消毒飲水余氯可迅速致死。
診斷
傷寒可依據流行病學資料,臨床表現及免疫學檢查結果作出臨床診斷,但確診傷寒則以檢出致病菌為依據:
1.臨床診斷標準在傷寒流行季節和地區有持續性高熱(40~41℃)為時1~2周以上,並出現特殊中毒面容,相對緩脈,皮膚玫瑰疹,肝脾腫大,周圍血象白細胞總數低下,嗜酸性粒細胞消失,骨髓象中有傷寒細胞(戒指細胞),可臨床診斷為傷寒。
2.從血,骨髓,尿,糞便,玫瑰疹刮取物中,任一種標本分離到傷寒桿菌。
3.特異性抗體陽性,肥達氏反應“O”抗體凝集效價≥1∶80,“H”抗體凝集效價≥1∶160,恢復期效價增高4倍以上者 。
治療措施
治療上,現代醫學採取的抗生素有氨芐青黴素(ampicillin)、氯黴素(chloramphenicol)、磺胺劑(trimethoprim-sulfamethoxazole)及氟喹諾酮類(fluoroquinolone)如環丙沙星(ciprofloxacin)。
病原治療為關鍵,患者應避免接觸傳染源,藥物治療以氟喹諾酮類為首選,如氧氟沙星和環丙沙星,兒童、孕婦,哺乳期婦女可用頭孢類藥物,如有過敏者可選用氯黴素,但注意其指征與副作用。腸出血者應禁食,大量出血者應輸血,並發腸穿孔時宜及早手術治療。
中國國家法定傳染病
| 甲類傳染病(2種): | 鼠疫| 霍亂 |
| 乙類傳染病(26種): | 病毒性肝炎 | 細菌性和阿米巴性痢疾 | 傷寒和副傷寒 | 愛滋病 | 淋病 | 梅毒 | 脊髓灰質炎 | 麻疹 | 百日咳 | 白喉 | 流行性腦脊髓膜炎 | 猩紅熱 | 流行性出血熱 | 狂犬病 | 鉤端螺鏇體病 | 布魯氏菌病 | 炭疽 | 流行性和地方性斑疹傷寒 | 流行性乙型腦炎 | 黑熱病 | 瘧疾 | 登革熱|黃熱病 |
| 丙類傳染病(11種) | 肺結核 | 血吸蟲病 | 絲蟲病 | 包蟲病 | 麻風病 | 流行性感冒 | 流行性腮腺炎 | 風疹 | 新生兒破傷風 | 急性出血性結膜炎 | 除霍亂 | 痢疾 | 傷寒和副傷寒以外的感染性腹瀉病| 接吻病| 軍團病 |