疾病概述
 糖尿病酮症酸中毒
糖尿病酮症酸中毒糖尿病酮症酸中毒需要緊急治療。當糖尿病患者有以上誘因而使糖尿病症狀加重,或出現食慾減退、噁心、嘔吐、腹痛等,均應立即去醫院就診查血糖、血酮和尿酮體。值得注意的是,有些糖尿病酮症酸中毒患者無明確糖尿病病史,也就是說,這些病人是因發生糖尿病酮症酸中毒而使糖尿病得到確診。
症狀體徵
 症狀
症狀1.症狀和體徵
(1)糖尿病症狀加重和胃腸道症狀:DKA代償期,病人表現為原有糖尿病症狀如多尿、口渴等症狀加重,明顯乏力,體重減輕;隨DKA病情進展,逐漸出現食慾減退、噁心、嘔吐,乃至不能進食進水。少數病人尤其是1型糖尿病患兒可有廣泛性急性腹痛,伴腹肌緊張及腸鳴音減弱而易誤診為急腹症。原因未明,有認為可能與脫水、低血鉀所致胃腸道擴張或麻痹性腸梗阻等有關。應注意或由少見的誘發DKA的急性原發性腹內疾病引起。如非後者,糾正代謝紊亂腹痛即可緩解。
(2)酸中毒大呼吸和酮臭味:又稱Kussmaul呼吸,表現為呼吸頻率增快,呼吸深大,由酸中毒所致,當血pH<7.2時可能出現,以利排酸;當血pH<7.0時則可發生呼吸中樞受抑制而呼吸麻痹。重度DKA,部分患者呼吸中可有類似爛蘋果味的酮臭味。
(3)脫水和(或)休克:中、重度DKA病人常有脫水症狀和體徵。高血糖導致大量滲透性利尿,酸中毒時大量排出細胞外液中的Na+,使脫水呈進水性加重。當脫水量達體重的5%時,患者可有脫水征,如皮膚乾燥,缺少彈性,眼球及兩頰下陷,眼壓低,舌乾而紅。如脫水量超過體重的15%時,則可有循環衰竭,症狀包括心率加快、脈搏細弱、血壓及體溫下降等,嚴重者可危及生命。
(4)意識障礙:意識障礙的臨床表現個體差異較大。早期表現為精神不振,頭暈頭痛,繼而煩躁不安或嗜睡,逐漸進入昏睡,各種反射由遲鈍甚而消失,終至進入昏迷。意識障礙的原因尚未闡明。嚴重脫水、血漿滲透壓增高,腦細胞脫水及缺氧等對腦組織功能均產生不良影響;有認為血中酮體尤其是乙醯乙酸濃度過高,可能與昏迷的產生關係密切,而β-羥丁酸堆積過多為導致酸中毒的重要因素,丙酮則大部分從呼吸排出且其毒性較小。
(5)誘發疾病的表現:各種誘發病均有其自身的特殊表現,應予注意識別,避免與DKA相互混淆或相互掩蓋而延誤診治。
疾病病因
 病理
病理1.急性感染是DKA的重要誘因,包括呼吸系統、泌尿系統及皮膚感染常見,且以冬春季發病率較高。急性感染又可是DKA的合併症,與DKA互為因果,形成惡性循環,更增加診治的複雜性。
2.治療不當如中斷藥物(尤其是胰島素)治療、藥量不足及抗藥性產生等。尤其是1型糖尿病病人停用或減少胰島素治療劑量,常可引起DKA。2型糖尿病病人長期大量服用苯乙雙胍,尤其肝、腎功能不佳時易誘發DKA;也有報導大劑量噻嗪類利尿劑誘發者。近年來,有些患者輕信並無確切療效的治療手段或“藥物”,放棄了科學的公認的正規治療方案,尤其是1型糖尿病患者,甚至停用了胰島素,更易誘發DKA。
3.飲食失控和(或)胃腸道疾病如飲食過量、過甜(含糖過多)或不足,酗酒,或嘔吐、腹瀉等,均可加重代謝紊亂而誘發DKA。
4.其他應激諸如嚴重外傷、麻醉、手術、妊娠、分娩、精神刺激以及心肌梗死或腦血管意外等情況。由於應激造成的升糖激素水平的升高,交感神經系統興奮性的增加,加之飲食失調,均易誘發酮症酸中毒。
病理生理
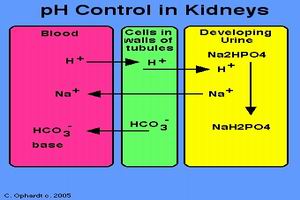
DKA發病的基本環節是由於胰島素缺乏(圖1)和胰島素反調節激素(即升糖激素)增加,導致糖代謝障礙,血糖不能正常利用,結果血糖增高,脂肪分解增加,血酮增多和繼發代謝性酸中毒與水、電解質平衡紊亂等一系列改變。升糖激素包括胰高糖素、腎上腺素、糖皮質激素和生長激素,其中,胰高糖素的作用最強。胰高糖素分泌過多是引起DKA發病的主要因素。由於胰島素及升糖激素分泌雙重障礙,患者體內葡萄糖運轉載體功能降低,糖原合成與糖的利用率下降,糖原分解及糖異生加強,血糖顯著增高。同時,由於脂肪代謝紊亂,游離脂肪酸水平增加,給酮體的產生提供了大量前體,最終形成了酮症酸中毒。診斷檢查
診斷:DKA的診斷並不困難,關鍵在於想到DKA發生的可能性。DKA主要易發於1型糖尿病,對於某些發病急驟的1型糖尿病患兒,有時可誤診為急性感染或急腹症,臨床應予以重視。2型糖尿病起病隱蔽,可能病後多年而未獲診斷,發生DKA者相對較少,但也可在上述各種誘因存在的情況下,即使患者病前並無糖尿病史,也可發生DKA。
1.診斷DKA的要點
(1)糖尿病的類型,如1型糖尿病發病急驟者;2型糖尿病並急性感染或處於嚴重應激狀態者。
(2)有酮症酸中毒的症狀及臨床表現者。
(3)血糖中度升高,血滲透壓正常或不甚高。
(4)尿酮體陽性或強陽性,或血酮升高,是DKA的重要診斷依據之一。
(5)酸中毒,較重的DKA患者多伴有代償或失代償性酸中毒,並排除其他原因所致酸中毒。
2.糖尿病酮症酸中毒的危重指標
(1)臨床表現有重度脫水,酸中毒呼吸和昏迷。
(2)血pH值<7.1,CO2CP<10mmol/L。
(3)血糖>33.3mmol/L伴有血漿高滲現象。
(4)出現電解質紊亂,如血鉀過高或過低。
(5)血尿素氮持續增高。
3.注意事項為迅速確定診斷,判定嚴重程度,尋找誘因,應重點詢問病史和查體,特別注意病人意識狀態;呼吸頻率及強度、呼出的氣味;脫水程度;心、腎功能狀態;有無感染存在及應激狀態等。並立即或同步做有關必要的化驗檢查。
實驗室檢查:
1.尿液檢查
(1)尿糖:常強陽性,但嚴重腎功能減退時尿糖減少,甚至消失。
(2)尿酮體:當腎功能正常時,尿酮體常呈強陽性,但腎功能明顯受損時,尿酮體減少,甚至消失。尿酮體定性用試劑亞硝酸鐵氫化鈉僅與乙醯乙酸起反應,與丙酮反應弱,與β-羥丁酸無反應,故當尿中以β-羥丁酸為主時易漏診。
(3)有時可有蛋白尿和管型尿,尿中鈉、鉀、鈣、鎂、磷、氯、銨及HCO-3
等排泄增多。
2.血液檢查
(1)血糖:血糖增高,多數為16.65~27.76mmol/L(300~500mg/dl),有時可達36.1~55.5mmol/L(600~1000mg/dl)或以上,血糖>36.1mmol/L時常可伴有高滲性昏迷。
(2)血酮:定性常強陽性。但由於血中的酮體常以β-羥丁酸為主,其血濃度是乙醯乙酸3~30倍,並與NADH/NAD的比值相平行,如血以β-羥丁酸為主而定性試驗陰性時,應進一步作特異性酶試驗,直接測定β-羥丁酸水平。DKA時,血酮體定量一般在5mmoL/L(50mg/dl)以上,有時可達30mmol/L,大於5mmol/L有診斷意義。
(3)酸中毒:主要與酮體形成增加有關。酮體包括β-羥丁酸、乙醯乙酸和丙酮,乙醯乙酸和丙酮可與硝普鈉起反應,而β-羥丁酸與硝普鈉不起反應。大多數情況,DKA時,血清中有大量的乙醯乙酸與硝普鈉起反應。本症的代謝性酸中毒,代償期pH可在正常範圍內,當失代償時,pH常低於7.35,有時可低於7.0。CO2結合力常低於13.38mmol/L(30%容積),嚴重時低於8.98mmol/L(20%容積),HCO3-可降至10~15mmol/L。血氣分析鹼剩餘增大,緩衝鹼明顯減低(<45mmol/L),SB及BB亦降低。
 檢查
檢查(5)電解質:
①血鈉:多數(67%)低於135mmol/L,少數正常,偶可升高至145mmol/L以上,大於150mmoLl/L應懷疑伴有高滲昏迷。
②血鉀:DKA時,由於滲透性利尿和酮體經腎以鹽的形式排出,導致K+大量經腎排出,加上納食少,噁心和嘔吐,進一步加重機體缺鉀。但DKA時,細胞外氫離子濃度增加與細胞內鉀離子交換,細胞內鉀向細胞外轉移;隨著水分由細胞內向細胞外轉移,鉀同時進入細胞外;細胞內磷的丟失導致鉀的丟失以保持電中性;DKA時,胰島素缺乏,鉀向細胞內轉移減少,同時細胞內糖原和蛋白質裂解增加,進一步促進鉀向細胞外運動,以上種種原因可導致血清鉀濃度往往正常,甚而偏高,從而掩蓋了體內嚴重缺K+的真實情況。此外,DKA時常同時伴有缺磷和缺鎂。
(6)血滲透壓:可輕度升高,有時可達330mOsm/L以上,少數可達350mOsm/L,
可能伴有高滲性失水或高滲性昏迷。
(7)血脂:在疾病早期,游離脂肪酸(FFA)常顯著升高,約4倍於正常高限,可達2500μmoL/L;甘油三酯(TG)和膽固醇亦常明顯升高,TG可達11.29mmoL/L(1000mg/dl)以上,有時血清呈乳白色,乃由於高乳糜微粒血症所致,
高密度脂蛋白(HDL)常降至正常低限。經胰島素治療後,上述脂代謝異常可恢復。
(8)血肌酐和尿素氮:常因失水、循環衰竭(腎前性)及腎功能不全而升高。補液後可恢復。
(9)血常規:白細胞數常增高,無感染時亦可達(15~30)×109/L,並以中性粒細胞增高較明顯。機制不明,可能與機體應激時邊緣池粒細胞向循環池釋放及血液濃縮所致,但常無核左移和中毒顆粒存在。DKA時,臨床上不能僅以白細胞計數和體溫來反映是否有感染存在,應仔細尋找可能的感染灶。血紅蛋白、紅細胞及血細胞比容常升高並與失水程度有關。
(10)其他:偶有血乳酸濃度升高(>1.4mmol/L),休克缺氧時更易發生。亦可有血澱粉酶輕度升高,明顯升高提示可能並存急性胰腺炎。
其他輔助檢查:依據病情可選作B超、心電圖。
鑑別診斷
臨床上,對昏迷、脫水兼酸中毒、休克的患者,特別對原因不明、呼吸有酮味、血壓低而尿量仍較多的病人,均應警惕本病存在的可能性。有的為糖尿病合併DKA單獨存在;有的為糖尿病合併如尿毒症、腦血管意外等其他疾病所致昏迷;有的或因其他疾病昏迷後又誘發了酮症酸中毒等,均應小心予以鑑別。一般通過詢問病史、體格檢查、化驗尿糖、尿酮、血糖、血酮及二氧化碳結合力、血氣分析等,大多可明確診斷。治療方案
 藥物治療
藥物治療(1)首先要堅持“防優先於治”的原則:加強有關酮症酸中毒的教育工作,增強糖尿病患者、家屬以及一般人群對酮症酸中毒的認識,以利於及早發現和治療本病。
(2)嚴格控制好糖尿病,堅持良好而持久的治療達標為本:及時防治感染等誘因,以預防酮症酸中毒的發生與發展。
(3)按酸中毒程度不同採取相應治療措施:對於輕度的酮症酸中毒患者應鼓勵進食進水,用足胰島素,以利血糖的下降和酮體的消除;中度或重度酮症酸中毒套用小劑量胰島素療法,必要時糾正水、電解質及酸鹼平衡。
(4)注意除去誘因,貫穿治療的始終:不僅有利於DKA的治療及緩解,且可防治酮症酸中毒復發。
(5)堅持守護治療,嚴密觀察:列表記錄血及尿化驗結果,出入液量,葡萄糖、鉀及胰島素使用量,每天至少小結2次,以指導治療。
2.治療措施
(1)一般措施:包括:①抽取血標本,送檢診治DKA所需各項化驗,如血糖、血酮、血pH及CO2CP、BUN和(或)Cr、Na+、K+、Cl-等。必要時血氣分析或血漿滲透壓檢查。並留置針頭即刻連線輸液裝置。②採集尿標本,記尿量,並送檢尿糖、尿酮、尿常規。昏迷病人導尿後留置導尿管,記錄每小時和24h尿量,並可按需取尿監測治療中尿糖及尿酮的變化。③昏迷患者,或有嘔吐、腹脹、胃瀦留、胃擴張者,應插入胃管,持續胃腸減壓或每2小時吸引1次,記錄胃液量,注意胃液顏色等變化。④按一級護理,密切觀察T,P,R,BP四大生命指標的變化;精確記錄出入水量和每小時尿量;保持呼吸道通暢,如血PO2<80mmHg者給予吸氧。根據所得監測資料,及時採取相應有效治療措施。
 治療方案
治療方案①理論依據:研究認為:
A.正常人每天分泌胰島素總量約為55U,空腹血漿胰島素水平約5~20μU/ml,餐後峰值約為60~100μU/ml。對胰全切的病人每天僅需補充胰島素40~50U,就能維持糖代謝正常。
B.血漿胰島素濃度達10μU/ml時能抑制肝糖分解,達20μU/ml時能抑制糖異生,達30μU/ml能抑制脂肪分解,達50~60μU/ml時可促肌肉、脂肪組織攝取葡萄糖,達100~200μU/ml時可促K+進入細胞內。總之,血漿胰島素濃度維持在20~200μU/ml時即能產生最大的降糖作用,而每小時輸入胰島素2~10U就達此有效濃度。
C.靜脈注射胰島素在體內的半壽期很短,僅3~5min,1次靜脈注射後血漿胰島素濃度,於25min後即下降到起始高峰的1%以下。因此,除少數伴有抗胰島素現象的DKA病人外,一般不需用大劑量胰島素治療DKA。
②方法:
A.經靜脈、肌內或皮下給予胰島素,成人按每小時0.1U/kg標準體重[兒童0.25U/(kg?h)],即4~6U/h,一般不超過10U/h。使血糖以4.2~5.6mmol/h(75~100mg/h)的速度下降,並消除酮體。若血糖下降速度小於滴注前水平30%,則表明可能伴有抗胰島素因素,此時可將胰島素用量加倍。一般認為靜脈滴注<2U/h效果欠佳,4U/h為足夠量,6U/h(相當於成人每小時6U/h)效果可靠。
B.首次衝擊量,一般病例可不給。重度DKA或血糖過高(>600mg/dl)、或血壓偏低者宜用胰島素(RI)20U靜脈注射。如採用胰島素皮下給藥法時(較重病人末梢循環不良,皮下給藥效果不佳)可用首次衝擊量靜注。
C.當血糖下降13.9mmol/L(250mg/dl)時,改輸5%葡萄糖(或糖鹽水)以防低血糖(因低血糖不利於酮體的消除),可按胰島素(U)∶葡萄糖(g)=1∶4~1∶6給藥[例如5%葡萄糖500ml中加入胰島素(RI)4~6U維持靜脈滴注]。也可按胰島素(U)∶葡萄糖(g)=1∶2~1∶4給藥(5%葡萄糖500ml+RI6~12U)。如病人的血糖水平已降至13.9mmol/L以下,無需再額外增加RI量。按此濃度持續點滴使病人血糖維持在10mmol/L左右,一直到尿酮體轉陰,尿糖(+)時可以過渡到平日治療,改為皮下注射,但應在停靜脈滴注胰島素前1h,皮下注射1次RI,一般注射為8U以防血糖回跳。否則由於靜脈輸入的胰島素代謝清除率高,作用難以持久,如果引起酮症酸中毒的誘因尚未完全消除,可能導致酮症酸中毒的反覆發生。此外,臨床已有用胰島素泵連續皮下輸入胰島素的方法治療DKA,取得良好的效果。
併發症
 併發症
併發症1.腦水腫有報導DKA治療過程中可發生症狀性甚至致命性腦水腫,多見於青少年,成人中有症狀的腦水腫少見。但有臨床研究報告在DKA治療的第一個24h內,腦電圖和CT常顯示有亞臨床性腦水腫的發生。多由於血糖、血鈉下降過快,致血滲透壓快速下降,水分進入腦細胞和腦間質所致;此外,如酸中毒糾正過快,氧離曲線左移,中樞神經缺氧,加重腦水腫發生,反常性腦脊液酸中毒亦與腦水腫有關。其臨床表現常在經治療後,患者神志一度轉清楚後,再度昏迷,並常伴噴射性嘔吐,需予以警惕,一旦明確診斷應積極搶救,予以降顱壓治療。
2.低血鉀目前的小劑量胰島素治療、比較慢的液體輸注速度和慎重補鹼等治療方法的改進,降低了細胞外鉀向細胞內轉移的速度,減少了醫源性低血鉀的發生。但須注意隨著生理鹽水、胰島素、葡萄糖的輸注和酸中毒的糾正,四者都可降低血鉀,只要DKA病人在進行上述治療和有小便的情況下,就應不斷監測血鉀和補鉀。一般每輸注液體1L,測血鉀1次,若胰島素的用量>0.1U/(kg?h),血鉀監測的間隔時間應更短。
3.低血糖DKA治療時,血糖恢復正常通常快於酮症酸中毒的糾正,此時,若持續給胰島素,而不同時輸注葡萄糖,將發生低血糖。治療開始後應每1h測血糖1次,連續測4次;然後每2h測1次,連續測4次;再每4h測1次。一般要求血糖以每小時3.33~5.56mmol/L的速度下降。一旦血糖達到13.9~16.7mmol/L時,胰島素輸入速度減半,並開始補充5%或10%葡萄糖液體,以免發生低血糖。
預後及預防
 預防措施
預防措施預防:DKA是可以預防的,在治療糖尿病時,應加強有關糖尿病知識的宣傳教育,強調預防。尤其對1型糖尿病,應強調要求嚴格胰島素治療制度,不能隨意中斷胰島素治療或減少胰島素劑量,且對胰島素必須注意妥善保存(2~8℃),尤其是夏季高溫季節,以免失效。2型糖尿病病人,應隨時警惕,防止各種誘因的發生,尤其感染和應激等。不論是1型還是2型糖尿病,即使在生病期間如發熱、厭食、噁心、嘔吐等,不能因進食少而停用或中斷胰島素治療。糖尿病合併輕度感染,院外治療時,應注意監測血糖、血酮或尿酮體;合併急性心肌梗死、外科急腹症手術及重度感染時,應及時給予胰島素治療。重度2型糖尿病用口服降血糖藥物失效者,應及時換用胰島素治療,以防酮症發生。總之,DKA是可以預防的,預
防DKA較搶救已發病者更為有效而重要。
流行病學
DKA的發病率,據統計每年1型糖尿病約為3%~4%;2型糖尿病在急性感染或應激狀態也可發生。在住院糖尿病病人中,國外統計約占14%,中國國內(北醫一院)約占14.6%。由於DKA本身是一種可能威脅病人生命的嚴重代謝紊亂,在胰島素臨床套用前是糖尿病病人的主要死亡原因。美國Joslin臨床統計1915~1922年占糖尿病死亡人數的41%,1923~1936年自胰島素問世後迅速降為8.4%,20世紀60年代以後降至1%左右。目前,在中國大部分地區DKA直接致死率已明顯下降,在很大程度上取決於診斷及時和治療恰當。保健貼士
糖尿病酮症酸中毒是糖尿病的急性併發症之一,臨床要加強護理措施:1、應積極補鉀。在糖尿病酮症酸中毒時,由於酸中毒,鉀從細胞內逸出,正常血鉀並不表示鉀代謝正常,而實際上仍有失鉀現象。
2、建立特別護理。每0.5~2小時測血壓、呼吸、脈搏一次;每2小時查尿糖和尿酮體一次,2~4小時查血糖及電解質一次。
3、吸氧。對昏迷病人應注意吸痰,以保持呼吸道通暢。勤翻身拍背,以防止褥瘡和墜積性肺炎的發生。
4、胃擴張者插胃管。
5、尿瀦留者插導尿管。
6、在治療上降低血糖、補充鹼液不宜操之過急,以免發生低血鉀、低血糖、低血滲透壓與腦水腫等併發症。
糖尿病酮症酸中毒的自救
1、若自測尿酮體結果為+或15毫克/分升以下時:
(1)繼續注射胰島素或口服降糖藥,並可適當酌情增加劑量;
(2)多喝水可喝淡鹽開水或生理鹽水,保證吃一些流汁或半流質,如麥片、米粥、菜湯;
(3)停止運動;
(4)應每隔2小時測定尿酮體和血糖一次;每天測4次體溫。
2、若自測尿酮體結果為++或40毫克/分升以上時,甚或出現酮症酸中毒症狀或自測自糖超過240,或因無尿不能測定尿酮體時,應迅速到醫院就診。

