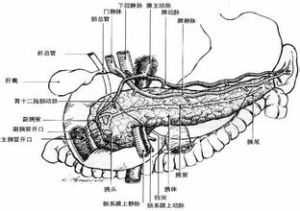
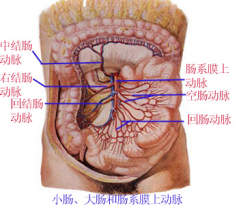
 急性腸系膜上動脈梗死
急性腸系膜上動脈梗死症狀體徵
 梗死腸段標本
梗死腸段標本疾病早期腹部體徵與症狀明顯不符合,腹肌無緊張,壓痛也不明顯,腸鳴音可以正常或亢進,但隨著缺血的加重,腹脹明顯腸鳴音減弱,出現肌緊張,壓痛和反跳痛,以漿膜炎和穿孔性腹膜炎為其特徵。可伴有發熱,心動過速,低血壓,白細胞增高和核左移;血清或腹腔液中磷酸鹽升高,尿中磷酸鹽排出增多。常提示有嚴重的腸壁損傷,晚期可有酸中毒。腸系膜上動脈栓塞的臨床表現因栓塞的部位、程度和側支循環狀況而異。
急性劇烈腹痛、器質性心臟病和強烈的胃腸道排空症狀(噁心、嘔吐或腹瀉)為急性腸系膜上動脈栓塞的三聯征。腹痛是最常見的症狀,常以突發臍周絞痛開始,可伴有心率增快,腸鳴音早期可亢進,隨腸缺血、腸道壞死程度加重,腸鳴減弱,腹痛加重,同時出現嘔吐、腹脹、排出黏液血便、發熱及腹膜炎表現,最後出現腸鳴音消失,脫水和休克,提示病變已不可逆。
急性腸系膜上動脈血栓形成是指該動脈本身有一定病變基礎,在一定誘因下形成血栓。主要的病變基礎為動脈硬化,其他尚有主動脈瘤,血栓閉塞性脈管炎,結節性動脈周圍炎和風濕性血管炎等。低血容量或心排血量突然降低、脫水、心律不齊、血管收縮藥或過量利尿藥為常見的誘因。腸系膜上動脈血栓形成好發於動脈開口部,並常涉及整個腸系膜上動脈,因此病變可涉及全部小腸和右半結腸。如血栓形成較局限,則梗死範圍較小。由於發病前腸系膜上動脈已有病變,因此發病後腹痛的劇烈程度常不如腸系膜上動脈栓塞。
疾病病因
 急性腸系膜上動脈梗死
急性腸系膜上動脈梗死1、血管疾病主要是動脈粥樣硬化、動脈栓塞或血栓形成。此外多發性結節性動脈炎、類風濕性關節炎、糖尿病等疾病也同時並發小血管的動脈炎。病變常累及腸系膜上動脈的主幹及其分支,有時發生在小動脈,在腸系膜上動脈最易發生於腹主動脈開口的2cm以內。腸系膜上動脈自腹主動脈斜行分出,體循環中的栓子極易進入該動脈形成栓塞。
2、血流灌注不足動脈硬化病人血管腔狹窄時,雖然血液供應尚可維持腸管的正常活動。但儲備能力已降低,任何原因的血壓下降均有可能導致血供不足,發生梗死,特別是患者伴有夾層動脈瘤、系統性紅斑狼瘡等疾病時更易發生。
3、細菌與細菌毒素正常情況下腸道內菌群保持動態平衡,腸道缺血,腸壁防禦能力減低時,細菌即侵犯腸壁,可引起假膜性腸炎、手術後腸炎、急性壞死性腸炎、急性出血性腸炎等。動物實驗表明,腸缺血後,如加用抗生素,發生休克的比率下降。
病理生理
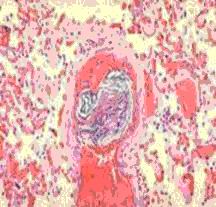 梗死
梗死臨床特點
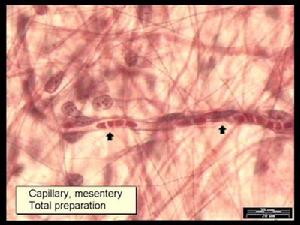 腸系膜微循環
腸系膜微循環1、發病突然,病程進展快。
2、腹痛劇烈伴血便。
3、常有心血管病史。
4、鋇劑灌腸常見“指壓痕”征,常見受累部位在脾曲及鄰近的腸段。
預後:預後差,病死率高達82%~96%。早期診斷和治療對預後至關重要,此外尚與栓塞部位、程度及其側支循環狀況有關。
預防:尚無相關資料。
診斷檢查
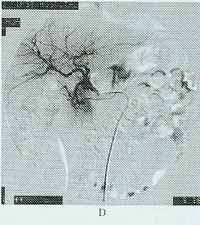 腸動脈造影
腸動脈造影1、50歲以上有心臟瓣膜病、心房纖顫,近期曾發作心肌梗死或身體其他部位有栓塞,或有飯後腸絞痛病史者(約50%病人發病前有慢性腸缺血的症狀)。
2、急性瀰漫性劇烈腹痛而腹部體徵輕微者。
實驗室檢查:腸系膜上動脈栓塞白細胞常超過20×109/L,血清澱粉酶升高,CPK隨病情進展而不斷增高,72h逐漸恢復。血清乳酸脫氫酶(LDH)及其同工酶LD比、血清無機磷都有增高。穀草轉氨酶(AST),乳酸脫氫酶(LDH)和CPK對腸系膜上動脈血栓形成診斷有參考價值。
其他輔助檢查:
1、腹部X線檢查:腹部平片在早期可見小腸充氣;當病情發展到腸麻痹時可見小腸、結腸脹氣,腸壁水腫,增厚;腸壞死時腸腔氣體漏入腸壁,積聚於漿膜下,平片可見透光帶或透光環,有時門靜脈內也可見氣體陰影。
2、血管造影:疑有急性腸系膜缺血的患者,平片排除了其他急腹症,無論腹部體徵如何,均應早期作血管造影,這樣不僅能鑑別大血管閉塞是由血栓形成還是栓子栓塞引起,還能診斷出非閉塞性缺血,血管的狹窄程度和範圍。栓子傾向於栓塞在腸系膜上動脈主幹起始處的遠側或其分支內。栓塞近側有造影劑充盈,而其遠側血管不顯影。血栓形成通常在該動脈起始部3cm內,表現為血管突然中斷,可伴有反應性血管收縮,管徑普遍變小。因有側支循環形成,故梗阻遠端可有不同程度的充盈;非閉塞性腸系膜缺血腸系膜上動脈及其分支有各種不同的表現:瀰漫性狹窄,腸系膜上動脈多數分支起始部局限性狹窄,腸系膜上動脈分支狹窄和擴張交替,動脈弓痙攣,壁內血管充盈不足等。
3、CT檢查能直接顯示腸壁及血管內的血塊,優於X線平片及鋇劑檢查。
4、都卜勒超聲能夠測量門脈和腸系膜上靜脈的血流量,對判斷血管內血栓形成有一定診斷價值。
5、放射性核素檢查用放射性核素銦或鎝標記血小板的單克隆抗體,注射人體後行γ照相,能顯示急性腸系膜閉塞的缺血區。
鑑別診斷
本病主要需與潰瘍性結腸炎、Crohn病、絞窄性腸梗阻等鑑別。
治療方案
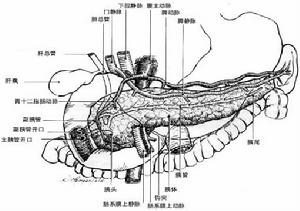 急性腸系膜上動脈梗死
急性腸系膜上動脈梗死對高度懷疑腸系膜動脈缺血的病人,排除其他急腹症後,無論外科是否決定行剖腹探查術,均應儘早做選擇性腸系膜動脈造影,一旦診斷明確,首先予腸系膜動脈復甦,積極改善腸系膜灌注不足和緊急外科手術治療。及時套用各種血管擴張劑,如罌粟鹼、組胺、酚苄明、胰高糖素、多巴胺、前列腺素E等。其中套用最多的是罌粟鹼。經導管立即開始罌粟鹼灌注,以30~60mg/h,加入生理鹽水中滴注,以擴張腸系膜血管,改善血流,可避免腸切除或減少切除範圍。根據血管痙攣緩解的情況決定罌粟鹼是否停藥或維持。如有血管擴張,則繼續輸入藥物,並連續拍片,待狹窄血管恢復正常後停用。通常1天已足,但也可持續4~5天。但有肝功能不全的病人使用罌粟鹼可導致低血壓,因此低血壓患者禁用。在腸缺血可逆期,手術摘除血栓可能治癒;而當腸壞死階段,則需同時行栓子摘除及腸切除術。動脈內注射妥拉唑啉25mg,可使阻塞的血管或末梢血管顯影。各型急性腸系膜缺血均伴血管痙攣,它可在導致缺血的因素已獲得糾正後仍持續存在。鏈激酶和尿激酶是纖溶酶原活性物質,能使血栓中的纖維蛋白分解,但全身套用有大出血的危險。因此臨床套用受到限制,局部套用利多弊少,可用小劑量鏈激酶(1萬~2萬U)在發病48h內經血管造影導管注入,儘量與血栓直接接觸,可達到溶栓目的。但應注意,溶栓治療不是手術治療的替代方法,只有在病人不能耐受手術時採用。
對於血栓形成或栓塞的病例,如靜脈注射擴張藥等保守治療過程中,如出現腹膜刺激征,應及時行相應的手術,恢復腸的血流灌注。對既往沒有全身動脈疾病的年輕病人,當發生腸系膜上動脈栓塞時,手術是理想的方法,對體弱多病的老年病人,亦應採取相應的手術治療。外科手術包括血栓動脈內膜剝脫術,血管旁路術及壞死腸段切除術等。一般先手術摘除血管內栓塞物,然後再切除壞死的腸段,術後應行抗凝治療以防止血栓復發。對於動脈硬化血栓形成的病例,若不能實行血管內膜切除術時,可以套用血管旁路術。即進行回結腸動脈與左髂總動脈、腸系膜動脈與腹主動脈、脾動脈與腸系膜動脈吻合,來恢復腸管的血液供應。