病因
 腹膜炎
腹膜炎臨床上較少見,是指腹腔內無原發病灶,病原菌是經由血循、淋巴途徑或女性生殖系等而感染腹腔所引起的腹膜炎。
2.繼發性腹膜炎
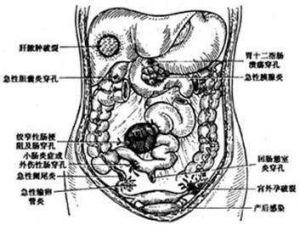
是臨床上最常見的腹膜炎,繼發於腹腔內的臟器穿孔、臟器的損傷破裂、炎症和手術污染。主要病因有闌尾炎穿孔、胃及十二指腸潰瘍急性穿孔、急性膽囊炎透壁性感染或穿孔、傷寒腸穿孔以及急性胰腺炎,女性生殖器官化膿性炎症或產後感染等含有細菌之滲出液進入腹腔引起腹膜炎。
臨床表現
腹膜炎的主要臨床表現,早期為腹膜刺激症狀,如腹痛、腹肌緊張和反跳痛等。後期由於感染和毒素吸收,主要表現為全身感染中毒症狀。
1.腹痛
這是腹膜炎最主要的症狀。但一般都很劇烈,不能忍受,且呈持續性。深呼吸、咳嗽,轉動身體時都可加劇疼痛。故病人不能變動體位,疼痛多自原發灶開始,炎症擴散後漫延及全腹,但仍以原發病變部位最為顯著。
2.噁心、嘔吐
此為早期出現的常見症狀。開始時因腹膜受刺激引起反射性的噁心、嘔吐,嘔吐物為胃內容物。後期出現麻痹性腸梗阻時,嘔吐物轉為黃綠色,甚至為棕褐色糞樣腸內容物。
3.發熱
突然發病的腹膜炎開始時體溫可以正常,之後逐漸升高。老年衰弱的病人,體溫不一定隨病情加重而升高。脈搏通常隨體溫的升高而加快。
4.感染中毒
當腹膜炎進入嚴重階段時,常出現高熱、口乾、脈快、呼吸淺促等全身中毒表現。後期由於大量毒素吸收,病人則處於表情淡漠、面容憔悴、眼窩凹陷、口唇發紺、肢體冰冷、舌黃乾裂、皮膚乾燥、呼吸急促、脈搏細弱,體溫劇升或下降,血壓下降休克,酸中毒。
5.腹部體徵
表現為腹式呼吸減弱或消失,並伴有明顯腹脹。壓痛、反跳痛是腹膜炎的主要體徵,始終存在,通常是遍及全腹而以原發病灶部位最為顯著。
檢查
白細胞計數增高,但病情嚴重或機體反應低下時白細胞計數並不高,僅有中性粒細胞比例升高或毒性顆粒出現。腹部X線檢查可見腸腔普遍脹氣,並有多個小氣液面等腸麻痹徵象;胃腸穿孔時多數可見膈下游離氣體存在,在診斷上具有重要意義。體質衰弱的病人,或因有休克而不能站立透視的病人,即可以行側臥拍片也能顯示有無游離氣體存在。
診斷
根據腹痛病史,結合典型體徵、白細胞計數及腹部X線檢查等,診斷腹膜炎一般並不困難。
原發性腹膜炎常發生於兒童呼吸道感染期間、患兒突然腹痛、嘔吐、腹瀉,並出現明顯的腹部體徵,病情發展迅速。而繼發性腹膜炎的病因很多,只要仔細訊問病史結合各項檢查和體徵進行綜合分析即可診斷,腹肌的程度並不一定反映腹內病變的嚴重性。
若在診斷時需要進一步的輔助檢查。如肛指檢查、盆腔檢查、低半臥位下診斷性腹腔和女性後穹隆穿刺檢查。根據穿刺所得液體顏色、氣味、性質及塗片鏡檢,或澱粉酶值的定量測定等來判定病因。也可做細菌培養。如果腹腔液體在100ml以下,診斷性腹穿不易成功。為明確診斷,可行診斷性腹腔沖洗,會給明確診斷提出可靠資料。對病因實在難以確定而又有肯定手術指針的病例,則應儘早進行剖腹探查以便及時發現和處理原發病灶。
鑑別診斷
肺炎、胸膜炎、心包炎、冠心病等都可引起反射性腹痛,疼痛也可因呼吸活動而加重。急性胃腸炎、痢疾等也有急性腹痛、噁心、嘔吐、高熱、腹部壓痛等,易誤認為腹膜炎。但飲食不當的病史、腹部壓痛不重、無腹肌緊張、聽診腸鳴音增強等,均有助於排除腹膜炎的存在。其他,如急性腎盂腎炎、糖尿病酮症酸中毒、尿毒症等也均可有不同程度的急性腹痛、噁心、嘔吐等症狀,而無腹膜炎的典型體徵。
1.急性腸梗阻
多數急性腸梗阻具有明顯的陣發性腹部絞痛、腸鳴音亢進、腹脹,而無肯定壓痛及腹肌緊張,易與腹膜炎鑑別。但如梗阻不解除,腸壁水腫淤血,腸蠕動由亢進轉為麻痹,臨床可出現鳴音減弱或消失,易與腹膜炎引起腸麻痹混淆。除細緻分析症狀及體徵,並通過腹部X線攝片和密切觀察等予以區分外,必要時需作剖腹探查,才能明確。
2.急性胰腺炎
水腫性或出血壞死性胰腺炎均有輕重不等的腹膜刺激症狀與體徵,但並非腹膜感染;在鑑別時,血清或尿澱粉酶升高有重要意義,從腹腔穿刺液中測定澱粉酶值有時能肯定診斷。
3.腹腔內或腹膜後積血
各種病因引起腹內或腹膜後積血,可以出現腹痛、腹脹、腸鳴音減弱等臨床現象,但缺乏壓痛、反跳痛、腹肌緊張等體徵。腹部X線攝片、腹腔穿刺和觀察往往可以明確診斷。
4.其他
泌尿繫結石症、腹膜後炎症等均由於各有其特徵,只要細加分析,診斷並不困難。
治療
治療原則上是積極消除引起腹膜炎的病因,並徹底清洗吸盡腹腔記憶體在的膿液和滲出液,或促使滲出液儘快吸收、局限。或通過引流而消失,為了達到上述目的,要根據不同的病因、病變階段、病人體質,而採取不同的治療措施。腹膜炎的治療可分為非手術治療和手術治療兩種。
(一)非手術治療
1.體位
在無休克時病人應取半臥位,便於引流處理。半臥位時要經常活動兩下肢,改換受壓部位,以防發生靜脈血栓形成和壓瘡。
2.禁食
對胃腸道穿孔病人必須絕對禁食,以減少胃腸道內容物繼續漏出。
3.胃腸減壓
可以減輕胃腸道膨脹,改善胃腸壁血運,減少胃腸內容物通過破口漏入腹腔。
4.靜脈輸入晶體膠體液
腹膜炎禁食患者必須通過輸液以糾正水電解質和酸鹼失調。對嚴重衰竭病人應多輸點血、血漿、白蛋白,以補充因腹腔滲出而丟失的蛋白,防止低蛋白血症和貧血。
5.補充熱量與營養
腹膜炎需要大量的熱量與營養以補其需要,需給予複方胺基酸液以減輕體內蛋白的消耗,對長期不能進食的病人應考慮深靜脈高營養治療。
6.抗生素的套用
早期即應選用大劑量廣譜抗生素,之後再根據細菌培養結果加以調整。選擇敏感的抗生素,如氯黴素、氯林可黴素、甲硝唑、慶大黴素、氨基苄青黴素等。對革蘭陰性桿菌敗血症者可選用第三代頭孢菌素,如菌必治等。
7.鎮痛
對於診斷已經明確、治療方法已經確定的病人,用杜冷丁或嗎啡止痛。但如果診斷尚未確定,病人還需要觀察時,不宜用止痛劑,以免掩蓋病情。
(二)手術治療
1.病灶處理
手術清除感染源越早,患者預後愈好,原則上手術切口應該愈靠近病灶的部位愈好,以直切口為宜便於上下延長、並適合於改變手術方式。
2.清理腹腔
在消除病因後,應儘可能的吸盡腹腔內膿汁、清除腹腔內之食物和殘渣、糞便、異物等。
3.引流
目的是使腹腔內繼續產生的滲液通過引流物排出體外,以便使殘存的炎症得到控制、局限和消失。防止腹腔膿腫的發生。瀰漫性腹膜炎手術後只要清洗乾淨,一般不需引流。但在下列情況下必須放置腹腔引流:①壞死病灶未能徹底清除或有大量壞死物質無法清除;②手術部位有較多的滲液或滲血;③已形成局限性膿腫。
預後
由於診斷和治療水平的進步,急性腹膜炎的預後已較過去改善,但病死率仍在5%~10%。發生在肝硬化腹水基礎上的原發性腹膜炎甚至高達40%。延誤診斷而治療較晚,小兒、老人及伴心、肺、腎疾病與糖尿病者預後差。
預防
對可能引起腹膜炎的腹腔內炎症性疾病及早進行適當的治療是預防腹膜炎的根本措施。任何腹腔手術甚至包括腹腔穿刺等皆應嚴格執行無菌操作,腸道手術前應給予抗菌藥物口服可減少腹膜炎的發生。