概述
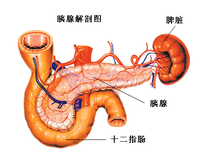 胰腺解剖圖
胰腺解剖圖胰腺是位於胃後部的一個大腺體。它若發炎,即引起胰腺炎。胰腺對人體的作用主要有兩個:
首先,胰腺分泌胰島素和高血糖素,調節人體碳水化合物的新陳代謝。因此,胰腺的一個重要作用就是維持和調節人體的血糖平衡。
其次,胰腺還分泌消化酶。酶是一種可促進生化反應的物質。消化酶就是在消化道內加快食物消化吸收的酶。然而,當這些消化酶因為病變在胰腺內被激活,就會破壞和消化胰腺本身,從而引發胰腺炎。
分類
胰腺炎發病的劇烈程度相差很大。雖然炎症症狀可能相近,但是對身體的影響卻迥然不同。
一般來說,胰腺炎有兩類:1、急性胰腺炎:炎症一般持續數天就消退了,患者基本上可以完全康復。經常性的反覆發作會導致慢性胰腺炎。
2、慢性胰腺炎:嚴重或復發性的急性胰腺發炎可導致慢性胰腺炎。慢性胰腺炎比急性的更嚴重,因為它意味著對胰腺永久性的損傷,並有可能引起糖尿病及維生素缺乏等併發症。維生素B12對血紅細胞的形成、維持神經細胞的正常功能以及脂肪與碳水化合物的新陳代謝都起著重要的作用。症狀
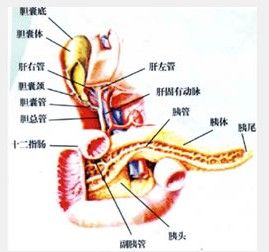 胰腺示意圖
胰腺示意圖胰腺炎的臨床表現包括:
(1)上腹劇痛(急性胰腺炎大多為突發性陣痛,而慢性胰腺炎一般是持續性疼痛)
(2)噁心、嘔吐
(3)上腹部脹痛及觸痛
(4)脫水
(5)血壓降低,這可能導致暈厥
(6)慢性胰腺炎患者的糞便可能會變為黃色並加帶惡臭
檢查
1.白細胞計數
如感染嚴重,白細胞總數增高,並出現明顯核左移。部分病人尿糖增高,嚴重者尿中有蛋白、紅細胞及管型。2.血、尿澱粉酶測定
具有重要的診斷意義。正常值:血清:8~64溫氏(Winslow)單位,或40~180蘇氏(Somogyi)單位;尿:4~32溫氏單位。急性胰腺炎病人胰澱粉酶溢出胰腺外,迅速吸收入血,由尿排出,故血尿澱粉酶大為增加,是診斷本病的重要的化驗檢查。澱粉酶值在嚴重壞死型者,因腺泡嚴重破壞,澱粉酶生成很少,故其值並無增高表現。如澱粉酶值降後復升,提示病情有反覆,如持續增高可能有併發症發生。當測定值>256溫氏單位或>500蘇氏單位,對急性胰腺炎的診斷才有意義。3.血清脂肪酶測定
其值增高的原因同澱粉酶,發病後24小時開始升高,可持續5~10天,對較晚患者測定其值有助診斷。4.血清鈣測定
正常值不低於2.12mmol/L(8.5mg/dl)。在發病後兩天血鈣開始下降,以第4~5天后為顯著,重型者可降至1.75mmol/L(7mg/dl)以下,提示病情嚴重,預後不良。5.血清正鐵蛋白(MHA)測定
MHA來自血性胰液內紅細胞破壞釋放的血紅素,在脂肪酶和彈性蛋白酶作用下,轉化為正鐵血紅素,被吸收入血液中與白蛋白結合,形成正鐵血紅蛋白。重症患者常於起病後12小時出現MHA,在重型急性胰腺炎患者中為陽性,水腫型為陰性。6.X線檢查
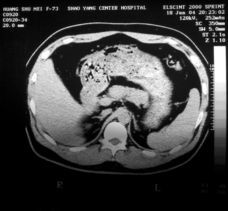 胰腺炎檢查
胰腺炎檢查7.B超與CT
均能顯示胰腺腫大輪廓,滲液的多少與分布。併發症
輕症急性胰腺炎極少有併發症發生,而重症急性胰腺炎則常出現多種併發症。胰腺膿腫,胰腺假性囊腫,臟器功能衰竭,病情中可繼發腹腔、呼吸道、泌尿道等感染,感染擴散可引起敗血症。少數可演變為慢性胰腺炎。慢性胰腺炎主要表現為慢性腹痛及胰腺內、外分泌功能不全,它與胰腺癌的發生有關。最常見的併發症是假性囊腫的形成及十二指腸、共同通道的機械性梗阻。病因
在正常情況下,胰液在其腺體組織中含有無活性的胰酶原。胰液沿胰腺管道不斷地經膽總管奧狄氏括約肌流入十二指腸,由於十二指腸內有膽汁存在,加上十二指腸壁黏膜分泌一種腸激酶,在二者的作用下,胰酶原開始轉變成活性很強的消化酶。如果流出道受阻,排泄不暢,即可引起胰腺炎。
當奧狄氏括約肌痙攣或膽管內壓力升高,如結石、腫瘤阻塞,膽汁會反流入胰管並進入胰腺組織,此時,膽汁內所含的卵磷脂被胰液內所含的卵磷脂酶A分解為溶血卵磷脂,可對胰腺產生毒害作用。或者膽道感染時,細菌可釋放出激酶將胰酶激活,同樣可變成能損害和溶解胰腺組織的活性物質。這些物質將胰液中所含的胰酶原轉化成胰蛋白酶,此酶消化活性強,滲透入胰腺組織引起自身消化,亦可引起胰腺炎。通常,胰腺炎是由膽石阻塞胰管或酗酒引起的。據統計,90%的慢性胰腺炎由酗酒引發。
胰腺炎也可能由某些藥物引發(如醋氨酚、磺胺類藥物、噻嗪類和速尿利尿類藥物等),
因腹部損傷(如手術或外傷等)引發,因病毒性傳染病(腮腺炎或肝炎等)引發,或因遺傳性胰管異常引發。
急性胰腺炎
是胰酶消化胰腺及其周圍組織所引起的急性炎症,主要表現為胰腺呈水腫、出血及壞死。發病原因多見以下:
(1)膽道系統疾病膽管炎症、結石、寄生蟲、水腫、痙攣等病變使壺腹部發生梗阻,膽汁通過共同通道反流入胰管,激活胰酶原,從而引起胰腺炎。
(2)酗酒和暴飲暴食酗酒和暴飲暴食使得胰液分泌旺盛,而胰管引流不暢,造成胰液在胰膽管系統的壓力增高,致使高濃度的蛋白酶排泄障礙,最後導致胰腺泡破裂而發病。
(3)手術與損傷胃、膽道等腹腔手術擠壓到胰腺,或造成胰膽管壓力過高。
(4)感染很多傳染病可並發急性胰腺炎,症狀多不明顯。如蛔蟲進入膽管或胰管,可帶入細菌,能使胰酶激活引起胰腺炎症。
(5)高脂血症及高鈣血症 高脂血症,脂肪栓塞胰腺血管造成局部缺血,毛細血管擴張,損害血管壁,導致胰液排泄困難;結石可阻塞胰管,引起胰腺炎。
慢性胰腺炎
由於急性胰腺炎反覆發作造成的一種胰腺慢性進行性破壞的疾病。
治療與預防
急性胰腺炎大多能完全康復,但發作時,病人應及時接受藥物治療及靜脈注射。當胰腺炎發作時,切勿進食,因為食物會刺激胰腺分泌更多的消化酶。禁食可以減緩胰腺對消化酶的分泌從而有助於復原。
必要時胰腺炎還需要手術治療。比如,當膽結石不能從體內自然排除時,醫生就會用內窺鏡做逆行膽管造影術把結石取出。一般來說,手術切除膽囊也是必要的。胰腺炎,特別是慢性胰腺炎,通常意味著患者酗酒。如果是這種情況,建議患者徹底戒酒。因為繼續飲酒會造成對胰腺永久性的損害,包括形成疤痕及酶和激素分泌能力的下降。
人體需要適當的胰島素濃度才能對碳水化合物進行有效的調節,而胰腺炎會引起胰島素分泌失調,因而造成血糖濃度紊亂。胰腺炎患者可服用有機鉻(ChromiumPicolinate)來控制和穩定血糖濃度。服用胰腺酶及蛋白水解酶(分解蛋白質的酶)也有助於減輕炎症、幫助消化。
胰腺炎還可能引發其他疾病,如糖尿病、營養不良症以及胰腺癌。胰腺癌死亡率很高,在美國癌症死亡率中列第四位。因此,有胰腺炎病史者應好好保養胰腺,以有效地防止胰腺炎的進一步發作並減少胰腺癌的發病率。
飲食
—、慢性胰腺炎飲食要注意低脂
飲酒和吃高脂肪大肥大肉的食物是引起慢性胰腺炎急性發作或遷延難愈的重要原因,因此—定要禁酒,禁吃大肥大肉。脂肪的攝入量要嚴格限/制,每日20克,逐步過渡到每日40克。二、慢性胰腺炎飲食要富營養,食勿飽慢性胰腺炎易脂瀉,長期難以根治,故病人易出現營養不良,應吃富含營養的食物,如魚、蛋白、瘦肉、豆腐等,米、面等碳水化合物以及新鮮蔬菜宜適當多吃,但每頓不能過飽,吃七、八分飽即可。蛋白質的供給量每日60克,其中包括適量的優質蛋白質。
此外,慢性胰腺炎飲食飲食宜少吃煎炒,多吃蒸燉,以利消化吸收。鹽也不宜多,多則增加胰腺充血水腫,故以淡食為好。蔬菜可多吃青花菜、菠菜、花椰菜、蘿蔔,但須煮熟吃,將纖維煮軟,防止增加腹瀉。調味品不宜太酸、太辣。因為能增加胃液分泌,加重胰腺負擔。慢性胰腺炎患者的水果可選香蕉、桃子等沒有酸味的水果。易產氣使腹脹的食物不宜吃如炒蠶豆、黃豆、豌豆、紅薯等。
內科病症種類
健康分類導航
疾病分類導航
疾病大觀
| 伴隨著人們生活水平的日益提高,各種各樣的疾病也以極高的頻率出現在我們的生活中,這些疾病困擾著人們,讓人們備受折磨。現在,病理學常識帶我們去科學的認識了解這些疾病,在科學的指引下,認清這些疾病的真面目,擺脫疾病的困擾,讓每一個人都有一個健康的體魄! |