病因學
 病毒性皰疹
病毒性皰疹人是病毒性皰疹的唯一天生宿主。病毒經喘氣道、口腔、生殖器黏膜以及殘破皮膚進入體內,潛居於人體康樂黏膜、血液、唾液及得知獲悉神經節細胞內。原發性感染多為隱性,大多無臨床症狀或呈亞臨床顯然示,僅有個人可浮現臨床症狀。原發感染髮生後,病毒可長期隱匿於體內。康樂人海中約有50%以上為本病毒的攜帶者。HSV在人體內不產生經久免疫力,每當機體相稱力降值時,如發熱、胃腸功效紊亂、月經、妊娠、病灶感染和動機變卦時,體內隱匿的HSV被激活而發病。
研究證明,復發性病毒性皰疹患者可有細胞免疫缺陷。平常認為HSV-Ⅱ型與宮頸癌發生有關 。
發病機理
單純皰疹由單純皰疹病毒(分為Ⅰ型和Ⅱ型)引起,人體是其唯一自然宿主,當機體抵抗力下降時,促進本病發生,病理上表現為表皮內水皰、表皮壞死、多核上皮巨細胞、嗜酸性核內包涵體和顯著中性白細胞及淋巴細胞炎症浸潤。帶狀皰疹是由於體內潛伏的水痘-帶狀皰疹病毒被激活,這種病毒自首次感染患者後,長期潛伏於機體神經細胞中,免疫功能低下時誘發,其組織病理與前者相似,但後者炎症較前者重 。
臨床表現
 病毒性皰疹
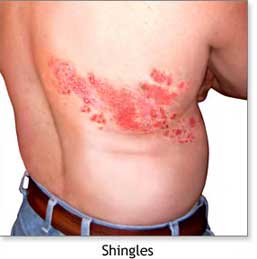
病毒性皰疹帶狀皰疹起病突然或先有痛感,損害為炎性紅斑上發生群集性綠豆大小水皰,間有出現丘疹、大皰或血皰,各群之間皮膚正常,皮疹常沿外周神經作帶狀分布,單側性多見,以肋間神經和三叉神經區多見,其交是上肢臂叢神經和下肢坐骨神經區,偶可影響眼部,引起角膜炎、虹膜炎、全眼球炎等,病程2~3月或更久,局部淋巴結常腫大,有壓痛,嚴重者可發熱,並有不同程度疼痛感 。
診斷方法
根據皮膚黏膜交界處的簇集性水皰群,自覺症狀輕,皮損片面有灼熱感。病程短、重複再發,在發熱或胃腸功效紊亂時發生,即可診斷。
治療原則
單純皰疹全身治療當採取對症,抗病毒和免疫治療,局部治療以乾燥、收斂、預防感染為原則,忌用皮質類固醇激素軟膏,因可抑制血清中干擾素。
帶狀皰疹亦應採用全身和局部療法,原則為抗菌素病毒、消炎、止痛、保護局部,防止繼發感染、縮短病程等。
常用藥物
 帶狀皰疹
帶狀皰疹局部用藥
抗病毒劑:40%皰疹淨二甲亞碸溶液、阿昔洛韋、酞丁胺等。
抗菌止癢劑:樟腦、龍膽紫、爐甘石洗劑等。
防感染藥抗生素類
內用
抗病毒劑:阿昔洛韋、阿糖胞苷、干擾素、干擾素誘導劑等。
免疫製劑:左鏇咪唑、轉移因子等。
帶狀皰疹
全身用藥
止痛劑:顱痛定、安乃近、卡馬西平、阿米替林、多慮平、丙咪嗪、醯胺咪嗪、苯妥因鈉、賽庚定、泰爾登等。
抗病毒劑:嗎啉胍、阿糖胞苷、無環鳥苷等。
免疫製劑:轉移因子、胎盤球蛋白、丙球免疫血清等。
外用
止痛劑:1%達克羅寧、5%苯唑卡因、1%磷乙酸等 。
治療方法
 帶狀皰疹
帶狀皰疹(1) 口服,0.2g/次,1次/4小時或1g/d,分次給予。療程據病情而定,幾天到半年不等。腎功能不全者酌減量。
(2) 靜滴,5mg/次,加入5%~10%葡萄糖注射液中,滴注時間1小時,每8小時1次,連續7天,12歲以下兒童一次按0.25g/m2用量給藥。腎功能不全者減量;肌酐清除率每分鐘10~25ml/m2者減為每24小時1次;清除率每分鐘0~10ml/m2者減為2.5mg/kg,每24小時給藥1次。
不良反應及注意事項:靜滴給藥,偶見藥疹、噁心、出汗、低血壓、血尿及肌酸酐水平上升,停藥後恢復正常。口服無明顯不良反應,並用丙磺舒可使本品的排泄減慢,半衰期延長,體內藥物蓄積。
劑型與規格]片劑:0.2g/片,0.4g/片。膠囊劑:0.2g/粉。粉針:(凍乾鈉鹽),0.25g/支,0.5g/支。滴眼劑:0.1%,8ml/瓶。
阿糖腺苷(Vidarabine)
作用與用途:進入人體後,在細胞內磷酸化,生成一、二、三、磷酸鹽,繼而競爭性抑制病菌毒DNA聚合酶活性。
全內動態:靜滴後,在體內迅速去氮成為阿拉伯糖次黃嘌呤,並迅速進入一些組織中。按10mg/kg劑量緩慢靜滴,阿拉伯糖次黃嘌呤的血漿峰值為3~6ug/ml,阿糖次苷為0.2~0.4ug/ml,阿拉伯糖次黃嘌呤形式為主自尿排泄,母體化合物只有1%~3%。腎功能不全者,阿拉伯糖次黃嘌呤在體內蓄積,其血漿濃度可為正常人的幾倍。阿拉伯糖次黃嘌呤的平均T1/2為3.3小時。
給藥方案:靜滴,10~15mg/kg.d,用5%葡萄糖注射液溶解,稀釋成0.7mg/ml滴入,8~12小時滴完,療程5~15天。帶狀皰疹:10mg/kg,連用5日,亦用葡萄溏注射液溶解。
不良反應及注意事項:有胃腸系統反應和神經系統反應,對肝腎功能有影響,抑制骨髓且可致畸胎,孕婦禁用,突出的不良反應為肌痛,噁心、嘔吐,食欲不振,無力、體重減輕、震顫。別嘌呤醇有黃嘌呤氧化酶抑制作用,使用權阿拉伯糖次黃嘌呤的消除減慢而蓄積,可致較嚴重的神經系統毒性反應。
劑型與規格:注射劑(粉針):0.2g/瓶,0.5g/瓶,1g/瓶。注射液:1g:5ml。
生活常識
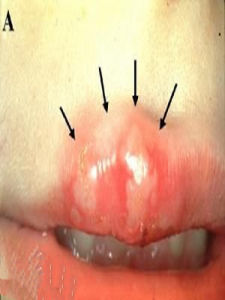
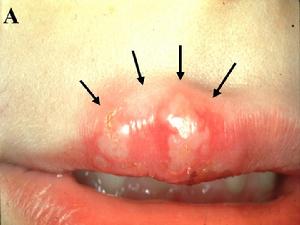
幾種病毒性皰疹的治療單純皰疹中醫稱為“熱瘡”,好發於皮膚與黏膜交界處,特別以口角、唇緣、鼻孔周圍等部多見,特點是在紅斑基礎上出現簇集的小水皰,多為一簇;皰液先透明後混濁,擦破後糜爛、出滋水、結痂,也可繼發感染。病程1-2周左右,愈後還可在原處復發。
手足口病多發生於學令前兒童,尤以一二歲嬰幼兒最多。水皰如芝麻大小,皰液呈珠白色,周圍繞以紅暈。主要發生在指(趾)的屈面、側緣及手掌足底;口腔黏膜及舌部小水皰易破潰形成潰瘍,自覺疼痛而影響進食,嬰幼兒常流涎。整個病程約一周,很少復發。
帶狀皰疹先有1-5天的局部皮膚刺痛,而後在面部或胸背部腰腹部出現多簇群集性的小水皰,其分布僅限於身體一側,排列成帶狀,疼痛往往劇烈。一周后水皰開始乾涸結痂,然後脫痂而愈,一般需2-3周時間。老年人可後遺神經痛。愈後可有永久的免疫力,故不再復發。
水痘好發於10歲以下兒童。水皰如綠豆大小,分布以頭面部、軀幹、四肢近端為主;水皰初清澈如荷葉上的水珠,後變混濁,皰壁薄易破,常有瘙癢。經2-3天后水皰逐漸乾涸結痂,1周后脫痂而愈。成人水痘全身症狀顯著,皮疹數較多,也更癢。
單純性皰疹
 病毒性皰疹
病毒性皰疹單純性皰疹(herpessimplex)是小兒時期常見病毒性感染,世界各地普遍存在,可見於局部如皮膚、口腔黏膜及角膜等處,也可引致全身性感染,威脅生命。
病因
病原體為單純皰疹病毒(herpesvirushominis),含有DNA,與巨細胞病毒、水痘帶狀皰疹病毒和EB病毒形態上類似。許多小動物如兔、豚鼠、棉鼠、小白鼠和田鼠均可發生感染。接種於兔角膜可致角膜結膜炎。可用雞胚、人羊膜細胞、人腎細胞、兔腎細胞及兔角膜細胞等進行組織培養,看到典型的細胞病變,以細胞的變性、凝集,典型的核內包涵體和巨細胞為其特徵。已查明兩型抗原:
① 單純皰疹病毒1型(HSV-1),主要感染口、唇的皮膚和黏膜以及中樞神經系統,偶可見於外生殖器。
② 單純皰疹病毒2型(HSV-2),一般與外生殖器感染和新生兒感染有關,偶見於口腔病變。此病毒廣泛寄生於人體,體表微傷和密切接觸為播散感染的主要因素。從患者的唾液、皮膚病變和大小便都能分離出病毒。特別在衛生條件差的家庭或託兒所中感染容易傳播。好發年齡為1~4歲,尤以生後第2年為發病高峰。無明顯季節性。
發病機制
易感者體內無本病特殊抗體,可得原發性單純皰疹感染。病毒初次侵入人體後,發生暫時性病毒血症,但絕大多數患者(約90%以上)僅為隱性感染,不出現症狀。只有極少數出現臨床症狀,包括齦口炎、皮膚皰疹、角膜結膜炎、外陰陰道炎、腦膜腦炎及內臟皰疹感染。由於病毒持續地存在體內(一般認為存留在周圍神經內),同時又有特異抗體,無論隱性或顯性患者,均成為人口中大部分帶病毒者。這些帶病毒者平時沒有病態,但當體力衰弱時,環境不良因素如發熱、日照、受傷、著涼、不消化、月經、精神煩惱或套用免疫抑制劑時,都可引起口唇、頰內和外陰部皰疹或反覆出現此類症狀,並播散病毒於易感接觸者。再發時一般缺乏全身症狀。
6個月以下的嬰兒,除早產嬰外,血清中常遞傳母體抗體,因而很少發病,即使發病,症狀也不顯著。1歲後此病較多,大都繼發於上呼吸道感染、肺炎、腸炎或其他急性傳染病的過程中。到了青年期,約90%都有血清抗體。
臨床表現
1、潛伏期2~20日,平均6日。
2、常見症狀齦口炎(herpeticgingivostomatitis)是小兒時期原發性感染中常見病型,大都見於頰內、口唇或牙齦,也可侵及口唇周圍的皮膚。起病時局部先呈充血,隨即發生圓形濾泡,其直徑約2mm,迅速破裂後成淺表潰瘍,內含微量纖維性滲出物。有時涉及舌和軟齶,亦可出現頜下及前頸淋巴結腫大,有壓痛。由於局部疼痛,往往表現煩躁和拒食。此外,一般症狀較少,但在原發性病例,特別在營養不良兒和免疫缺陷兒,病情較重,可出現脫水、酸中毒,熱度可高達39~40℃,熱程2~3天。經過3~4天后痛感大都減輕,再過2~6天自愈。局部淋巴結腫大持續較久,有時可延長2~3周。
3、較少見症狀原發性感染也可在下列地點發生,但較少見。肺部感染非常少見。
(1)角膜結膜炎(keratoconjunctivitis):先見眼瞼紅腫,出現小水泡。涉及角膜時出現樹狀的潰瘍及耳前淋巴結腫大。如病變限於結膜,大都在2周內恢復,但如角膜受損則可影響視力,甚至出現瘢痕,可致失明。
(2)外陰陰道炎(vulvovaginitis):外陰部一般紅腫,出現3~4mm的淺平潰瘍,經過2周后形成乾痂。
(3)腦膜腦炎(meningoencephalitis):皰疹性腦膜腦炎較少見,症狀可輕可重,輕者頗似良性無菌性腦膜炎綜合徵(參閱柯薩奇和埃可病毒感染章),重者出現言語困難、定向力障礙、共濟失調和植物神經系統功能紊亂,有些病例可見驚厥及一側癱瘓,往往發生視神經乳頭水腫,診斷上有時可與腦腫瘤混淆。
(4)皰疹性濕疹(eczemahepeticum,kaposi′svaricelliformeruption):這是在嬰兒濕疹的基礎上感染單純皰疹病毒,可致瀰漫性水痘樣皮疹,其典型症狀為急性高熱起病,煩躁不安,繼以局部分批出現皰疹和膿皰疹,在數日內皰疹破裂,自發病後第8日左右結成乾痂,發熱自然消退。延至3周后痂蓋脫落,而原有的濕疹則繼續存在。以前,此症常需與濕疹痘鑑別。
(5)全身性感染:初生早產兒,營養不良嬰兒或細胞免疫缺陷病兒(包括白血病、其他惡性腫瘤病兒,或內臟移植病兒)均可發生皰疹病毒全身性感染。一般在出生後5~9天開始出現發熱(或體溫低下)、進行性黃疸、肝脾腫大、嘔吐、嗜睡,繼以呼吸困難和循環衰竭。同時可出現驚厥等神經症狀。由於肝功能低下或血小板減少,可發生紫瘢。此類病例可以不侵犯身體表面,缺乏皮膚或黏膜皰疹,故診斷容易延誤。嚴重病例的病程短促,可在2~4天內死亡。還可並發綠膿桿菌敗血症。可從內臟分離出病原毒。
新生兒時期所見播散性皰疹感染,主要由於HSV-2型,HSV-1型比較少見。新生兒病例可於通過母親產道時得此感染,也可由家庭皰疹患者接觸傳染。
(6)再發性皰疹感染:體力衰退時出現的再發性病例遠較原發性者為多見,主要見於口唇,亦可見於其他皮膚及黏膜,一般不伴發熱或其他全身症狀,僅偶感不適或局部神經痛。皮疹從水泡轉成膿皰及結痂,發展迅速,並較原發性病例的病變為輕,局部淋巴結腫大亦少見。出現再發性病變時,血清特異性抗體一般保持原有水平,只有少數病例可見滴度增高。
實驗室檢查
1、血象發生較重的齦口炎、腦膜腦炎或皰疹性濕疹時,白細胞總數略見增多。
2、腦脊液檢查腦膜腦炎患者的腦脊液顯示淋巴細胞增多,蛋白量增加,而糖量正常,與其他類型的無菌性腦膜炎綜合徵相似。
3、病毒學和血清學檢查詳見下文診斷及鑑別診斷條。
 病毒性皰疹
病毒性皰疹診斷原發性單純皰疹,根據下列幾點:
① 發熱及表現其他全身症狀的小兒,如同時出現小泡狀皮疹,應疑及本病。特別要重視口唇及其附近的皮膚和黏膜,如見頰內和牙齦發生小濾泡或小潰瘍,更屬可疑。
② 可從局部病變(包括水泡液、咽拭子、腦脊液等)在4天內分離病原毒。如無條件作病毒分離,可將水泡內容物接種於兔的角膜劃痕,如檢查角膜細胞塗片時看到典型的嗜酸性包涵體,可證實診斷。
③ 從皰疹或潰瘍採取刮除物標本,塗片作鏡檢,以蘇木紫和伊紅染色可見典型的核內包涵體和多核巨細胞,也可利用免疫螢光技術或電鏡檢查證實病原體。
④ 雙份血清檢查抗體對原發性感染很有幫助,一般可見痊癒期抗體滴度超過急性期水平四倍或更高。
單純皰疹性口炎須與腸道病毒所致的皰疹性咽峽炎鑑別,後者流行於夏秋季,以驟起發熱、拒食、流涎與吞咽時疼痛為主,偶見嘔吐與腹瀉,其口腔病變主要出現在咽峽及軟齶,不象單純皰疹那樣涉及頰內黏膜、舌及牙齦,因此鑑別較易。此外,還要與波及口唇和鼻孔口的傳染性膿皰病、局限於外陰部的白色念珠菌外陰陰道炎等相區別。
治療
1、一般治療保持口腔和皮膚清潔狀態,必要時局部可塗抹中藥錫類散,偶可給全身性止痛劑,發生脫水、酸中毒時應考慮適當的液體療法。抗生素並不影響皰疹感染的病程發展,但在繼發細菌性感染時可短時期套用。曾用大劑量丙種球蛋白治療新生兒病例,未見確效。腎上腺皮質激素治療急性皰疹性角膜結膜炎,不論全身或局部使用,均可加重病情。
2、特異治療
(1)皰疹淨:將0.1%皰疹淨(idoxuridine,IDU)溶液治療角膜結膜炎,白天每小時滴眼1次,夜間每2~3小時1次,每次1~2滴,奏效迅速。在局部症狀消失後,仍應繼續用藥數日。IDU雖不能殺滅皰疹病毒,但可阻礙DNA的合成,阻止病毒繁殖。角膜炎的自然恢復期為2周,經IDU治療後約在3天內見效。皰疹淨不能預防感染復發。
(2)阿糖腺苷:對皰疹病毒性腦炎或新生兒皰疹病毒感染的早期病例使用阿糖腺苷(adeninearabinoside,vidarabine,ara-A),療效顯著,但必須在腦炎病例發生昏迷之前方可見效。其劑量為15mg/(kg·d),靜脈點滴,每日滴12小時,連續10日。如在神經症狀開始出現後3天之內隨即給藥,對播散型病例亦能控制,可減低病死率和神經後遺症。此藥對新生兒病例,可明顯減少病死率。對皰疹性角膜炎亦有效,但以此藥對再發性唇部皰疹病例作局部治療並無功效。阿糖腺苷比阿糖胞苷(cytosinearabinoside,ara-C)為優,後者有免疫抑制作用,並對骨髓有毒性反應,而前者很少副作用。但阿糖腺苷治療晚期病例均無效。還應注意有時全身症狀在皮疹前出現,不宜等待典型皮疹才開始治療。
(3)無環鳥苷(acyclovir,acycloguanosine):比ara-C療效更高,早期病例僅有嗜睡而無昏迷者使用無環鳥苷〔30mg/(kg·d),分3次靜注,連用10~12天〕可降低單純皰疹病毒腦炎的病死率 。
帶狀皰疹
帶狀皰疹(HerpesZoster)是一種病毒性感染,又稱腰纏火丹、串瘡、蜘蛛瘡等。本病是水痘--帶狀皰疹病毒(VZV)所引起的。目前認為帶狀皰疹和水系同一病引起的不同臨床表現。初次感染VZV後,臨床上表現為水痘(兒童多見)或呈隱性感染,此後病毒侵入感覺末端,再經過移動並持久地潛伏於脊髓後根神經節的神經元中。免疫功能低下時,如某些傳染病、惡性腫瘤、全身紅斑狼瘡、外傷、放射治療、使用某些藥物(如砷劑、免疫抑制劑等),尤其是神經系統障礙時,均可導致病毒的再活動,激發本病。
臨床表現
好發於春秋季節,成人多見。發疹前往往有發熱、倦怠、食不振等前驅症狀,經1-3天后,患處皮膚潮紅,進而出現多數成群簇集的粟至綠豆大的丘皰疹,迅速變為水皰,皰壁緊張發亮,內容透明澄清,互不融合。皮疹沿皮神經分布,單側發疹,不超過體表正中線,多呈不規則帶狀排列。常見於肋間神經、頸部神經、三叉神經及腰骶神經支配區,如顏面、頸、胸背、腰腹部,亦可侵犯眼、耳、口腔及陰部黏膜、神經痛為本病特徵之一,可於發疹前或伴隨發疹出現。疼痛沿受累神經去配區域放射。老年患者常於損害消退後遺留較長時間的神經痛。病程約需1-2周,愈後可後遺暫時性色素沉著,不留疤痕,亦可因水皰破潰破形成糜爛或繼發感染。少數臨床表現不典型,常見的有:
1、不全型帶狀皰疹(頓挫型),僅出現紅斑、丘疹、不發生典型水泡。
2、大皰型帶狀皰疹,可形成豌豆至櫻桃大的水皰。
3、出血性帶狀皰疹,皰內容為血性。
4、壞疽型帶狀皰疹,皮疹中心發生壞疽,結成黑色痂不易剝離,愈後遺留疤痕。
5、播散型帶狀皰疹,在惡性腫瘤或年老弱的患者,在局部發疹數日內,全身出現類似水痘樣發疹,常伴有高熱,可並發肺、腦損害,病性嚴重,可致死亡。
主要種類
(1)眼帶狀皰疹
眼帶狀皰疹為散發,以9-11月分發口香糖多見。臨床所見眼帶狀皰疹伴有同側三叉神經第一支受累,可見眼瞼紅腫、結膜充血、水皰及痂皮,可累及角膜形成潰瘍性角膜炎,後因疤痕形成失明。嚴重者可發生全眼球炎、腦炎、甚至死亡。
(2)耳帶狀皰疹
又稱Remsay-hunt綜合症,是由於VZV侵犯面神經及聽神經所致,臨床特點為耳部急劇疼痛和同側面癱,間伴重聽、眩暈等。可伴有發熱、局部淋巴結腫脹和肋腺炎。
(3)帶狀皰疹性腦膜炎
系病毒直接從脊髓神經前、後根向上逆行侵犯中樞神經系統所致。大多見於顱神經頸、或上胸脊髓神經節段受侵的患者。表現有頭痛嘔吐、驚厥或其它進行性感覺障礙,尚可有共濟失調及其它小腦症狀等。
(4)內臟帶狀皰疹
病毒由脊髓後根侵及交感神經及副交感神經的內臟神經纖維,引起胃腸或泌尿症狀,當侵犯胸膜、腹膜時,則發生刺激症狀甚或出現積液。
相關介紹
單純皰疹、帶狀皰疹的鑑別:
單純皰疹好發於皮膚黏膜交界處,不沿神經分布,常有反覆發作,多見於發熱性疾病、胃腸功紊亂及月經不調等患者。
帶狀皰疹起病突然或先有痛感,損害為炎性紅斑上發生群集性綠豆大小水皰,間有出現丘疹、大皰或血皰,各群之間皮膚正常,皮疹常沿外周神經作帶狀分布,單側性多見,以肋間神經和三叉神經區多見,其交是上肢臂叢神經和下肢坐骨神經區,偶可影響眼部,引起角膜炎、虹膜炎、全眼球炎等,病程2~3月或更久,局部淋巴結常腫大,有壓痛,嚴重者可發熱,並有不同程度疼痛感 。