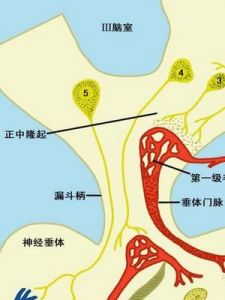
主要作用
改變遠曲小管和集合管上皮細胞對水的通透性,從而影響水的重吸收;增加髓袢升支粗段對NaCl的主動重吸收和內髓部集合管對尿素的通透性,使髓質組織間液溶質增加,滲透濃度提高,利於尿濃縮。作用機理
抗利尿激素與遠曲小管和集合管上皮細胞管周膜上的V2受體結合後,激活膜內的腺甘酸化酶,使上皮細胞中cAMP的生成增加;cAMP生成增加激活上皮細胞中的蛋白激酶,蛋白激酶的激活,使位於管腔膜附近的含有水通道的小泡鑲嵌在管腔膜上,增加管腔膜上的水通道,從而增加水的通透性。當抗利尿激素缺乏時,管腔膜上的水通道可在細胞膜的衣被凹陷處集中,後者形成吞飲小泡進入胞漿,稱為內移(internalization)。因此,管腔膜上的水通道消失,對水就不通透。這些含水通道的小泡鑲嵌在管腔膜或從管腔膜進入細胞內,就可調節管腔內膜對水的通透性。基側膜則對水可自由通過,因此,水通過管腔膜進入細胞後自由通過基側膜進入毛細血管而被重吸收。如:大量飲清水後,血液稀釋,晶體滲透壓降低,抗利尿素分泌減少,腎對水的重吸收減少,結果排出大量低滲尿,將體內多餘的水排出體外,此現象稱水利尿(waterdiuresis)。影響抗利尿激素(ADH)釋放的因素
調節抗利尿激素的主要因素是血漿晶體滲透壓和循環血量、動脈血壓。①血漿晶體滲透壓的改變可明顯影響抗利尿激素的分泌,這也是引起抗利尿激素分泌的最敏感的因素。大量發汗,嚴重嘔吐或腹瀉等情況使機體失水時,血漿晶體滲透壓升高,可引起抗利尿激素分泌增多,使腎對水的重吸收活動明顯增強,導致尿液濃縮和尿量減少。相反,大量飲清水後,尿液被稀釋,尿量增加,從而使機體內多餘的水排出體外。例如,正常人一次飲用100ml清水後,約過半小時,尿量就開始增加,到第一小時末,尿量可達最高值;隨後尿量減少,2-3小時後尿量恢復到原來水平。如果飲用的是等滲鹽水(0.9NaCI溶液),則排尿量不出現飲清水後那樣的變化。這種大量飲用清水後引起尿量增多的現象,稱為水利尿,它是臨床上用來檢測腎稀釋能力的一種常用的試驗。②循環血量的改變,能反射性地影響抗利尿激素的釋放。血量過多時,左心房被擴張,刺激了容量感受器,傳入衝動經迷走神經傳入中樞,抑制了下丘腦-垂體後葉系統釋放抗利尿激素,從而引起利尿,由於排出了過剩的水分,正常血量因而得到恢復。血量減少時,發生相反的變化。動脈血壓升高,刺激頸動脈竇壓力感受器,可反射性地抑制抗利尿激素的釋放。此外,心房鈉尿肽可抑制抗利尿激素分泌,血管緊張素Ⅱ則可刺激其分泌。醛固酮的作用是保鈉排鉀,抗利尿激素的作用是維持細胞外液滲透壓的平衡。參考值
血漿:1~10μu/ml(平均4μu/ml);尿11~30μu/24h(平均28.9μu/24h)。臨床意義
1.升高細胞外液滲透壓高,體液容量減少,某些腫瘤、顱腦損傷、過多注射利尿激素,應激情況等。2.減低尿崩症、腎病綜合徵、煩躁多飲綜合徵,細胞外液滲透壓下降,體液容量增加等
簡介
抗利尿激素(ADH)空間結構模型
化學簡式
S——------------S
||
H2N-Gly-Arg-Pro-G-Asn-Gln-Phe-Tyr-G-COOH(又稱加壓素)
文獻中常稱抗利尿激素為八肽,但它實則由9個胺基酸組成。這是因為其中兩個半胱氨酸殘基(第一和第六胺基酸殘基)被當成一個胱氨酸來計算。