發病機理
 藥物性肝病
藥物性肝病藥物在肝臟內進行代謝,通過肝細胞光面內質網上的微粒體內一系列的藥物代謝酶(簡稱藥酶,包括細胞色素P-450,單氧化酶,細胞色素C還原酶等)以及胞漿中的輔酶Ⅱ(還原型NADPH),經過氧化或還原或水解形成相應的中間代謝產物(第Ⅰ相反應),再與葡萄糖醛酸或其它胺基酸結合(第Ⅱ相反應,即藥物的生物轉化),形成水溶性的最終產物,排出體外。最終代謝產物的分子量大於200的經膽系從腸道排出,其餘的則經腎臟泌出。
藥物引起肝臟損傷的機制可能為:①藥物及其中間代謝產物對肝臟的直接毒性作用,這類藥肝可以預知;②機體對藥物的過敏反應或對藥物特異質反應(idiosyncracy)生成的中間代謝產物的過敏反應。是機體對藥物及代謝產物或對藥物及代謝產物與肝內大分子共價結合的複合物產生的免疫反應。這類藥肝是不可預知的。
藥肝的發病機制可通過改變肝細胞膜的物理特性(粘滯度)和化學特性(膽固醇/磷脂化),抑制細胞膜上的K+,Na+-ATP酶、干擾肝細胞的攝取過程、破壞細胞骨架功能、在膽汁中形成不可溶性的複合物等途徑直接導致肝損傷,也可選擇性破壞細胞成分,與關鍵分子共價結合,干擾特殊代謝途徑或結構過程,間接地引起肝損傷。
三種類型
1.只引起肝內淤膽、小膽管及毛細膽管膽栓形成並無肝細胞壞死及炎症反應屬於此類的藥物有:口服避孕藥,甲基睪丸脂酮等。2.可引起膽汁淤滯及肝細胞壞死二方面病變屬於此類的藥物有:氯丙嗪,硫尿嘧啶,紅黴素,酚噻嗪,磺胺等。
以上二類當停藥或減量時病變反應消失,故遵醫囑用藥不致引起上述病變。
3.引起較明顯的肝細胞壞死肝細胞有脂肪變性,嗜酸性變及明顯的壞死並伴有炎症反應。屬此類的藥物有:氟烷(吸入性麻醉藥),撲熱息痛(退熱止痛劑),異菸肼,氨基甲基葉酸(抗癌藥),四環素等。此類損傷停藥後一部分可恢復,如大量持續服用,病變進展,最終導致肝硬變及肝功能不全。
病理改變
1、肝細胞變性、壞死 肝細胞損害是藥肝的主要表現。主要由毒性中間代謝產物引起。藥酶的化學反應激活了結構穩定的藥物,形成親電子的中間代謝產物,這些強大的烷基化、芳基化和醯基化物質與肝細胞內與生命有關的大分子(DNA、RNA)共介結合引起肝細胞壞死。另一途徑是由P450氧化反應產生的自由基,與細胞膜上的蛋白質或非飽和脂肪酸共價結合,產生脂質過氧化物引起細胞膜損傷,以上兩條途徑引起Ca2+自穩機制的破壞,膜泵衰竭,線粒體功能抑制,細胞骨架的破壞,最終導致細胞死亡。壞死絕大部分發生在肝小葉第三區(Zone3),是由於該區的藥酶濃度最高需而肝竇內血氧含量最低。藥物如四氯化碳、撲熱息痛、氟烷主要引起第三區(即小葉中心性)壞死,伴有散在的脂肪變性,但炎症反應少見。藥物如阿斯匹林、NSAIDs、噻嗪類利尿劑、煙酸、安妥明、吉非貝齊(降血脂藥)、苯甲異惡唑青黴素、磺胺類、利福平、酮康唑、5-Fu、齊多夫定(抗病毒藥)、異煙肼、甲基多巴可引起與病毒性肝炎相似的瀰漫性肝實質損傷,包括肝細胞由點狀壞死到門脈周圍或橋樣壞死或多小葉壞死,門脈及門脈周圍單個核細胞的浸潤,而抗癲癇藥丙戊酸和靜脈用四環素可引起廣泛的肝細胞內微脂肪沉積以及肝功能衰竭,與Reye綜合片及妊娠脂肪肝所見相同。
2、肝內淤膽 是肝細胞分泌膽汁功能受到藥物及其代謝產物的破壞,不能將膽汁排出細胞小(小葉內淤膽,intralobularcholestasis)或由於膽小管內膽汁流速減慢以及免疫反應引起小葉間膽管進行性的破壞和減少,膽汁在肝內聚集(小葉間淤膽,intralobularcholestasis)的結果。病理上可分
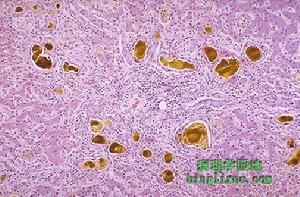 肝內淤膽
肝內淤膽3、混合型 病理以肝實質損害為主伴輕度淤膽,還可瘵有肝外表現如發熱,皮疹、淋巴結腫大、心肌炎、間質性腎炎等。此類變化大多是機體對藥物過敏,由免疫機制引起,常見藥物為苯妥英鈉、奎尼丁、別嘌呤醇、呋喃妥英,在過敏反應性肝損害中,藥物以半抗原複合物的形式獲得抗原性,致敏T細胞,產生T殺傷細胞和抗體依賴性細胞介導的細胞毒(ADCC)作用,也可能是帶有親電子基工自由基的代謝產物與肝細胞的蛋白質結合,形成新抗原,誘導免疫反應。
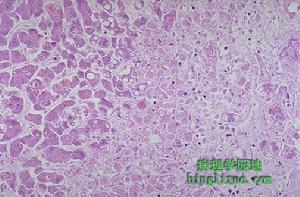 藥物性肝病:肝細胞廣泛壞死
藥物性肝病:肝細胞廣泛壞死4、慢性肝炎 引起慢性肝炎的藥物已證實有雙醋酚汀(出現肝損後繼續使用,可進展到肝硬化)、甲基多巴、呋喃坦啶、丹曲林(骨骼鬆弛藥)、異煙肼、丙硫氧嘧啶、磺胺、氟烷、組織學變化與自身免疫性慢性肝炎或慢性病毒性肝炎相同,包括門脈周圍單個核細胞浸潤,伴橋樣及多小葉壞死。
此外在病理上藥肝還包括下列少見的肝損害:①血管病變:肝竇擴張和肝性紫癜、肝靜脈和門靜脈阻塞(性激素);②硬化性膽管炎(肝動脈內灌注細胞毒藥物如5-氟脫拉尿苷FUDR);③誘發肝腫瘤(性激素、達那唑)。
臨床表現
藥肝的臨床表現之一,與損肝藥物的種類及引起肝病的機理不同有關。根據臨床特徵可以分為急性和慢性兩類。急性肝細胞損害中,急性藥物性肝炎最為多見,以肝細胞壞死為主時,臨床表現酷似急性病毒性肝炎,常有發熱、乏力、納差、黃疸和血清轉氨酶升高,ALP和白蛋白受影響較小,高膽紅素血症和凝血酶原時間處長與肝損嚴重度相關。病情較輕者,停藥後短期能恢復(數周至數月),重者發生肝功能衰竭,出現進行性黃疸、出血傾向和肝性腦病,常發生死亡。
以過敏反應為主的急性藥肝,常有發熱、皮疹、黃疸、淋巴結腫大,伴血清轉氨酶、膽紅素和ALP中度升高,藥物接觸史常較短(4周以內)。
以膽汁淤積為主的藥肝,其臨床與實驗室表現與肝內淤膽、肝外膽道梗阻、急性膽管炎相似,有發熱、黃疸、上腹痛、搔癢、右上腹壓痛及肝腫大伴血清轉氨酶較度升高、ALP明顯升高(2~10倍),結合膽紅素明顯升高(34~500μmol/L),膽鹽,脂蛋白X、GGT及膽固醇升高,而抗線粒體抗體陰性。一般於停藥後3月~3年恢復,少數出現膽管消失伴慢性進展性過程。偶而膽管損害為不可逆,進展為肝硬化。
藥物引起的慢性肝炎與自身免疫慢性肝炎的臨床表現相似,可以輕到無症狀,而重到發生伴肝性腦病的肝功能衰竭。生化表現與慢性病毒性肝炎相同,有血清轉氨酶、G-GT的升高,進展型導致肝硬化伴低蛋白血症及凝血功能障礙。
輔助檢查
 藥物性肝病
藥物性肝病診斷
藥肝的診斷可根據服藥史、臨床症狀、血象、肝功能試驗、肝活檢以及停藥的效應作出綜合診斷。診斷藥肝前應了解:①用藥史:任何一例肝病患者均必須詢問發病前3個月內服過的藥物,包括劑量、用藥途徑、持續時間及同時使用的其他藥物。②原來有無肝病,有無病毒性肝炎和其他原因肝病的證據;③原發病是否有可能累及肝臟;④以往有無藥物過敏史或過敏性疾病史,除用藥史外,發現任何有關的過敏反應如皮疹和嗜酸性粒細胞增多對診斷藥肝是十分重要的。診斷藥肝時應與以下疾病作鑑別診斷:病毒性肝炎、全身性細菌感染、術後肝內汁淤積、膽總管炎伴/或急性胰腺炎、膽管損害、充血性心力衰竭、慢性肝病肝功能惡化。
藥物過敏反應所致的肝病診斷標準為:①服藥開始後1~4周,出現肝功能障礙;②首發症狀主要為發熱、皮疹、皮膚搔癢和黃疸等;③發病初期外周血嗜酸性細胞上升(達6%以上)或白細胞增加;④藥物敏感試驗(淋巴細胞培養試驗、皮膚試驗)為陽性;⑤偶然再次用藥時可再引起肝病。具具①④或①⑤者可以確診;具①②或①③者可以擬診。在疾病早期進行肝活檢有助於鑑別病變類型和了解損程度。
治療
停用致藥肝或有可能引起藥肝的藥物,是最重要的治療。適當休息,加強營養,
 藥物性肝病
藥物性肝病晚近認為5-腺苷-L-蛋氨酸,又稱腺苷蛋氨酸(Ademetionine,SAMe)是一種治療肝內膽汁鬱積的瓣藥。動物實驗發現該藥能阻止並逆轉由乙塊雌二醇、α-異硫氰酸萘酯和氯丙嗪引起的淤膽,臨床試驗(雙盲多中心及Meta-分析)結果證實該藥對各種原因引起的肝內液膽病的在緩解搔癢,提高生活質量和改善生化指標,使其正常化方面有明顯療效,而無副作用。用藥方法:1~2g/d靜滴2周,以後改為1.6g/d分2次口服,到症狀及生化指標改善,一般為4~8周。
SAMe是在SAMe合成酶作用下,由蛋氨酸與ATP生成的化合物,在轉甲基和轉硫基作用中起重要作用。通過轉甲基作用,增加膜磷脂的生物合成,由於磷脂/膽固醇比例增加,使膜流動性增加並增加K+,Na+-ATP酶活性,膽酸的轉動。同時通過轉硫基作用,增加生成細胞內主要介毒劑谷胱甘肽和半胱氨酸,增加直細胞的介毒作用和對自由基的保護作用,生成的牛磺酸可與膽酸結合,增加其可溶性,故SAMe對肝內膽汁淤積有一定的防治作用。肝損傷時,SAMe合成酶活性下降,內源性SAMe生成減少,故SAMe作業藥物補充其不足,能直到防治作用。
過量撲熱息痛引起的肝損傷,可給予N-乙醯半胱氨酸(N-AC)。這是半胱氨酸的前體,在藥物攝入後24小時時內插胃管洗胃後,給予N-Ac140mg/kg(口服或從胃管注入),以後每4小時一次,70mg/kg,共72小時。
重症患者導致肝功能衰竭或重度膽汁淤積,進展到肝硬化時,應考慮作肝移植。
預後
絕大多數病人停藥後可恢復,發生臨床和組織學的改善,快的僅需幾周,慢的需幾年。少數發生嚴重和廣泛的肝損傷,引起暴發性肝功能衰竭或進展為肝硬化,如不進行肝移植,將發生死亡。
預防
1.對肝、腎病患者,新生兒和營養障礙者,藥物的使用和劑量應
 藥物性肝病
藥物性肝病2.對以往有藥物過敏史或過敏體質的患者,用藥時應特別注意。
3、一旦出現肝功能異常或黃疸,立即中止藥物治療。
藥物性肝損傷的表現
藥物性肝損傷的臨床特點和病變程度可有較大區別,通常分為急性和慢性兩種。急性藥物性肝損傷包括急性肝炎型、肝內膽汁淤積型、急性脂肪肝型和混合型等。以急性肝炎型最多見,臨床診斷有一定的難度。一方面它所引發的臨床表現與病毒性肝炎表現沒有太大區別,也可出現乏力、食欲不振、肝區不適等;肝功能異常與病毒性肝炎患者相比也無特殊之處。另一方面,因我國人群中B肝表面抗原〔HBsAg)攜帶率很高,這些攜帶者一旦發生藥物性肝損傷常常被診斷為B型肝炎。因此,對肝損傷患者,如忽略了傷肝藥物史的詢問,則非常容易漏診或誤診。
藥物性肝損傷診斷標準可參考以下幾點:①使用某種傷肝藥物後的1—4周(少數患者的潛伏期可以更長)出現肝損傷的表現。②除有肝炎的一般表現外,首發症狀可有發熱、皮疹、皮膚瘙癢等。③周圍血象嗜酸粒細胞大於6%。④有肝內膽汁淤積的表現和/或肝實質細胞損害的病理改變。⑤各種病毒標誌物檢測陰性。⑥再次用藥後仍可發生肝損害者。
慢性藥物性肝損傷類似於慢性肝炎。除肝臟損害外還可出現肝外表現,個別患者可發展為肝硬化,常因為損肝藥物未能及時終止或誘發機體免疫功能紊亂而導致炎症持續發展所致。因此,藥物性肝損傷應引起醫生和患者的極大重視。
相關知識
避免中草藥引起藥物性肝病
老百姓總感覺中草藥安全可靠,使用起來無所顧忌。實際上歷代本草、醫書對中草藥的毒副反應均有明確的論述,現代研究更是對一些中草藥對肝臟的毒性作用方面有了更清晰的認識。
傷肝中草藥"黑名單"
臨床上常見可引起藥物性肝病的中藥種類有:
1.致一般性肝損害,如長期或超量服用姜半夏、蒲黃、桑寄生、山慈姑等可出現肝區不適、疼痛、肝功能異常。
2.致中毒性肝損害,如超量服用川楝子、黃藥子、蓖麻子、雷公藤煎劑,可致中毒性肝炎。
3.致肝病性黃疸,如長期服用大黃或靜脈滴注四季青注射液,會干擾膽紅素代謝途徑,導致黃疸。
4.誘發肝臟腫瘤,如土荊芥、石菖蒲、八角茴香、花椒、蜂頭茶、千里光等中草藥里含黃樟醚;青木香、木通、硝石、硃砂等含有硝基化合物,均可誘發肝癌。
具體來說,可引起肝損害的中成藥包括:壯骨關節丸、疳積散、克銀丸、消銀片(丸)、增生平、潤膚丸、昆明山海棠、銀屑散、六神丸、疏風定痛丸、濕毒清、消癬寧、防風通聖丸、血毒丸、除濕丸、龍蛇追風膠囊、壯骨伸筋膠囊、養血伸筋膠囊、九分散、追風透骨丸、骨仙片、甲亢寧膠囊、婦康片、化瘀丸、養血生髮膠囊、首烏片、雙黃連口服液、銀翹片、複方甘露飲、牛黃解毒片、葛根湯、麻杏石甘湯等。
如何避免中草藥傷肝
上述藥物很多都屬於生活中的常用藥,普通人由於肝功能正常,常規劑量下可以正常使用。但如果您是肝病患者,這些藥物最好能不用就不用,能少用就少用,達到治療目的後,應及時停藥。
如果在服用了上述藥物幾天或一周后出現乏力、噁心、食欲不振、尿黃、眼黃等異常症狀,應及時到正規醫院化驗檢查肝功能。一旦確診為藥物性肝損害,應該補充足夠的熱量、水分和維生素,或酌情套用甘草酸製劑、還原性谷胱甘肽、水飛薊素等保肝藥物。
怎樣才能避免藥物性肝病的形成
目前肝病的治療中,大部分患者選擇藥物治療,而大量臨床試驗證明:單一抗病毒藥物多為抑制肝炎病毒的複製,而不能清除肝細胞核內的病毒,而且單一藥物或單一就醫手段療效非常有限,很容易發生病毒變異耐藥,增加就醫困難,這也就容易形成藥物性肝病。
選擇抗病毒治療的方法中西結合療法讓你遠離藥物性肝病
中西醫結合療法綜合強調抗病毒、免疫調節、保肝護肝和抗纖維化地綜合性,通過特殊途徑和手段,將藥效和療效作用於不同地病毒複製靶位,並進行適當免疫調節,可清除病毒,打破免疫耐受,又可有效破壞病毒複製模板活性和複製能力,取得非常好的效果。