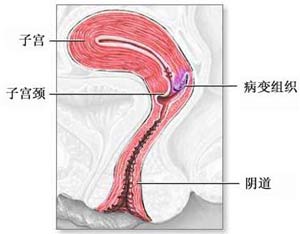
概述
宮頸癌又稱子宮頸癌,是子宮頸的常見的惡性腫瘤,可能以陰道出血等症狀或是經由異常的子宮頸抹片(PapSmear)而發現、診斷。人類乳突病毒(HPV)被認為和子宮頸癌(以及鱗狀上皮內病變)的發生息息相關。子宮頸癌的治療包含了手術切除、放射線治療以及化學治療。人類乳突病毒疫苗被相信是能夠有預防子宮頸癌的功能。
 宮頸癌
宮頸癌 子宮頸癌的發生率、年齡等流行病學的資料因國家民族而異。在子宮頸抹片篩檢普及的國家,癌前病變(鱗狀上皮內病變)以及早期子宮頸癌的診斷較多,是以發生率高而死亡率低。
2008年全球估計新發宮頸癌病例52.98萬,死亡病例25.51萬人,其中85%新發病例在開發中國家(Jemal,2011)。
在中國女性常見癌瘤,占全身惡性腫瘤11%,九大腫瘤之一,女性第二位
發病率分布:農村高於城市區;山村高於平原來是;內地(130/1萬)發病高於沿海(5-6/10萬);猶太人穆斯林地區低(4.2/10尤);江西銅鼓、湖北五峰。
死亡率:中國9.98/10萬人口,占女性癌瘤死亡的18.39%(僅次於胃、食管、肝癌之後)
年齡特點:小於20歲少見,40至60歲高峰。高發地區70歲仍多見,年輕化趨向(HPV、多因素影響)
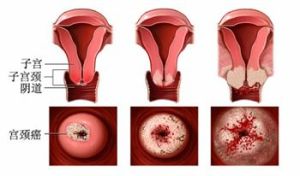
分期
分期子宮頸癌的分期通常是用FIGO系統:
分期 | 描述 |
第一期 | 癌細胞局限在子子宮頸 |
第一期A1 | 顯微鏡下觀察之侵犯小於等於0.3厘米 |
第一期A2 | 顯微鏡下觀察之侵犯大於0.3厘米,但小於0.5厘米橫徑散布小於0.7厘米 |
第一期B1 | 癌細胞侵犯大大於0.5厘米,或橫徑散布大於0.7厘米,但腫瘤大小則小於4厘米 |
第一期B2 | 同上但腫瘤大小則大於4厘米 |
第二期 | 癌細胞侵犯超過子宮頸,但未達到骨盆腔壁 |
第二期A | 有陰道壁之侵犯,但未達下三分之一之陰道壁 |
第二期B | 有明顯子宮旁之侵犯。 |
第三期 | 癌細胞侵犯達到骨盆腔壁,或下三分之一之陰道壁之侵犯,或有水腎情形者 |
第三期A | 癌細胞侵犯未達到骨盆腔壁 |
第三期B | 遠處器官之侵犯 |
第四期 | 癌細胞侵犯超出骨盆腔,或有膀胱或直腸之侵犯 |
第四期A | 子宮頸附近器官之侵犯 |
第四期B | 遠處器官之侵犯 |
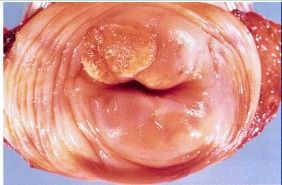
病理
 宮頸癌
宮頸癌以陰道內診可發現病灶處出現如草莓表面般的punctationpattern,嚴重時這些punctationpattern甚至會相連成Mosaicpattern的血管網。子宮頸切片顯微鏡下可發現細胞化生不良(dysplasia,依化生不良的上皮細胞厚度決定CINclassification)。子宮頸抹片在顯微鏡下可觀察到癌細胞常見的高核質比(HighN/Cratio)及病毒感染常見的細胞挖空現象(koilocytosis)。
病因
一般認為,病毒感染、多重性伴侶、太年輕發生性經驗、抽菸、長期使用避孕藥,是子宮頸癌的危險因子。
病毒感染
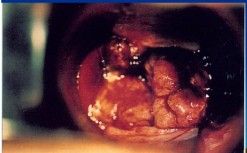 宮頸癌
宮頸癌 人類乳突病毒感染是最根本、最重要原因。常見的高危險株包含第16、18、31、33型等,而以第16型和第18型最為重要。人類乳突病毒的E6與E7基因被認為和致病最有關係,他們抑制了p53以及Rb兩個腫瘤抑制基因。
人類乳突病毒會從受傷的子宮頸上皮、以及子宮頸上皮的“鱗狀柱狀上皮過渡區”(即transformationzone或稱squamous-columnarjunction)感染細胞。雖然絕大部分的感染屬急性感染,惟一旦演變成慢性感染便容易癌化。多重性伴侶者會增加感染頻率,使得慢性感染的可能性增加。
性行為及分娩次數
女性的子宮頸口“鱗狀柱狀上皮過渡區”在年輕時分布在靠外側處,隨著年齡、生產數增加,這個過渡區會往子宮內部移動。過渡區分布越靠外側,則受人類乳突病毒感染的機會就越大。所以越早有性行為的女性,其往後的歲月里發生子宮頸癌的機率也越高。
其他行為因素
眾所周知,吸菸有害健康。但很多女性朋友可能還沒意識到,吸菸也會增加宮頸病變及宮頸癌的發生率。這種影響會隨著吸菸年限,每日吸菸量的增加及不使用過濾嘴而更加顯著。據報導,吸菸婦女比不吸菸者患宮頸癌或惡性腫瘤的機會高出50%,尤其是每日吸菸15支或更多,及煙齡達10年以上者,比不吸菸的婦女患宮頸癌的機會高80%以上。如果丈夫或男友是菸民,每天跟他一起生活的女性,患宮頸癌的機會比配偶不吸菸的婦女發病機會高40%。
研究顯示,與不吸菸婦女相比吸菸者宮頸局部分泌物所含致癌物濃度較高,致使宮頸上皮更易發生異常改變。而吸菸又可抑制宮頸局部的免疫力。使機體無法及時清除受HPV感染的細胞或已經發生癌變的細胞。這就不難解釋為什麼吸菸會增加宮頸腫瘤的發病率了。另外,營養不良、衛生條件差也可影響疾病的發生。
1、宮頸腫瘤癌患者絕大多數是已婚的女性,未婚女性則極少見。過早性生活、早婚或多產的女性,其患病危險性比一般女性成倍增高。
2、宮頸腫瘤與子宮頸糜爛、裂傷及外翻有密切關聯。由於宮頸遭受各種創傷、激素和病毒等的刺激後,很容易引發宮頸腫瘤。權威專家指出宮頸糜爛者,其宮頸腫瘤發生率明顯高於無宮頸糜爛者。
3、包皮垢因素與宮頸腫瘤發病率也有密切關聯。因為包皮垢會攜帶病毒或化學致癌物質,如包皮垢中的膽固醇經細菌作用後,可轉變為致癌物質,由此肯定會增加患病危險性。
4、皰疹病毒侵入,會引起子宮癌前病變導致腫瘤發生。在宮頸腫瘤細胞中可見到皰疹病毒,且患者皰疹病毒的抗體陽性率為80%左右,這表明皰疹病也是引發腫瘤的禍凶。
5、性激素和雌激素等因素,能促進子宮及陰道組織生長和刺激宮頸上皮增生,且比較容易導致腫瘤病變的發生。
臨床表現
早期宮頸癌常無明顯症狀和體徵,宮頸可光滑或難與宮頸柱狀上皮異位區別。頸管型患者因宮頸外觀正常易漏診或誤診。隨病變發展,可出現以下表現:
症狀
1、陰道流血早期多為接觸性出血;中晚期為不規則陰道流血。出血量根據病灶大小、侵及間質內血管情況而不同,若侵襲大血管可引起大出血。年輕患者也可表現為經期延長、經量增多;老年患者常為絕經後不規則陰道流血。一般外生型較早出現陰道出血症狀,出血量多;內生型較晚出現該症狀。2、陰道排液多數患者有陰道排液,液體為白色或血性,可稀薄如水樣或米泔狀,或有腥臭。晚期患者因癌組織壞死伴感染,可有大量米湯樣或膿性惡臭白帶。
3、晚期症狀期患者由於腫瘤增大,會出現各種壓迫症狀。疼痛是常見的壓迫症狀之一,其發生率為41.1%,多見於Ⅲ、Ⅳ期患者。若病灶侵犯盆腔結締組織,骨盆壁,壓迫輸尿管、直腸和坐骨神經時,壓迫症狀常見下腹痛、腰痛,尿頻、尿急、肛門墜脹感、里急後重、下肢腫痛、坐骨神經痛等;癌灶壓迫或侵犯輸尿管,嚴重時而導致輸尿管梗阻,腎盂積水,腎功能損害等,最後導致尿毒症則死亡。
體徵
原位癌及微小浸潤癌可無明顯肉眼病灶,宮頸光滑或僅為柱狀上皮異位。隨病情發展可出現不同體徵。外生型宮頸癌可見息肉狀、菜花狀贅生物,常伴感染,腫瘤質脆易出血;內生型宮頸癌表現為宮頸肥大、質硬、宮頸管膨大;晚期癌組織壞死脫落,形成潰瘍或空洞伴惡臭。陰道壁受累時,可見贅生物生長於陰道壁或陰道壁變硬;宮旁組織受累時,雙合診、三合診檢查可捫及宮頸旁組織增厚、結節狀、質硬或形成冰凍狀盆腔。晚期患者
除繼發如尿毒症等全身症狀外,還往往出現消瘦、貧血、發熱、全身衰竭、惡病質等臨床症狀。
病理類型
常見鱗癌、腺癌和腺鱗癌三種類型。1、鱗癌:按照組織學分化分為Ⅲ級。一級為高分化鱗癌,二級為中分化鱗癌(非角化性大細胞型),三級為低分化鱗癌(小細胞型),多為未分化小細胞。
2、腺癌:占宮頸癌15%~20%。主要組織學類型有2種。①黏液腺癌:最常見,來源於宮頸管柱狀黏液細胞,鏡下見腺體結構,腺上皮細胞增生呈多層,異型性增生明顯,見核分裂象,癌細胞呈乳突狀突入腺腔。可分為高、中、低分化腺癌。②惡性腺瘤:又稱微偏腺癌,屬高分化宮頸管黏膜腺癌。癌性腺體多,大小不一,形態多變,呈點狀突起伸入人宮頸間質深層,腺上皮細胞無異型性,常有淋巴結轉移。
3、腺鱗癌:占宮頸癌的3%~5%。是由儲備細胞同時向腺細胞和鱗狀細胞分化發展而形成。癌組織中含有腺癌和鱗癌兩種成分。
轉移途徑
主要為直接蔓延及淋巴轉移,血行轉移較少見。1、直接蔓延最常見,癌組織局部浸潤,向鄰近器官及組織擴散。常向下累及陰道壁,極少向上由宮頸管累及官腔;癌症向兩側擴散可累及宮頸旁、陰道旁組織直至骨盆壁;癌症壓迫或侵及輸尿管時,可引起輸尿管阻塞及腎積水。晚期可向前、後蔓延侵及膀胱或直腸,形成膀胱陰道瘺或直腸陰道瘺。
2、淋巴轉移:癌症局部浸潤後侵入淋巴管形成瘤栓,隨淋巴液引流進入局部淋巴結,在淋巴管內擴散。淋巴轉移一級組包括宮旁、宮頸旁、閉孔、髂內、髂外、髂總、骶前淋巴結;二級組包括腹股溝深、淺淋巴結、腹主動脈旁淋巴結。
3、血行轉移較少見,晚期可轉移至肺、肝或骨骼等。
檢查
1、宮頸刮片細胞學檢查
是宮頸癌篩查的主要方法,應在宮頸轉化區取材。
2、宮頸碘試驗
正常宮頸陰道部鱗狀上皮含豐富糖原,碘溶液塗染後呈棕色或深褐色,不染色區說明該處上皮缺乏糖原,可能有病變。在碘不染色區取材活檢可提高診斷率。
3、陰道鏡檢查
宮頸刮片細胞學檢查巴氏Ⅲ級及Ⅲ級以上、TBS分類為鱗狀上皮內瘤變,均應在陰道鏡觀察下選擇可疑癌變區行宮頸活組織檢查。
4、宮頸和宮頸管活組織檢查
為確診宮頸癌及宮頸癌前病變的可靠依據。所取組織應包括間質及鄰近正常組織。宮頸刮片陽性,但宮頸光滑或宮頸活檢陰性,套用小刮匙搔刮宮頸管,刮出物送病理檢查。
5、宮頸錐切術
適用於宮頸刮片檢查多次陽性而宮頸活檢陰性者;或宮頸活檢為宮頸上皮內瘤變需排除浸潤癌者。可採用冷刀切除、環形電切除或冷凝電刀切除。
診斷
宮頸癌以子宮頸抹片作為篩檢工具,子宮頸抹片異常再進一步做其他的檢查或是追蹤。
宮頸切片通常先以子宮頸鏡檢查,目視或是靠醋酸辨識病變處,再予以切片,也常配合子宮內頸刮搔。
宮頸的癌前病變有一些分類系統:
異生:輕微(milddysplasia)、中等(moderatedysplasia)、嚴重(severedysplasia)
子宮頸上皮內內贅瘤:1、2、3(cervicalintraepithelialneoplasia、CIN、CIN1、CIN2、CIN3)
鱗狀上皮內病變:高度、低度(squamousintraepitheliallesion、SIL;highgrade、HSIL;lowgrade,LSIL)
通常低度鱗狀上皮內病變以追蹤為主。高度鱗狀上皮內病變由於與子宮頸癌的相關度高,通常需要手術切除。LEEP或是圓錐形切除法是常用的方式,但仍須綜合病人的臨床狀況而決定。
疫苗
嘉喜(GradasilMSD) | 保蓓(CerviraxGSK) | |
預防的HPV類型 | 6,11,16,18 | 16,18 |
預防疾病 | 癌症、濕疣 | 癌症 |
佐劑 | 鋁硫酸鹽 | 氧化砷 |
一般來說,子宮頸癌疫苗可以有效預防接近100%的第16、18型人類乳突病毒感染。但是子宮頸癌大約6到7成是由第16、18型人類乳突病毒感染導致,此疫苗無法有效預防剩下3到4成子宮頸癌之病因。所以即便有施打過子宮頸癌疫苗,建議有過性行為之婦女,仍然需要每年進行子宮頸抹片篩檢。
中西醫結合治療
根據臨床分期、患者年齡、生育要求、全身情況、醫療技術水平及設備條件等綜合考慮制定適當的個體化治療方案。宮頸腫瘤患者首選治療方法,往往對療效有直接的影響。放射治療與手術治療是該症主要治療方法,晚期患者還應採用化療治療。鑒於中晚期患者多是重視西醫治療,忽視中醫藥治療,治療中出現放療毒副反應大和患者抗病能力下降的治療難點,我們則運用中西醫相結合的方法對患者進行綜合性的治療。1、手術治療
手術主要用於早期宮頸癌患者。常用術式有:全子宮切除術;次廣泛全子宮切除術及盆腔淋巴結清掃術;廣泛全子宮切除術及盆腔淋巴結清掃術;腹主動脈旁淋巴切除或取樣。年輕患者卵巢正常可保留。對要求保留生育功能的年輕患者,屬於特別早期的可行宮頸錐形切除術或根治性宮頸切除術。根據患者不同分期選用不同的術式。
Ⅰ期和Ⅱa期患者應採用手術治療,但手術前後應進行放射治療,這直接關係到原發灶是否復發和轉移,因為殘留腫瘤癌細胞和宮頸周圍或轉移至遠處的亞臨床病灶,均可造成術後的局部復發或出現遠處轉移。
2、放射治療
Ⅱb期以上患者應採用放射治療。但由於體內、體外放療對人體損害比較嚴重,患者會因膀胱、直腸等臟器的嚴重反應而終止治療。另外,部分腫瘤或盆腔淋巴結放射治療時遺漏或照射劑量不足;某些病理類型癌組織對放射線不敏感;放射治療前已存在亞臨床遠處轉移灶等原因,也會導致放射治療難於達到根治的治療效果。3、化療
主要用於晚期或復發轉移的患者,近年也採用手術聯合術前新輔助化療(靜脈或動脈灌注化療)來縮小腫瘤病灶及控制亞臨床轉移,也用於放療增敏。常用化療藥物有順鉑、卡鉑、紫杉醇、博來黴素、異環磷醯胺、氟尿嘧啶等。4、細胞免疫療法
DC-CIK細胞免疫療法治療癌症怎么樣?DC-CIK細胞免疫療法是利用人體內特定的一些免疫細胞對抗癌細胞。因為是用自己的細胞治療自身的癌症,因此無任何毒副作用,是當前治療腫瘤的方法中副作用較低的。
中醫治療特點
本病是通常發生在宮頸陰部或移行帶的鱗狀上皮細胞及勁管內膜的柱狀上皮細胞交界處的惡性腫瘤,是婦女中最常見的惡性腫瘤之一。本病在中醫臨床中多屬於“崩漏”、“五色帶”等範疇。中醫學認為本病和沖任有關。崩漏、帶下是沖任虛損,督脈失司,致使帶脈有病;或外受濕熱,毒邪凝聚,阻塞胞絡;或肝氣鬱結,疏泄失調,氣血凝帶,淤血蘊結;或脾虛生濕,濕郁化熱,久遏成毒,濕毒下注,遂成帶下。此病以七情所傷,肝鬱氣滯,沖任損傷,肝、脾、腎諸髒虛損為內國,外受濕熱淤毒積滯所致。
中醫對宮頸癌患者的辨證分型:
宮頸癌治療方法
氣滯血瘀型:
[症狀]神疲乏力,面色無華,形體消瘦,肌膚甲錯,腹部包塊,堅硬固定,腹脹腹痛,二便不暢,尿少色黃。
[治法]行氣活血,軟堅散結。
痰濕凝聚型:
[症狀]腹脹胃滿,時有噁心,面虛浮腫,身倦無力。脈滑,舌質暗淡,苔白膩。[治法]健脾利濕,化痰軟堅。
宮頸癌治療方法
濕熱郁毒型:
[症狀]由於情志抑鬱,郁而化火,火熱挾血蘊結而生瘤疾,患者一般表現為病態睏倦,腹脹有塊,口乾苦不欲飲,大便乾燥,尿黃灼熱,陰道不規則出血。脈弦滑或滑數,舌質暗。
治法]清熱利濕,解毒散結。
氣血虧虛型:
[症狀]臟腑氣血之瘀滯,為致發腫瘤之病源。患者多表現為消瘦睏倦,面色蒼淡,心悸氣短,體力不支,動則汗出,口乾不多飲。脈沉細弱,虛大無根,舌質暗紅。
[治法]補氣養血,滋補肝腎。
從臨床反映看,不論是手術或放化療均屬單程性治療,且治療後復發和轉移的幾率較高。為提高治癒率和遠期療效,我們則根據臨床期別、病理類型、患者年齡、全身健康等實際情況,在對中晚期患者進行手術、放療的同時,套用王振國系列抗腫瘤藥物進行綜合性治療。由於綜合治療方法充分採取了中西醫各自的治療優勢,通過運用扶正與祛邪、攻與補、治標與治本結合等措施,可有效地減輕毒副反應,增強放化療的實際治療功效,從不同途徑圍剿滅殺腫瘤,不僅使得治療能夠順利完成,而且較大幅度提高了患者的治癒率和生存率。
將成為全球首個可根治癌症
2013年8月在新疆和田地區墨玉縣完成婦女子宮頸癌篩查項目的中國癌症基金會理事長、原衛生部副部長彭玉表示,通過多年的臨床積累,目前(2013年)已經清楚掌握了子宮頸癌的致病機理,該病將有望成為全球第一個能夠被根治的癌症疾病。她同時表示,中國已經針對子宮頸癌的致病機理研發出了預防性疫苗。目前該疫苗正在三期臨床試驗階段,一旦投入市場,將大大降低女性患子宮頸癌的風險。
細胞免疫治療效果
對於宮頸癌發生了轉移的患者,在通過細胞免疫療法治療後效果也很顯著。
DC-CIK細胞免疫療法治療宮頸癌轉移整個治療過程分為:患者外周血單核細胞採集、體外誘導及回輸三個部分。具體來講,從患者體內抽血採集單個核細胞,送至專門的GMP潔淨實驗室體外培養及誘導,以獲取成熟的,具有識別腫瘤細胞能力的DC細胞和數量更多、更有活性和殺傷力的CIK細胞,將兩種細胞猶如打點滴一樣回輸到患者體內,用他們來對癌細胞進行特異性殺傷。
放療後的併發症
1、泌尿系統併發症:宮頸癌放療後泌尿系統併發症以放射性膀胱炎最為多見,發生率2~10%,膀胱陰道瘺發生率約1~3%。部份病例可由盆腔纖維化致輸尿管梗阻,並引起不同程度腎功能障礙。
2、腸道併發症:包括放射性直腸炎,乙狀結腸炎,直腸陰道瘺,腸粘連,腸梗阻,腸穿孔等,以直腸炎最為常見。技程度可分為輕、中、重三度。輕度主要表現為少量便血及腹內不適;中度則為反覆多量便血及粘液血便、里急後重。大量便血而無里急後重時,可能系乙狀結腸炎;重度則症狀更為嚴重,可致腸道潰瘍、狹窄、腸瘺等;腸道遠期併發症發生率為10%~20%,瘺的發生率為1%~5%。
3、其它:放療後患者,由於纖維化均可出現不同程度陰道狹窄,老年婦女更易產生閉鎖。此外,由於纖維化造成靜脈及淋巴回流障礙,可致下肢浮腫。文獻中亦不斷報導子宮頸癌放療多年之後,子宮體發生肉瘤及子宮內膜癌,其中尤以中胚葉混合瘤多見。
檢查
1、宮頸刮片細胞學檢查
是宮頸癌篩查的主要方法,應在宮頸轉化區取材。
2、宮頸碘試驗
正常宮頸陰道部鱗狀上皮含豐富糖原,碘溶液塗染後呈棕色或深褐色,不染色區說明該處上皮缺乏糖原,可能有病變。在碘不染色區取材活檢可提高診斷率。
3、陰道鏡檢查
宮頸刮片細胞學檢查巴氏Ⅲ級及Ⅲ級以上、TBS分類為鱗狀上皮內瘤變,均應在陰道鏡觀察下選擇可疑癌變區行宮頸活組織檢查。
4、宮頸和宮頸管活組織檢查
為確診宮頸癌及宮頸癌前病變的可靠依據。所取組織應包括間質及鄰近正常組織。宮頸刮片陽性,但宮頸光滑或宮頸活檢陰性,套用小刮匙搔刮宮頸管,刮出物送病理檢查。
5、宮頸錐切術
適用於宮頸刮片檢查多次陽性而宮頸活檢陰性者;或宮頸活檢為宮頸上皮內瘤變需排除浸潤癌者。可採用冷刀切除、環形電切除或冷凝電刀切除。
鑑別診斷
確診主要依據宮頸活組織病理檢查。應注意與有類似臨床症狀或體徵的各種宮頸病變鑑別。包括:
1、宮頸良性病變
宮頸柱狀上皮異位、宮頸息肉、宮頸子宮內膜異位症和宮頸結核性潰瘍等;
2、宮頸良性腫瘤
宮頸黏膜下肌瘤、宮頸管肌瘤、宮頸乳頭瘤等;
3、宮頸惡性腫瘤
原發性惡性黑色素瘤、肉瘤及淋巴瘤、轉移性癌等。
預防
1、普及防癌知識,開展性衛生教育,提倡晚婚少育。
2、重視高危因素及高危人群,有異常症狀者及時就醫。
3、早期發現及診治宮頸上皮內瘤變,阻斷宮頸浸潤癌發生。
4、健全及發揮婦女防癌保健網的作用,開展宮頸癌篩查,做到早發現、早診斷、早治療。
婦科病
| 婦科病是困擾很多女性的常見病,關愛女性,呵護健康,遠離婦科病的威脅。 |