疾病概論
 多發性大動脈炎
多發性大動脈炎多發性大動脈炎,是一種較為少見的疾病。本病為主動脈及其分支的慢性、進行性、閉塞性的炎症,故又稱為“主動脈弓綜合病徵”、“縮窄性大動脈炎”,又稱無脈症。
多發性大動脈炎好發於青少年女性,發病高峰在20-30歲,呈慢性進行性改變,病程可長達20餘年。發病初期有低熱、胃納減退、疲勞乏力、遊走性關節疼痛,血沉增快等全身症狀,常被誤診為風濕病;有的患者伴高血壓,則以高血壓來就診,逐漸出現肢體缺血表現,而引起患者的重視,但極少發現肢體潰瘍或壞疽。
疾病原因
 多發性大動脈炎
多發性大動脈炎2.感染:多見的致病菌有結核桿菌和鏈球菌。感染引起血管壁的變態反應或引發自身免疫反應。有報導本病患者可同時有肺部或肺外結核病灶,特別是動脈周圍及主動脈旁有結核病灶,48%的患者有結核病史,86%患者結核菌素試驗陽性。在病理上有類似結核損害的朗格漢斯細胞肉芽腫。亦有人認為本病與風濕熱有關。
 多發性大動脈炎
多發性大動脈炎3.自身免疫反應:在本病的早期和活動期,常有四肢關節、肌肉痛,低熱等類似風濕病的表現,血沉增快,血液中的丙種球蛋白值和抗主動脈抗體效價增高,抗鏈“O”滴度升高,套用腎上腺皮質激素治療有效。所以,多數學者認為本病是一種自身免疫性疾病。
4.遺傳因素:從1970年以來,日本共發現10對近親如姐妹、母女等患有此病,且研究表明本病與HLA系統中BW40、BE52位點、HLA-D有密切關係,屬顯性遺傳。因此,認為多發性大動脈炎有先天遺傳因素。
多發性大動脈炎是由於感染、藥物等因素作用於機體後,引起免疫反應,自身免疫的功能失調,使大動脈壁具有抗原性,而機體的免疫活性細胞對它不能識別,與該抗原結合後產生抗主動脈抗體,並作用於大動脈壁,發生抗原抗體反應,形成免疫複合物,沉積在血管壁,發生非特異性炎症,造成免疫損傷,進而導致大動脈狹窄和閉塞。
 多發性大動脈炎
多發性大動脈炎正氣虛贏此病漸起,顯與正氣之強弱有關。本病的形成,首先由於心陽不足,心營失和,脾氣虧損,導致脈絡痹阻。同時,正氣之虛羸,雖以陽虛寒閉最為多見,但也有陰虧於內之成因,本病患者以青年女性多見,男女之比可達1:8之巨,也提示與陰虛有關。究其陰虛之臟腑,則與肝腎兩髒有關。
血脈瘀澀本病之病變主在大動脈及其分支,其病理改變致使動脈內膜不規則增厚使管腔狹窄,並遲早引起血栓形成而閉塞。血循障礙、血凝不行則主病在血。《素問•五臟生成》篇指出,血“凝於脈者為泣”,“泣”是澀,即塞的意思,故脈之瘀澀是本病主要病理之一。
總之,本病雖有邪侵、正虛、血瘀之三方面病因病理因素,但外邪之人侵常基於正虛之內在因素。邪之入侵則形成急性活動期之表現,待釀成病損後則隨正氣之虛衰,邪熱也衰,使病情進入慢性炎症中間期,以氣虛血瘀,氣血虛弱,或肝腎陰虛為主要表現,隨著脈痹血瘀之進一步損害則主以血瘀阻絡,甚則形成症瘕疤痕之損害,則病屬晚期。故在本病之發病過程中正與邪、氣與血均互為因果,相互轉化。
疾病病理
 多發性大動脈炎
多發性大動脈炎可分兩個階段:初始的活動期和後期血管閉塞期。
一、活動期 約3/4的患者於青少年時發病。起病大多緩慢,有全身症狀如發熱、全身不適、食欲不振、體重下降、夜間盜汗、關節痛和疲乏等。病變動脈處可有局限性疼痛和壓痛。活動期症狀可自行隱退,經過長短不等的隱匿期後出現大動脈及分支閉塞的症狀和體徵。
二、血管閉塞期
狹窄病變血管處可有血管雜音和震顫,遠端的動脈搏動減弱或消失,血壓降低或測不出。臨床上根據血管受累部位可分為三型:
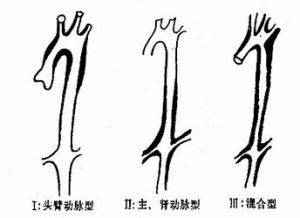
(一)頭臂動脈型(主動脈弓綜合徵)
病變主要位於主動脈弓和頭臂血管。頸動脈和椎動脈狹窄堵塞時,可有不同程度的腦缺血,表現為頭昏、頭痛、眩暈、視覺障礙等,嚴重者可有暈厥。頸動脈搏動減弱或消失,可聽得血管雜音,少數伴有震顫。眼底視網膜貧血。當鎖骨下動脈受累時,可出現患肢無力、麻木和冷感,活動後間歇性肢體疼痛。患側撓動脈搏動減弱或消失,血壓降低或測不出,是為無脈症。
(二)主-腎動脈型
病變主要累及胸腹主動脈及其分支,特別是腎動脈。由於下肢缺血,可出現乏力、麻木、冷感和間歇性跛行等症狀。下肢的脈搏減弱或消失,血壓降低,上肢的血壓可升高。有的患者還可有腸缺血性絞痛、腸功能紊亂等。合併腎動脈狹窄者,高血壓是主要表現。體檢於腹部和腎區可聽得血管雜音。
(三)廣泛(混合)型
具有上述兩型的特徵,病變呈多發性,多數病情較重。其中腎動脈受累較常見,故常有明顯高血壓。其他症狀和體徵則視受累血管而異。
上述三型均可合併肺動脈受累,晚期可出現肺動脈高壓。此外冠狀動脈開口處和近端亦可累及,可發生心絞痛,甚或心肌梗塞。
症狀和體徵
1.頭臂動脈型:
 頭臂動脈型
頭臂動脈型2.主、腎動脈型:
病變主要累及降、腹主動脈及其分支,由於下肢缺血而出現下肢無力,發涼和間歇跛行等,因腹主動脈縮窄和腎動脈狹窄往往發生高血壓,嚴重高血壓可致心力衰竭,而有心悸、呼吸困難、疲乏無力等。腸缺血可引起絞痛、腹瀉、便血等。如病變波及主動脈瓣,則引起主動脈瓣關閉不全。病變延及冠狀動脈開口處和附近,可引起心絞痛或心肌梗死。
 肺動脈型
肺動脈型3.混合型:
比較多見。具有上述二型改變的特點,病變廣泛,部位多發,病情一般較重。本型一般先有一型的症狀,隨著病情發展逐漸演變為混合型,約占31.6%~41.5%。
4.肺動脈型:
病變主要累及肺動脈,因為動脈周圍有豐富的側支循環,所以缺血症狀不明顯,很少出現呼吸道症狀,嚴重者可出現心悸、氣短或間斷咯血,肺動脈瓣區可聽到收縮期雜音。有人報導多發性大動脈炎中肺動脈受累高達14%-50%,病人可無症狀,但63%有肺動脈高壓或右室勞損,5%病例可伴有胸水。
診斷標準
 頑固性高血壓症狀
頑固性高血壓症狀2.頭部缺血症狀:眩暈(特別是仰頭時),昏厥發作,視力障礙,頸部血管痛,伴有頸動脈搏動減弱或消失,頸部聞及動脈血管雜音。
3.頑固性高血壓症狀:頭痛、眩暈、胸悶、氣短等,並在腹部臍周或腰部腎區聞及Ⅱ級以上血管雜音。
4.在頸部、鎖骨上區、背部、腹部聞及動脈血管雜音(女性腹部不加壓即可聞
及),伴相應缺血征。
5.全身症狀:急性期(早期)或再發活動期,有全身發熱,關節或肌肉疼痛,倦怠,皮膚結節性紅斑和血沉快,CRP陽性,7一球蛋白增高,抗鏈“O”增高,原有缺血症狀和體徵加重。
6.具有典型高安眼底改變。
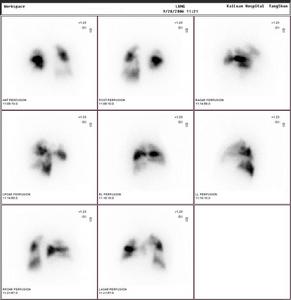
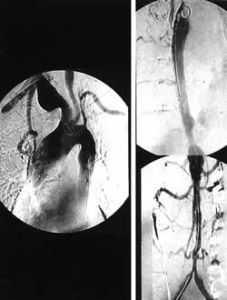
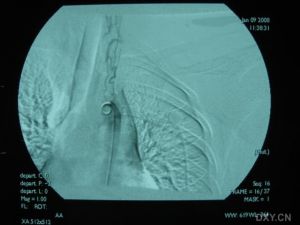
7.動脈造影,超聲都卜勒,ECT等檢查證明,受累的頭臂動脈和下肢動脈顯示狹窄或閉塞,降主動脈、腹主動脈呈縮窄表現。
中醫辨證
 多發性大動脈炎
多發性大動脈炎2.陰虛內熱頭痛眩暈,煩躁心悸,午後潮熱,腰腿酸痛,下肢無力發涼,可見間歇性跛行,大便乾結,小溲黃少。舌質偏紅,苔薄白或微黃,寸口脈細數而弦,趺陽脈細弱或無。檢查上肢血壓增高,下肢血壓偏低,血沉增快。本型也多見於急性活動期,尤其是胸腹主動脈型多見。
3.陽虛寒閉形寒肢冷,倦怠無力,頭目暈眩,記憶力減退,肢麻作涼,或見間歇性跛行,甚則偏癱,昏迷,納減,腰膝酸軟。舌淡或暗,苔薄白或膩,脈沉細弱或無脈。檢查單側或雙側上肢血壓測不出或明顯減低,或兩臂收縮壓持續相差>20mmHg,下肢血壓正常或增高或減低。本型多見於慢性炎症中間期,屬相對穩定期,病變之主動脈分支已形成狹窄,導致頭部和上肢缺血。
4.氣血兩虛頭昏目花,視力減退,聽力下降,心悸氣短,上肢無力,發涼發麻,或有疼痛,活動後尤甚,常感疲勞,面色少華。舌淡苔薄,脈伏微弱或無脈。檢查上肢血壓測不出或明顯下降。此型也見於穩定期,常由陽虛寒閉型演化而成,即除有氣虛之症外,並見血虛之徵侯。
5.脈痹瘀阻頭昏目眩,兩目脹痛,胸脘悶痛,伴心悸,氣短鈸乏力,肢體麻木刺痛發涼。舌質暗紅,舌邊或舌面有紫斑,脈細澀或無脈。單側或雙側血壓測不出或明顯減低。此型常見於晚期疤痕固定期,血瘀之證甚於氣虛之象,甚者可有心腎功能不全或腦血管意外而致死亡。
治療方案
 尿激酶
尿激酶1.非手術治療
由於動脈栓塞的病人常伴有嚴重的心血管疾患,因此,即使要施行急症取栓術的病人,亦應重視手術前後非手術治療處理,以利改善全身情況,減少手術危險性,提高手術療效。
①小動脈栓塞,如下肢脛腓乾遠端動脈栓塞;上肢肱動脈遠端的動脈栓塞。
②全身情況嚴重,不能耐受手術者。
③肢體己出現明顯的壞死徵象,手術已不能挽救肢體。常用藥物有:纖溶、抗凝及擴血管藥物。目前仍以尿激酶最為常用.可經靜脈內注射、栓塞動脈近端穿刺注射以及經動脈內導管利用輸液泵持續給藥等三種方法。如能在發病後3天內開始治療,可望取得良好效果。抗凝治療可以防止繼發血栓蔓延,初以全身肝素化3-5天,然後用香豆素類衍化物維持3-6個月。使用纖溶或抗凝藥物治療期間.必需嚴密觀察病人的凝血功能,及時調整用藥劑量或中止治療,防止重要臟器出血性併發症的發生。
2手術療法
手術方法主要是取栓術。凡是動脈栓塞的病人,除非肢體已發生壞疽,或有良好的側支建立可以維持肢體的存活,如果病人全身情況允許,應及時作手術取栓。
取栓術有兩種主要方法:
①切開動脈直接取栓;
②利用Fogarty球囊導管取栓;導管取栓不僅簡化操作,縮短手術時間,而且創傷小,只要備有球囊導管都應採用該法取栓。術後,除了嚴密觀察肢體的血供情況外.仍應繼續治療相關的內科疾病。尤其應重視肌病腎病性代謝綜合徵的防治:高血鉀、酸中毒、肌紅蛋白尿以及少尿、無尿.是腎功能損害的表現,必須及時處理,否則將出現不可逆性腎功能損害。術後患肢出現腫脹,肌組織僵舊、疼痛,應及時作肌筋膜間隔切開術;肌組織已有廣泛壞死者,需作截肢術。
 龍膽瀉肝丸
龍膽瀉肝丸中醫認為本病由於血瘀阻絡所致,故採用活血通絡為主要原則。根據所致瘀血的原因不同,治以不同方藥。
(1)中成藥:根據藥品說明,可選擇:
①紫雪丹:每次3g,每日3次,口服。適用於發熱者。
②龍膽瀉肝丸:每次6-9g,每日3次,口服。
③犀黃丸:每次6g,每日3次,口服。
(2)中藥方劑
①活血通絡,兼清熱解毒:有四肢酸脹,關節酸痛,頭暈,頭痛,舌紅,苔黃,脈洪數者,選用:銀花20g,連翹20g,丹參15g,紅花6g,當歸、秦艽、防風各10g。每日1劑,水煎服。
②活血通絡,兼滋陰清熱:有肢體酸痛,關節痛,低熱,午後潮熱,自汗,口渴,咽乾,煩躁,頭暈,舌質紅,苔薄黃,脈微細或無脈者,選用養陰活血湯加減:生地、元參、石斛,赤芍各309,雞血藤25g,當歸、青蒿、丹皮各12g,牛膝18g,川芎、黃芩各10g,甘草6g。每日1劑,水煎服。
③活血通絡,兼溫陽散寒:有手足發冷,神疲乏力,畏寒,面浮腫,頭暈,氣短,膝腰酸軟,勞動後其症加重,舌質淡,苔薄白,脈沉細或微或伏脈者,選用陽和湯加減:肉桂、炒白芥子、川芎各9g,熟地25g,鹿角膠、雞血藤各20g,麻黃6g,當歸15g,姜炭5g。每日1劑,水煎服。
預防與護理
(1)保持情志舒暢,勞逸適度。
(2)避免外邪侵襲,預護感冒。
(3)本病患者應注意保護患肢,避免外傷、燙傷等。
