疾病概述
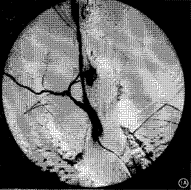 大動脈炎
大動脈炎本病多發於年輕女性,男女之比是1:8,發病年齡多為20-30歲。30歲以前發病約占90%,40歲以後較少發病,國外資料患病率2.6/百萬。
病因病機
 大動脈炎
大動脈炎(1)感染:可能致病菌有結核桿菌、鏈球菌、鉤端螺鏇體,以及梅毒螺鏇體和風濕等。感染引起血管壁的變態反應或引發自身免疫反應。有報導本病患者可同時有肺部或肺外結核病灶,特別是動脈周圍及主動脈旁有結核病灶,48%的患者有結核病史,86%患者結核菌素試驗陽性。在病理上有類似結核損害的朗格漢斯細胞肉芽腫。
(2)自身免疫反應:在本病的早期和活動期,常有四肢關節、肌肉痛,低熱等類似風濕病的表現,血沉增快(病情穩定血沉恢復正常),血液中的丙種球蛋白值和抗主動脈抗體效價增高,抗鏈“O”滴度升高,套用腎上腺皮質激素治療有效。因此大多數學者認為本病是一種自身免疫性疾病。
(3)雌性激素:本病多發於青年女性,因為青年女性正處於分泌各類激素的高峰期,有實驗證明,該病病人月經周期中雌激素分泌的雙峰模式消失,卵泡期雌激素總量明顯高於正常女性,而雌激素能明顯降低動脈壁糖原分解的活動力,使動脈壁受損。這可能與雌激素引起動脈平滑肌萎縮有關,導致血管炎症反應,使受累血管出現內膜的成纖維組織增厚,中膜增厚或變薄,纖維變性,纖維組織和彈性纖維斷裂、重疊或消失。也有認為雌激素引起動脈中膜某些酶活性的降低,是動脈壁炎症性改變的機制。
(4)遺傳因素:日本研究資料表明,自1970年以來,共發現10對近親如姐妹、母女等患有此病,且研究表明本病與HLA系統中BW40、BE52位點、HLA-D有密切關係,屬顯性遺傳。因此,認為多發性大動脈炎有先天遺傳因素。
病理改變
 大動脈炎
大動脈炎大動脈炎是指主動脈及其大分支的炎症。主動脈炎包括梅毒性主動脈炎、高安動脈炎、風濕性主動脈炎及類風濕性主動脈炎,其原因有所不同,但其病理變化,無論肉眼觀或組織學變化,均非特異性,且都頗為相似,因此不能簡單地從肉眼變化及組織學來確定病因。
(一)梅毒性主動脈炎
梅毒是由梅毒螺鏇體引起的一種性病。梅毒性主動脈炎見於第三期梅毒,往往在原發感染後十餘年才出現。病變特點是主動脈滋養血管周圍有淋巴細胞、漿細胞和單核細胞浸潤。中膜有粟粒狀樹膠樣腫形成,並可見灶狀壞死及彈力板破壞。晚期形成多數小瘢痕。內膜則見高度纖維化。肉眼觀,主動脈內膜表面呈典型的樹皮樣外觀。
(二)高安動脈炎
高安動脈炎(Takayasu’sarteritis)亦稱特發性主動脈炎(idiopathicaortitis)、無脈症(pulselessdisease),多見於東方國家,但世界各地均有發生。在中國,以東北,特別是黑龍江省較為常見。本病多見於青年人,女性多於男性,臨床上,依受累血管部位而表現相應症狀,並有關節炎、發熱、貧血、血沉加速和體重減輕等。
疾病分型
 大動脈炎
大動脈炎2、根據病變部位可分為四型:
根據病變部位可分為四種類型:頭臂動脈型(主動脈弓綜合徵);主、腎動脈型(胸、腹主動脈型);混合型(廣泛型);肺動脈型。
(1)頭臂動脈型(主動脈弓綜合徵):病變主要累及主動脈及其分支。由於頸動脈或椎動脈狹窄或閉塞而引起不同程度的腦缺血,可有頭昏,眩暈,頭痛,視力障礙,當起立行走時視物模糊或視力喪失,也可羞明,復視,黑點,白內障。嚴重者引起抽搐、失語、偏癱或昏迷。由於頭面部缺血可致鼻中隔穿孔,上頜或耳殼潰瘍,牙齒脫落,咀嚼無力和面部萎縮,單側或雙側動脈搏動減弱或消失。上肢血壓明顯降低或測不出而下肢血壓正常或增高。於狹窄的相應部位可聽到血管雜音,尤以頸部或鎖骨上及胸鎖乳頭肌外三角區血管雜音最響伴有震顫。眼底檢查可見患側視乳頭蒼白,視網膜動靜脈擴張,相互吻合,環繞於視乳頭周圍呈花環狀,稱高安眼底,本型因為有豐富的側動循環建立,肢端很少發生壞疽。此型約占23%-33.3%。
(2)主、腎動脈型(胸、腹主動脈型):由於缺血,下肢出現無力,酸痛、皮膚發涼和間歇性跛行等症狀,特別是髂動脈受累時症狀最明顯。腎動脈受累出現高血壓,可有頭痛、頭暈、心悸。合併肺動脈狹窄者,則出現心悸、氣短,少數患者發生心絞痛或心肌梗死。高血壓為本型的一項重要臨床表現,尤以舒張壓升高明顯,主要是腎動脈狹窄引起的腎血管性高血壓;此外胸降主動脈嚴重狹窄,使心排出血液大部分流向上肢而可引起的節段性高血壓;主動脈瓣關閉不全所致的收縮期高血壓等。
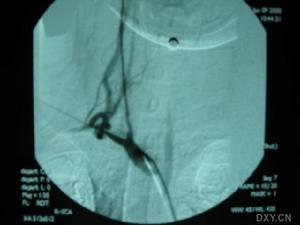
 大動脈炎--造影
大動脈炎--造影(3)混合型(廣泛型):比較多見。具有上述二型改變的特點,病變廣泛,部位多發,病情一般較重。本型一般先有一型的症狀,隨著病情發展逐漸演變為混合型,約占31.6%-41.5%。
(4)肺動脈型:本病合併肺動脈受累並不少見,約占50%,上述三種類型均可合併肺動脈受累,而在各類型中伴有或不伴有肺動脈受累之間無明顯差別,單純肺動脈受累者罕見。本型可出現肺動脈高壓綜合徵,大多為一種晚期併發症,約占1/4,多為輕度或中度,重度則少見。臨床上出現心悸、氣短較多。重者心功能衰竭,肺動脈瓣區可聞及收縮期雜音和肺動脈瓣第二音亢進。
臨床表現
(1)全身症狀:在局部症狀或體徵出現前數周,少數患者可有全身不適、易疲勞、發熱、食欲不振、噁心、出汗、體重下降、肌痛、關節炎和結節紅斑等症狀,可急性發作,也可隱匿起病。當局部症狀或體徵出現後,全身症狀可逐漸減輕或消失,部分患者則無上述症狀。
(2)局部症狀體徵:按受累血管不同,有不同器官缺血的症狀與體徵,如頭痛、頭暈、暈厥、卒中、視力減退、四肢間歇性活動疲勞,肱動脈或股動脈搏動減弱或消失,頸部、鎖骨上下區、上腹部、腎區出現血管雜音,兩上肢收縮壓差大於10mmHg。
鑑別診斷
 大動脈炎--診斷
大動脈炎--診斷(1)血常規:輕度仙血、白細胞增多。
(2)血沉增快。
(3)C反應蛋白陽性。
(4)血清γ球蛋白增高。
(5)血清抗主動脈抗體測定:抗體病度≥:32。
2、特殊檢查
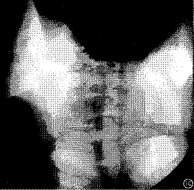
(1)X線檢查:胸部X線檢查可見左心室增大,若侵犯胸主動脈,可見主動脈弓凸出、擴張,甚至瘤樣擴大,或者降主動脈變細內收及搏動減弱等改變。
(2)血管造影:可見主動脈及其分支受累部位血管邊緣不規則,伴狹窄和狹窄後擴張,動脈瘤形成,甚至閉塞。
(3)都卜勒血流圖:可探查主動脈及其主要分支狹窄或閉塞情況(如頸動脈、鎖骨下動脈、腎動脈等)。
(3)先天性主動脈縮窄多見於男性,血管雜音位置較高,限於心前區及背部,全身無炎症活動表現,胸主動脈見特定部位(嬰兒在主動脈峽部,成人型位於動脈導管相接處)狹窄。
(4)動脈粥樣硬化常在50歲後發病,伴動脈硬化的其他臨床表現,數字及血管造影有助於鑑別。
(5)腎動脈纖維肌結構不良多見於女性,腎動脈造影顯示其遠端2/3及分支狹窄,無大動脈炎的表現。
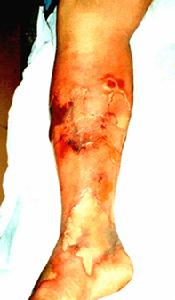
(6)血栓閉塞性脈管炎(Buerger病)好發於吸菸史的年輕男性,為周圍慢性血管閉塞性炎症。主要累及四肢中小動脈和靜脈,下肢較常見。表現為肢體缺血、劇痛、間歇性跛行,足背動脈搏動減弱或消失,遊走性表淺動脈炎,重症可有肢端潰瘍或壞死等,與大動脈炎鑑別一般並不困難。
(7)結節性多動脈炎主要累及內臟中小動脈。與大動脈炎表現不同。(8)胸廓出口綜合徵可有橈動脈搏動減弱,隨頭頸及上肢活動其搏動有變化,並常可有上肢靜脈血流滯留現象及臂叢神經受壓引起的神經病,頸部X線相示頸肋骨畸型。
診斷標準
1990年美國風濕病協會分類標準:
(1)發病年齡40歲以下。
(2) 間歇跛行。
(3) 臂動脈搏動減弱。
(4) 兩上肢收縮壓差大於2.67kPa(20mmHg)。
(5)鎖骨下動脈瑟主動脈連線區有血管雜音。
(6)動脈造影異常。
凡6項中有3項符合者可診斷本病。
治療方案
 大動脈炎--治療
大動脈炎--治療1、糖皮質激素:激素對本病活動仍是主要的治療藥物,及時用藥可有效改善症狀,緩解病情。一般口服潑尼松每日1mg/kg,早晨頓服或分次服用,維持3~4周后逐漸減量,每10-15天減總量的5%-10%,通常以血沉和C-反應蛋白下降趨於正常為減量的指標,劑量減至每日5-10mg時,應長期維持一段時間。如用常規劑量潑尼松無效,可改用其他劑型,危重者可大劑量甲基強的松龍靜脈衝擊治療。但要注意激素引起的庫欣綜合徵、易感染、繼發高血壓、糖尿病、精神症狀和胃腸道出血等不良反應,長期使用要防止骨質疏鬆。
2、免疫抑制劑:免疫抑制劑與糖皮質激素合用,能增強療效。最常用的免疫抑制劑為環磷醯胺、硫唑嘌呤和甲氨蝶呤等。危重患者環磷醯胺和硫唑嘌呤每日2~3mg/kg,環磷醯胺可衝擊治療,每3~4周0.5~1.0g/m2體表面積。每周甲氨蝶呤5~25mg,靜脈或肌注或口服。新一代的免疫抑制劑,如環孢黴素A、霉酚酸脂、來氟米特等療效有待證實。在免疫抑制劑使用過程中應注意查血、尿常規和肝腎功能,以防止不良反應出現(參照其他有關章節)。
3、擴血管抗凝改善血循環:使用擴血管、抗凝藥物治療,能部分改善因血管狹窄較明顯所致的一些臨床症狀,如地巴唑20mg,每日3次;妥拉唑林25~50mg、阿司匹林75~100mg,每日1次,雙嘧達莫(潘生丁)25mg,每日3次等。對高血壓患者應積極控制血壓。
4、經皮腔內血管成形術:為大動脈炎的治療開闢了一條新的途徑,目前已套用治療腎動脈狹窄及腹主動脈、鎖骨下動脈狹窄等,獲得較好的療效。
 大動脈炎--外科手術治療
大動脈炎--外科手術治療手術目的主要是解決腎血管性高血壓及腦缺血。
(1)單側或雙側頸動脈狹窄引起的腦部嚴重缺血或視力明顯障礙者,可行主動脈及頸動脈人工血管重建術、內膜血栓摘除術或頸部交感神經切除術。
(2)胸或腹主動脈嚴重狹窄者,可行人工血管重建術。
(3)單側或雙側腎動脈狹窄者,可行腎臟自身移植術或血管重建術,患側腎臟明顯萎縮者可行腎切除術。
(4)頸動脈竇反射亢進引起反覆暈厥發作者,可行頸動脈體摘除術及頸動脈竇神經切除術。
(5)冠狀動脈狹窄可行冠狀動脈搭橋術或支架置入術。
預後
本病為慢性進行性血管病變,受累後的動脈由於側支循環形成豐富,故大多數患者預後好,可參加輕工作。預後主要取決於高血壓的程度及腦供血情況,糖皮質激素聯合免疫抑制劑積極治療可改善預後。其併發症有腦出血、腦血栓、心力衰竭、腎功能衰竭、心肌梗死,主動脈瓣關閉不全、失明等。死因主要為腦出血、腎功能衰竭。