流行病學
我國1986~1990年大規模人群調查顯示,腦卒中發病率為109.7/10萬~217/10萬,患病率為719/10萬~745.6/10萬,死亡率為116/10萬~141.8/10萬。男性發病率高於女性,男∶女為1.3∶1~1.7∶1。
病因
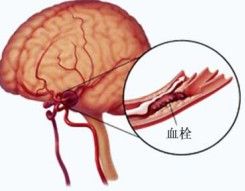
 腦血栓
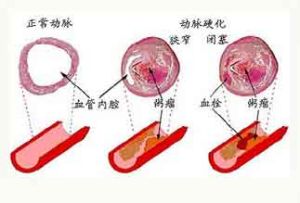
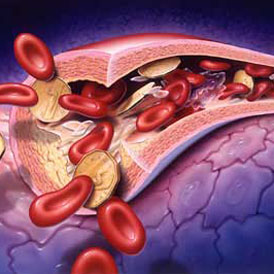
腦血栓1.動脈粥樣硬化是本病基本病因,導致動脈粥樣硬化性腦梗死,常伴高血壓病,與動脈粥樣硬化互為因果,糖尿病和高脂血症也可加速動脈粥樣硬化的進程。
2.紅細胞增多症、血小板增多症、血栓栓塞性血小板減少性紫癜、瀰漫性血管內凝血、鐮狀細胞貧血等血液系統疾病引起者少見;腦澱粉樣血管病、Moyamoya病、肌纖維發育不良和顱內外(頸動脈、顱內動脈和椎動脈)夾層動脈瘤等罕見。
3.某些腦梗死病例雖經影像學檢查證實,但很難找到確切病因,可能的病因包括腦血管痙攣、來源不明的微栓子、抗磷脂抗體綜合徵蛋白C和蛋白S異常、抗凝血酶Ⅲ缺乏、纖溶酶原激活物不全釋放伴發高凝狀態等。
臨床類型
1.依據症狀體徵演進過程分
(1)完全性卒中發生缺血性卒中後神經功能缺失症狀體徵較嚴重,進展較迅速,常於數小時內(<6h)達到高峰。
(2)進展性卒中缺血性卒中發病後神經功能缺失症狀較輕微,但呈漸進性加重,直至出現較嚴重的神經功能缺損。文獻報導其發生率為16%~43%。有的患者家屬不了解腦梗死的這種特點,還誤以為是藥物導致病情加重。
2.依據臨床表現特別是神經影像學檢查證據分
(1)大面積腦梗死通常是頸內動脈主幹、大腦中動脈主幹或皮質支完全性卒中,表現病灶對側完全性偏癱偏身感覺障礙及向病灶對側凝視麻痹。椎-基底動脈主幹梗死可見意識障礙、四肢癱和多數腦神經麻痹等呈進行性加重,出現明顯的腦水腫和顱內壓增高徵象,甚至發生腦疝,病情危重,有可能危及生命。
(2)分水嶺腦梗死(CWSI)是相鄰血管供血區分界處或分水嶺區局部缺血,也稱邊緣帶腦梗死。多因血流動力學障礙所致,典型發生於頸內動脈嚴重狹窄或閉塞伴全身血壓降低時,亦可源於心源性或動脈源性栓塞。
(3)出血性腦梗死是腦梗死灶的動脈壞死使血液漏出或繼發出血,常見於大面積腦梗死後。
(4)多發性腦梗死是兩個或兩個以上不同供血系統腦血管同時閉塞引起的腦梗死。
臨床表現
腦血栓形成多在安靜或睡眠中發病,部分病例有短暫性腦缺血發作(TIA)前驅症狀如肢體麻木無力等,突然出現偏側上下肢麻木無力、口眼歪斜、言語不清等症狀。
檢查
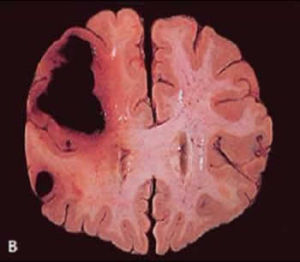 腦血栓
腦血栓1.實驗室檢查
(1)腰椎穿刺檢查腦脊液:腦脊液是流通於大腦和脊髓表面的一種清亮液體。只是在不能做CT檢查臨床又難以區別腦梗死與腦出血時進行,通常腦壓及腦脊液常規正常。
(2)生化檢查主要是查找腦血管病危險因素,如脂代謝紊亂、高血糖、高同型半胱氨酸血症等。
2.輔助檢查
(1)神經影像學檢查
①頭部CT多數病例發病24h後頭部CT逐漸顯示低密度梗死灶。發病後2~15天可見均勻片狀或楔形的明顯低密度灶,大面積腦梗死伴腦水腫和占位效應出血性梗死呈混雜密度。但有時CT不能顯示腦幹、小腦較小梗死灶。
②頭部MRIMRI可清晰顯示早期缺血性梗死腦幹及小腦梗死靜脈竇血栓形成等。梗死後數小時即出現T1低信號T2高信號病灶,出血性梗死顯示其中混雜T1高信號。功能性MRI彌散加權成像(DWI)可早期診斷缺血性卒中,發病2h內即顯示缺血病變為早期治療提供重要信息。
③腦血管造影(DSA)可發現血管狹窄及閉塞部位,顯示動脈炎、煙霧病(也稱Moyamoya病)、動脈瘤和動靜脈畸形等。
(2)經顱都卜勒(TCD)可發現頸動脈及頸內動脈狹窄、動脈粥樣硬化斑或血栓形成。超聲心動圖檢查可發現心臟附壁血栓、心房黏液瘤和二尖瓣脫垂。
(3)頸動脈及鎖骨下動脈彩超可發現局部的斑塊及狹窄。強回聲及等回聲斑塊為不穩定斑塊,低回聲及混合回聲斑塊為不穩定斑塊。不穩定斑塊容易導致腦梗死。斑塊的性質比斑塊的大小及管腔狹窄程度更重要。斑塊的厚度比斑塊的長度更重要。斑塊越厚對血流的影響越大。
診斷
 腦血栓
腦血栓1.診斷依據
中年以上有高血壓及動脈硬化病史或者家族史,突然發病,一至數天內出現腦局灶性損害的症狀體徵,並可歸因於某顱內動脈閉塞綜合徵,臨床應考慮急性血栓性腦梗死可能。
2.CT或MRI檢查
發現梗死灶可以確診。有明顯感染或炎症性疾病史的年輕患者需考慮動脈炎的可能。
鑑別診斷
腦出血或蛛網膜下腔出血:腦梗死有時頗似小量腦出血的臨床表現,但活動中起病、病情進展快、高血壓史、頭痛等常提示腦出血或蛛網膜下腔出血,CT檢查一般可以區分。當有時小量的蛛網膜下腔出血CT也無明顯異常,需要進行腰椎穿刺檢查進行鑑別。
併發症
1.肺部感染
是主要併發症之一,重症臥床患者常合併肺部感染。
2.上消化道出血
是腦血管病的嚴重併發症之一,即應激性潰瘍。發生機制為下視丘和腦幹病變所致現在認為與視丘下前部後部灰白結節及延髓內迷走神經核有關。自主神經中樞在視丘下部,但其高級中樞在額葉眶面海馬回及邊緣系統,消化道出血的機制與腦梗死累及上述部位有關。
3.壓瘡
即皮膚壓迫性潰瘍,主要是軀體長期不變動體位,而致局部皮膚及組織受到壓迫時間過長而發生缺血、壞死的一系列表現。腦血管病患者,由於高齡患者較多,肢體癱瘓長期臥床,活動不便,容易對於骨隆起等部位壓迫使局部組織缺血壞死潰爛而形成壓瘡。
4.情緒異常
包括抑鬱狀態和焦慮狀態。
治療
 老年人需防腦血栓
老年人需防腦血栓1.藥物治療
急性期藥物治療原則。
(1)超早期治療首先使公眾提高腦卒中的急症和急救意識了解超早期治療的重要性和必要性。發病後立即就診,若無禁忌證,力爭在3~6小時治療時間窗內溶栓治療,並降低腦代謝控制腦水腫及保護腦細胞,挽救缺血半暗帶;
(2)個體化治療根據病人年齡、缺血性卒中類型、病情程度和基礎疾病等採取最適當的治療;
(3)防治併發症如感染、腦心綜合徵、下丘腦損傷、卒中後焦慮或抑鬱症、抗利尿激素分泌異常綜合徵和多器官衰竭等;
(4)整體化治療採取支持療法對症治療和早期康復治療;對卒中危險因素如高血壓糖尿病和心臟病等及時採取預防性干預減少復發率和降低病殘率。
2.外科治療
幕上大面積腦梗死有嚴重腦水腫占位效應和腦疝形成徵象者,可行開顱減壓術;小腦梗死使腦幹受壓導致病情惡化的病人,通過抽吸梗死小腦組織和後顱窩減壓術,可以挽救生命。
3.康復治療
應早期進行,並遵循個體化原則制定短期和長期治療計畫,分階段、因地制宜地選擇治療方法。對病人進行針對性體能和技能訓練,降低致殘率,增進神經功能恢復,提高生活質量,重返社會。
預後
腦血栓形成比腦出血的病死率低而致殘率高。隨年齡增長病死率明顯上升,平均病死率為25%左右,常見死因是腦疝、多臟器衰竭、繼發感染及心肺功能不全倖存者中病殘率亦較高,大約20%的倖存者在1~2年內再次復發。所以一旦得了腦血栓,一定要終生服藥預防復發,並且一定要在專業醫生的指導下服用藥物。
預防
 腦血栓
腦血栓腦血栓多發生於50歲以上的中老年人,多伴有高血壓、高血脂、高血糖、肥胖等疾病。
1.注意控制血壓
將血壓控制在一定的水平上,但也注意不要將血壓降得過低。因為低血壓可引起腦供血不足,易導致腦血管栓塞。
2.積極治療基礎疾病
對於已有高血脂、糖尿病、短暫性腦缺血發作以及有冠心病病史者,應長期預防治療。
3.平時儘量不吸菸、不大量飲酒
4.定期檢查
最好每半年檢查1次膽固醇和血脂和頸動脈超聲。
5.健康飲食
如肥胖者應限制主食的攝入量,控制體重;少吃或不吃動物脂肪和動物內臟,如肥肉、肥腸、肚,因這些食品含有很高的膽固醇及飽和的脂肪酸,容易加重動脈硬化;適當吃優質蛋白質,如牛奶、鴨、魚類、蛋類(少吃蛋黃)、豆製品,少吃豬、牛、羊肉,且以瘦肉為好;多吃富含維生素的食品,如富含維生素C的新鮮水果、西紅柿、山楂等;富含維生素B6的豆製品、乳類、蛋類;富含維生素E的綠葉蔬菜、豆類等;飲食應以清淡為主,避免過鹹,最好不吃鹹菜。因為吃得過鹹,容易引起高血壓。
6.其他
避免勞累熬夜生氣,保持大便通暢。勞累上火容易導致便秘,可進食苦瓜等食物,也可間斷服用中成藥。