病理概述
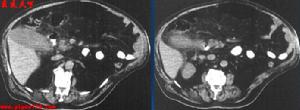 急性膽囊炎
急性膽囊炎急性膽囊炎起病多與飽食、吃油膩食物、勞累及精神因素等有關,常突然發病,一開始就出現右上腹絞痛、呈陣發性加劇,並向右肩或胸背部放射,伴有噁心及嘔吐。在發病早期可以沒有發冷及發熱,當膽囊有化膿感染時,則可出現寒戰及發熱。有些病人還可以出現雙眼鞏膜黃染。當炎症波及膽囊周圍時,病情日益嚴重,腹痛加重,範圍也比原來擴大。這時右上腹部不能觸碰,稍加用力按壓更感疼痛難忍。
有時深呼吸、翻身或咳嗽等動作可使疼痛加重,以致病人屈身靜臥,不敢活動。約1/3-1/2的病人可在右上腹摸到一個稍微隆起,像雞蛋大小的腫大膽囊,觸壓時疼痛加重。大部分病人積極有效治療後,上述症狀能逐漸緩解但也有少部分病人,尤其有動脈硬化的老年病人,可發生膽囊壞疽和穿孔。此時,病人腹痛劇烈,病情發展較快,出現脫水,休克及腹膜炎等症狀,嚴重時可危及生命。
簡介
西醫學名: 急性膽囊炎英文名稱:acutecholecystitis所屬科室: 外科-肝臟外科
發病部位: 膽囊
主要症狀: 疼痛
主要病因: 感染
多發群體: 所有人
傳染性: 無傳染性
是否進入醫保: 是
定義:急性膽囊炎是由於膽囊管阻塞和細菌侵襲而引起的膽囊炎症;其典型臨床特徵為右上腹陣發性絞痛,伴有明顯的觸痛和腹肌強直。約95%的病人合併有膽囊結石,稱為結石性膽囊炎;5%的病人未合併膽囊結石,稱為非結石性膽囊炎。
病理病因
 單純性膽囊炎
單純性膽囊炎(2)急性化膿性膽囊炎:膽囊黏膜高度水腫,細菌感染及膽囊積膿淤血。
(3)壞疽性膽囊炎:除了急性炎症外,主要由於膽囊的循環障礙引起出血及膽囊組織壞死。
(4)膽囊穿孔:由於膽囊壞死,囊壁穿孔,常見穿孔在膽囊底部血管分開較少的部位,穿孔後的膿性膽汁污染整個膽道而引起膽汁性腹膜炎及肝內、外膽道炎等。
急性結石性膽囊炎的起病是由於結石阻塞膽囊管,造成膽囊內膽汁滯留,繼發細菌感染而引起急性炎症。如僅在膽囊黏膜層產生炎症、充血和水腫,稱為急性單純性膽囊炎。如炎症波及到膽囊全層,膽囊內充滿膿液,漿膜面亦有膿性纖維素性滲出,則稱為急性化膿性膽囊炎。膽囊因積膿極度膨脹,引起膽囊壁缺血和壞疽,即為急性壞疽性膽囊炎。壞死的膽囊壁可發生穿孔,導致膽法性腹膜炎。膽囊穿孔部位多發生於膽囊底部或結石嵌頓的膽囊壺腹部或者頸部。如膽囊穿孔至鄰近臟器中,如十二指腸、結腸和胃等,可造成膽內瘺。此時膽囊內的急性炎症可經內瘺口得到引流,炎症可很快消失,症狀得到緩解。如膽囊內膿液排入膽總管可引起急性膽管炎,少數人還可發生急性胰腺炎。致病菌多數為大腸桿菌、克雷白菌和糞鏈球菌,厭氧菌占10-15,但有
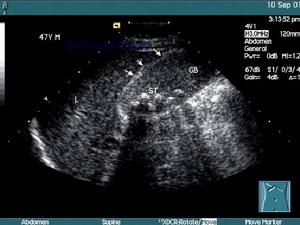 急性膽囊炎
急性膽囊炎時可高達45。
1.結石在膽囊管嵌頓引起梗阻、膽囊內膽汁滯積,濃縮的膽鹽損害膽囊黏膜引起炎症。
2.細菌感染,常見的致病菌為大腸桿菌,產氣桿菌,綠膿桿菌等,大多從膽道逆行而來。
3.化學刺激:如胰液經“共同通路”返流入膽道內引起胰梅性膽囊炎。近年來,隨著國人的飲食習慣的改變,城市人的膽囊結石發病率明顯升高,故急性膽囊炎以城市居民為多,成年人發病率高,尤其是肥胖女性,據統計女:男為2:1。本病急性症狀反覆發作可轉為慢性膽囊炎。目前本病外科治療治癒率高。病情輕的單純性膽囊炎可選用藥物治療;對於化膿性或壞疽性膽囊炎應及時手術治療,避免併發症發生。
病態症狀
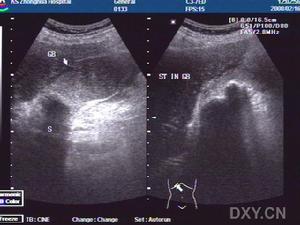 急性膽囊炎--B超
急性膽囊炎--B超當醫生檢查病人的腹部時,可以發現右上腹部有壓痛,並有腹肌緊張,大約在1/3的病人中還能摸到腫大的膽囊。化驗病人的血液,會發現多數人血中的白細胞計數及中性白細胞增多。B超檢查可發現膽囊腫大、囊壁增厚,並可見結石堵在膽囊的頸部。
根據以上的症狀、體格檢查和各種輔助檢查,醫生一般能及時作出急性膽囊炎的診斷。
約85的急性膽囊炎病人在發病初期有中上腹和右上腹陣發性絞痛,並有右肩胛下區的放射痛。常伴噁心和嘔吐。發熱一般在38-39%℃,無寒戰。10-15病人可有輕度黃疸。體格檢查見右上腹有壓痛和肌緊張。墨菲(Murphy)征陽性。在約40病人的中、右上腹可摸及腫大和觸痛的膽囊。白細胞計數常有輕度增高,一般在10,000~15,000/mm3。如病變發展為膽囊壞疽、穿孔,並導致膽汁性腹膜炎時,全身感染症狀可明顯加重,並可出現寒戰高熱,脈搏增快和白細胞計數明顯增加(一般超過20,000/mm3)。此時,局部體徵有右上腹壓痛和肌緊張的範圍擴大,程度加重。一般的急性膽囊炎較少影響肝功能,或僅有輕度肝功能損害的表現,如血清膽紅素和谷丙轉氨酶值略有升高等。非結石性膽囊炎的臨床表現和結石性膽囊炎相似,但常不典型。
診斷要點
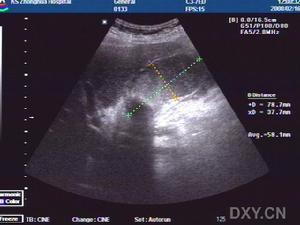 急性膽囊炎
急性膽囊炎1.有典型的陣發性腹絞痛發作及右上腹壓痛、肌緊張徵象。
2.血白細胞總數劇增,中性粒細胞比例增高。
3.B型超聲檢查,膽囊增大,囊壁增厚,可能可看到結石的影像。
急性膽囊炎是一種臨床常見病,多發生於有結石的膽囊,也可繼發於膽管結石和膽道蛔蟲等疾病。多由化學性刺激和細菌感染等因素引發此病。
診斷依據
1.白細胞總數>10×10的9次方/L核左移。
2.腹部X線攝片膽囊區可見陽性結石。
3.B超檢查示膽囊增大,壁厚>3.5mm,內有強光團伴聲影。
4.靜脈膽道造影膽囊不顯影。
5.CT或MR顯示膽囊結石。
治療措施
(1)臥床休息、禁食:嚴重嘔吐者可行胃腸減壓。應靜脈補充營養,維持水、電解質平衡,供給足夠的葡萄糖和維生素以保護肝臟。
(2)中醫療法:膽囊炎,屬中醫“膽脹”、“脅痛”、“腹痛”、“黃疸”等範疇,因濕、熱、瘀結肝膽,風寒濕熱,肝膽臟腑功能失調,飲食勞倦,情志鬱結所致病。
蒲草清膽方,依據“整體分析,辯證施治”原則,一方面清熱解表、清利肝膽、和衛散邪、疏通腠理,另一方面疏肝膽之氣、調氣和血、調理氣機,祛除風、濕、熱邪,消除炎症,恢復膽囊的儲存、運化功能。
(3)苗嶺膽炎方治療:苗嶺膽炎方能強效溶解結石,消炎滅菌,消除膽囊炎的兩大病因,迅速消除右上腹絞痛的症狀,又能修復膽囊壁及壁上受損血管,使膽汁順利排出,血液流行順暢,標本兼治膽囊炎,防止其復發。
(4)解痙、鎮痛:可使用阿托品、硝酸甘油、度冷丁、美散痛等,以維持正常心血管功能和保護腎臟等功能。
(5)抗菌治療:抗生素使用是為了預防菌血症和化膿性併發症,通常選用氨苄青黴素、氯林可黴素和氨基糖甙類聯合套用,或選用第二代頭孢黴素治療,抗生素的更換應根據血培養及藥敏試驗結果而定。
在進行上述治療的同時,應做好外科手術的準備,在藥物治療不能控制病情發展時,應及時改用手術療法切除膽囊。
治療方案
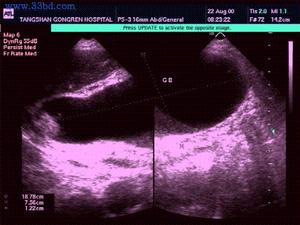 急性膽囊炎--超音波
急性膽囊炎--超音波妊娠合併急性膽囊炎,絕大多數合併膽石病,主張非手術療法。多數經非手術治療有效。非手術治療包括:
(1)飲食控制:應禁食,必要時胃腸減壓,緩解期給予低脂肪、低膽固醇飲食。(2)苗嶺膽炎方治療:苗嶺膽炎方是由蜜香、茹草、一串錢、余蓉等苗嶺天然野生藥材精細研製而成,專門針對膽囊炎的病理特徵配伍,有理氣止痛、疏肝利膽、溫中止嘔的功效,可標本兼治膽囊炎。苗嶺膽炎方能強效溶解結石,消炎滅菌,消除膽囊炎的兩大病因,迅速消除右上腹絞痛的症狀,又能修復膽囊壁及壁上受損血管,使膽汁順利排出,血液流行順暢,標本兼治膽囊炎,防止其復發。
(2)支持療法:糾正水、電解質紊亂和酸鹼失衡。
(3)抗感染:需選用對胎兒無害的廣譜抗生素,如氨苄西林以及頭孢唑林鈉、頭孢噻肟鈉等。
(4)對症治療:發生膽絞痛時給予解痙鎮痛藥,如阿托品、哌替啶肌注。緩解期給予利膽藥物,如苯丙醇、非布丙醇等。
2手術治療:目前對於手術時機的選擇還存在著爭論,一般認為應採用早期手術。早期手術不等於急診手術,而是病人在入院後經過一段時期的非手術治療和術前準備,並同時套用B超和同位素檢查進一步確定診斷後,在發病時間不超過72小時的前提下進行手術。早期手術並不增加手術的死亡率和併發症率。對非手術治療有效的病人可採用延期手術(或稱晚期手術),一般在6個星期之後進行。
手術方法有兩種,一種為膽囊切除術,在急性期膽囊周圍組織水腫,解剖關係常不清楚,操作必須細心,此免誤傷膽管和鄰近重要組織。有條件時,套用術中膽管造影以發現膽管結石和可能存在的膽管畸形。另一種手術為膽囊造口術,主要套用於一些老年病人,一般情況較差或伴有嚴重的心肺疾病,估計不能耐受膽囊切除手術者,有時在急性期膽囊周圍解剖不清而致手術操作困難者,也可先作膽囊造口術。膽囊造口手術可在局麻下進行,其目的是採用簡單的方法引流膽囊炎症,使病人渡過危險期,待其情況穩定後,一般於膽囊造口術後3個月,再作膽囊切除以根治病灶。對膽囊炎併發急性膽管炎者,除作膽囊切除術外,還須同時作膽總管切開探查和T管引流。
治療方法
 急性膽囊炎--治療
急性膽囊炎--治療對於急性非結石性膽囊炎病人,由於病情發展較快,一般不採用非手術療法,宜在作好術前準備後及時進行手術治療。關於急性膽囊炎套用抗生素的問題,由於膽囊管已阻塞,抗生素不能隨膽汁進入膽囊,對膽囊內的感染不能起到預期的控制作用,膽囊炎症的屜和併發症的發生與否,並不受抗生系套用的影響。但是抗生素的套用可在血中達到一定的藥物治療濃度,可減少膽囊炎所造成的全身性感染,以及能有效地減少手術後感染性併發症的發生。對發熱和白細胞計數較高者,特別是對一些老年人,或伴有糖尿病和長期套用免疫抑制劑等有高度感染易感性的病人,全身抗生素的套用仍非常必要。一般套用於廣譜抗生素,如慶大黴素、氯黴素、先鋒黴素或氨苄青黴素等,並常聯合套用。
中醫療法
膽囊炎,屬中醫“膽脹”、“脅痛”、“腹痛”、“黃疸”等範疇,因濕、熱、瘀結肝膽,風寒濕熱,肝膽臟腑功能失調,飲食勞倦,情志鬱結所致病。風氣通於肝,人體感受風邪,風為百病之長,寒溫失調,氣機不暢,陽氣阻遏,樞機不利,導致邪熱內蘊肝膽,阻遇脾胃,影響脾胃升降功能失調。論證方劑——蒲草清膽方 [方名]蒲草清膽方
[成分]敗醬草、蒲公英、三顆針等。
[辨證]肝膽氣滯,濕熱蘊結。
[治法]清熱解毒,涼血止痛,消癰散結,利膽消炎。
[用法] 水煎內服
針灸療法
急性膽囊炎的針灸治療,始見於50年代末。60年代初,已有人就針刺治療膽囊炎的機製作了初步探討[3]。但有關資料還不太多。近三十年來,在方法上有較大發展,電針、穴位注射、耳針、光針、腕踝針等法競相套用,使治療效果有所提高。從目前情況看,針灸及其各種變革之法對急性單純性膽囊炎療效確切,如屬急性化膿型、急性壞疽型膽囊炎或伴中毒性休克的膽囊感染則宜採用中西醫綜合治療,甚或手術處理。 體針
體針1.取穴
主穴:膽俞、陽陵泉、中脘、足三里。
配穴:絞痛加郄門、期門,黃疸加至陽,發熱加曲池,嘔吐加內關。
2.治法
每次從主穴中選取2-3穴,據症狀加配穴。除期門不宜深刺,膽俞穴斜刺向脊柱外,余穴均宜直刺、深刺。在引發出強烈得氣感應的基礎上,施以瀉法,持續運針3分鐘-5分鐘,留針30分鐘-45分鐘,每隔5分鐘運針l分鐘-2分鐘。每日可針刺2次。
3.療效
體針治療急性單純性膽囊炎的效果,有效率在80%-90%左右。
(二)電針
1.取穴
主穴:膽俞(右)、膽囊穴、中脘。
配穴:日月、期門、梁門、太沖。
膽囊穴位置:陽陵泉下1寸-2寸,壓痛明顯處。
2.治法
以主穴為主。效不佳時,酌加配穴。尋準穴位後。進針深刺,出現強烈針感後即接通電針儀,膽俞、中脘接陰極,膽囊穴接陽極。採用可調波,強度由弱漸強,以能耐受為度。每次30分鐘,每日1-3次。
3.療效
據觀察,電針後數天內症狀可明顯改善,體溫恢復正常,腹部壓病逐步消失,有效率在90%左右。
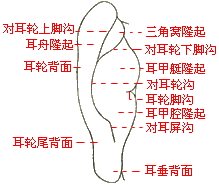 耳針
耳針1.取穴
主穴:分兩組。(1)肝、胰膽、腹、耳迷根;(2)肩、神門、交感。
配穴:三焦、十二指腸。
2.治法
急性發作時取主穴第一組針刺,如效不明顯,加配穴。採取病人能忍受的強刺激,持續捻轉,或用電針。留針30分鐘-60分鐘,直至症狀有所緩解。取針後,再選第二組穴行壓丸法。壓丸法治法將直徑約1mm-1.5mm成熟之王不留行種子粘附在0.7cm見方的小塊膠布上。在所選耳穴穴區探得敏感點後,用鑷子夾取這種膠布一塊,對準敏感點貼敷好。各穴貼好後,按壓數分鐘,並囑病人每日自行按壓3-4次,每次持續5分鐘-10分鐘。急性發作時,可增加按壓次數,延長按壓時間。
3.療效
通過114例觀察,用耳穴壓丸法對減輕疼痛和減輕發作有明顯效果。
(四)穴位注射
1.取穴
主穴:膽俞、足三里、膽囊穴、中脘。
2.治法
藥液:當歸液、紅花液、10%葡萄糖注射液、維生素B1,任取一種。
主穴每次選二穴,以五號齒科注射針頭深刺(膽俞穴須斜向脊柱深刺),得氣後,略作提插使針感明顯,推入藥液。如用當歸液或紅花液,每穴注入5ml;如用10%葡萄糖液,每穴注入10ml。日穴注1-2次。
3.療效
經臨床套用,本法治療急性膽道感染有一定效果。
(五)穴位雷射照射
1.取穴
主穴:日月、期門。
2.治法
氦氖雷射器,功率7mW,波長632.8nm,光斑直徑3mm。用導光纖維直接照射上述二穴,每穴照射10分鐘。每日1次。10次一療程。
3.療效
療效評定標準:(l)痊癒:經治療後,疼病消失,超音波複查3次,提示陰性,隨訪未發;(2)有效;上腹部疼痛消失,唯放射痛尚存,超音波檢查(規定在食後2小時)膽囊進出波間液平縮小在2.5cm之內,白細胞在8000/mm3以內;(3)無效:治療後無改善。
完成全部治療的膽囊炎病人76例,按上述標準,痊癒35例(46.1%),有效28例(36.8%),總有效率82.9%。
(六)其他措施
1.急性發作時應臥床休息、禁食。靜脈輸液以糾正脫水和酸中毒。在右上腹熱敷等。待急性發作緩解後,酌情給予流質或半流質飲食。
2.嚴重病例,應配合中西藥物抗感染治療。
3.針灸效果不顯時,須即改用其他有效療法(包括手術療法)。
如何預防
 急性膽囊炎
急性膽囊炎對症狀較輕微的急性單純性膽囊炎,可考慮先用非手術療法控制炎症,待進一步查明病情後進行擇期手術。對較重的急性化膿性或壞疽性膽囊炎或膽囊穿孔,應及時進行手術治療,但必須作好術前準備,包括糾正水電解質和酸鹼平衡的失調,以及套用抗生素等。非手術療法對大多數(約80-85%)早期急性膽囊炎的病人有效。此法包括解痙鎮痛,抗生素的套用,糾正水電解質和酸鹼平衡失調,以及全身的支持療法。在非手術療法治療期間,必須密切觀察病情變化,如症狀和體徵有發展,應及時改為手術治療。
特別是老年人和糖尿病患者,病情變化較快,更應注意。據統計約1/4的急性膽囊炎病人將發展成膽囊壞疽或穿孔。對於急性非結石性膽囊炎病人,由於病情發展較快,一般不採用非手術療法,宜在作好術前準備後及時進行手術治療。關於急性膽囊炎套用抗生素的問題,由於膽囊管已阻塞,抗生素不能隨膽汁進入膽囊,對膽囊內的感染不能起到預期的控制作用,膽囊炎症的屜和併發症的發生與否,並不受抗生系套用的影響。但是抗生素的套用可在血中達到一定的藥物治療濃度,可減少膽囊炎所造成的全身性感染,以及能有效地減少手術後感染性併發症的發生。對發熱和白細胞計數較高者,特別是對一些老年人,或伴有糖尿病和長期套用免疫抑制劑等有高度感染易感性的病人,全身抗生素的套用仍非常必要。一般套用於廣譜抗生素,如慶大黴素、氯黴素、先鋒黴素或氨苄青黴素等,並常聯合套用。
1.注意飲食,食物以清淡為宜,少食油膩和炸烤食物。 2.保持大便暢通。 3.要改變靜坐生活方式,多走動多運動。 4.長期家庭不睦,心情不暢的人,可引發或加重此病,要做到心胸寬闊,心情舒暢.。併發症
(一)膽囊積膿
(二)氣腫性膽囊炎
(三)膽囊穿孔:
1.游離性穿孔
2.局限性穿孔
3.向其他臟器穿孔
臨床表現
1.突發性右上腹持續性絞痛,伴向右肩胛下區放射,伴有噁心、嘔吐。
2.發冷、發熱、納差、腹脹。
3.10%病人可有輕度黃疸。
4.過去曾有類似病史,脂餐飲食易誘發。膽囊結石引起者,夜間發病為一特點。
5.右上腹肌緊張,壓痛或反跳痛,莫菲(Murphy)征陽性。30-50%病人可觸及腫大膽囊有壓痛。
食療方
急性膽囊炎食療方(以下資料僅供參考,詳細需諮詢醫生)1、金蘆飲:即用金錢草30克,鮮蘆根100克(乾者50克),赤豆30克,綠豆30克。先將金錢草、蘆根加水適量。煮30分鐘後,去渣取汁,入赤豆、綠豆煮熟,一日分數次飲湯吃豆。
2、烏梅內金調蜂蜜
配方:雞內金100克,烏梅肉30克,蜂蜜25克。
製法:雞內金、烏梅肉共研細,以蜂蜜調勻即可服用。
3、雙花連翹湯:
金銀花60g,連翹l5g,薏苡仁30g。金銀花、連翹水煎去渣取汁,與薏苡仁共煮成粥。調入白糖適量食用。薺菜湯:薺菜、蜜棗各50g。薺菜洗淨切碎,蜜棗去核,加水煎煮,至菜、棗如泥時停火。調味後食用。
4、金錢草飲:
金錢草15~60g(鮮品l50一300g)。金錢草水煎代茶飲。鮮用則搗汁服。
5、陳皮山楂飲:
陳皮、山楂肉、雞內金各10g,烏梅肉6g,蜂蜜少許。陳皮、雞內金研細粉:山楂肉、烏梅肉搗爛如泥。四味與蜂蜜共調均勻。開水沖服。
6、苦瓜湯:
鮮苦瓜1個。苦瓜洗淨,剖開去瓤,切碎水煎至爛熟。調味食用。
桃仁薏米粥:桃仁1Og,薏苡仁50q,冬瓜子15g,魚腥草15g。桃仁、冬瓜子、魚腥草共煎去渣取汁,加水與薏苡仁煮成稀粥。加白糖適量服用。
7、茵陳赤豆粥:
茵陳20q,赤小豆30g,薏苡仁1。q。茵陳水煎去渣取藥液備用。赤小豆加水煮爛。加入薏苡仁及茵陳藥液,至薏苡仁爛熟即成。食用時可加入白糖少許。
8、扁豆飲:
白扁豆1Oq,全瓜蔞30g,白芍10g,綠豆20g。上4味水煎取汁。直接飲用,亦可加入少量白糖。每日1劑,可常服用。
9、金錢草玉米茶:
金錢草40g,玉米須30g。一起水煎取汁。代茶飲用。
10、金錢敗醬陳皮茶;
金錢草30g,敗醬草3Og,陳皮15q。上三昧水煎至500m]去渣。加白糖適量代茶飲用。
清熱利膽茶;玉米須、蒲公英、茵陳各30q。共加水1000m],煎煮30分鐘後去渣,加白糖適量。每日3次溫服,每次250m1,疾病發作期間可大量飲用。
11、茵陳粥:
綿茵陳30~6Oq,粳米100g。先水煎茵陳取藥液,再與粳米共煮為粥,加入白糖適量。可常服。
12、滑石粥:
滑石30g,瞿麥10g,粳米100g。先用紗布包紮滑石,與瞿麥同入沙鍋,加水煎取藥液,再與粳米共煮為粥。4日為一療程。恐本法墮胎,故孕婦禁用。
13、炒苦瓜:
苦瓜150g,生薑g。兩味用菜油炒熟,調入食鹽適量。佐飯食之。
14、芹菜汁;
鮮芹菜適量。芹菜洗淨後水煎服,或絞汁服。適量飲服。
15、鱉甲棗粥:
鱉甲30g,丹參12g,生薑6片,大棗、赤豆、大米適量。前3味水煎30分鐘後去渣,加入大棗、赤豆、16、大米煮粥。粥成後可調入白糖少許食用。可連續服用數周。
17、山楂粥;
山楂30~40g(鮮山楂可用60g),橘皮5g,粳米100g,白糖8g。先用山楂、橘皮煎藥液,去渣,再納入粳米、白糖,並加水共煮為粥。此膳不宜空腹服甩,最好先進主食,而後服之。
18、桃仁粥:
桃仁12g,粳米50g,先將桃仁搗爛如泥,加水研汁去渣,與粳米共煮為稀粥。可加白糖食用。3~5日為一療程。孕婦和便稀者不宜。
19、素菠菜:
鮮菠菜250g,雞內金10g。鮮菠菜放進開水中略燙幾分鐘後撈出,雞內金研粉,加香油、味素、食鹽拌勻。佐餐食用。
20、山楂荷葉飲:
山楂30g,荷葉l2g。2味加水3碗,煎至1碗,去渣取汁。
21、公英醬草苡米粥:
鮮蒲公英60g,敗醬草、金錢草、赤小豆各30q,薏苡仁50g。先將藥加水煎取汁,再入赤小豆、薏米煮粥服食。每日1劑,分3次服。適用於急性膽囊炎的輔助治療。
22、茵陳薏米粥:
茵陳30g,薏苡仁60g。先煎茵陳去渣取汁,入薏苡仁煮粥服。每日l劑,連服數劑。適用於急性膽囊炎的輔助治療。
23、馬蘭蒲公英粥:
鮮馬蘭、鮮蒲公英各25g,粳米100g。加水先煮粳米至將熟,擇取馬蘭、蒲公英嫩者放入同煮熟。作1~2次吃。
24、梔子粥;
梔子6g,粳米50g。將梔子碾成細末備用。粳米淘洗後放入沙鍋中,加水煮成粥,將梔子末拌入繼續煮10分鐘,即成。功效清熱瀉火,利膽。主治膽囊炎、黃疸性肝炎。
飲食原則
急性膽囊炎吃什麼對身體好?1、食物以清淡為宜。
2、進食應限於低脂肪、低蛋白、少量易消化的流食或半流食,隨著病症的消退可逐漸加入少量脂肪及蛋白食物,如瘦肉、魚、蛋、奶和水果及鮮菜等。
3、宜多吃蘿蔔、青菜、豆類、豆漿等副食。
4、多喝水。
急性膽囊炎最好別吃什麼食物?
1、忌食油炸、煎的食物,忌食蛋類、肉湯及飲酒;
2、少食油膩和炸烤食物。
3、勿吃動物腦、腎、蛋黃等。
4、忌食辛辣品。
