概述
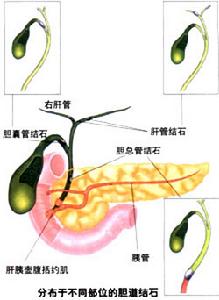 妊娠合併急性膽囊炎
妊娠合併急性膽囊炎流行病學
妊娠合併急性膽囊炎可發生於妊娠各期,妊娠晚期和產褥期多見,發生率約為0.8‰,僅次於妊娠合併闌尾炎,較非孕期高,50%的患者伴有膽囊結石。病因
 妊娠合併急性膽囊炎
妊娠合併急性膽囊炎發病機制
 妊娠合併急性膽囊炎
妊娠合併急性膽囊炎症狀
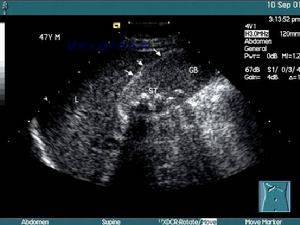 妊娠合併急性膽囊炎
妊娠合併急性膽囊炎一般為飽餐或過度疲勞後發生夜間多見,疼痛為突發性右上腹多見,也可見於上腹部正中或劍突下,陣發性加劇。疼痛可放射至右肩部右肩胛下角或右腰部,少數病人可放射至左肩部70%~90%的病人可有噁心和嘔吐;80%左右的病人出現寒戰發熱;25%左右的病人合併黃疸。嚴重感染時可出現休克。右上腹壓痛明顯右季肋下可觸及腫大的膽囊並發腹膜炎時可有腹肌緊張和反跳痛,部分病人墨菲征陽性,妊娠晚期由於增大的子宮掩蓋,腹部體徵可不明顯。
併發症:
 妊娠合併急性膽囊炎
妊娠合併急性膽囊炎2.急性化膿性膽管炎膽道梗阻與感染是其發病的基本因素原發性或繼發性膽總管結石、膽道蛔蟲病以及膽總管狹窄引起的膽道梗阻是急性化膿性膽管炎的病理基礎膽道梗阻時膽汁淤積,有利於膽汁內細菌繁殖,繼發細菌感染後膽道黏膜充血水腫膽道內壓力增高,加重膽道梗阻程度。
3.膽源性胰腺炎膽總管下端結石嵌頓或Oddi括約肌痙攣,或十二指腸乳頭水腫,造成Vater壺腹和胰管的暫時性梗阻,膽汁經“共同通道”反流至胰管,誘發急性胰腺炎。
診斷:
根據典型病史,突發性右上腹絞痛,陣發性加重,右上腹膽囊區壓痛、肌緊張,體溫升高,即可診斷。超聲見膽囊腫大壁厚收縮不良或合併膽石等診斷就更明確。如觸到張力很大的膽囊或體溫在39~40℃病情不緩解等應考慮膽囊壞死、穿孔的危險增大,有可能引起腹膜炎。
鑑別診斷:
首先要考慮與危及生命的疾病如心肌梗死、妊娠急性脂肪肝、重度妊娠期高血壓疾病並HELLP綜合徵鑑別;也要和其他雖不危及生命但很嚴重的病如右側急性腎盂腎炎、急性胰腺炎肺炎等鑑別。其次要與最需要及時手術的急性闌尾炎鑑別。妊期闌尾位置上移常易誤診為膽囊炎而延誤手術。
治療
 妊娠合併急性膽囊炎
妊娠合併急性膽囊炎1.保守治療
(1)控制飲食:重症患者應禁食,輕症患者症狀發作期,應禁脂肪飲食,如在緩解期可給予高糖高蛋白低脂肪、低膽固醇飲食。適當補充液體,補充維生素,糾正水、電解質失調。 (2)對症治療:可用解痙止痛劑如阿托品0.5~1mg肌內注射或哌替啶(度冷丁)50~100mg肌內注射。硝酸甘油、美沙酮、吲哚美辛(消炎痛)等也有解痙鎮痛作用,可適當選用。症狀緩解期可適當服用利膽藥,如選用50%硫酸鎂10~15ml3次/d口服,可使Oddi括約肌鬆弛促進膽囊排空。其他利膽藥有去氫膽酸、熊去氧膽酸、羥甲煙胺(利膽素)等。
(3)抗感染治療:應選用廣譜抗生素頭孢菌素類在膽汁中的濃度較血液中高4~12倍,且對胎兒無不良影響,應作為首選,其中頭孢哌酮(先鋒必)在膽汁中的濃度是血液濃度的100倍是治療嚴重膽道感染的有效抗生素。
2.手術治療
手術治療主要適用於治療期間患者症狀逐漸加重保守治療失敗或出現嚴重的合併症如阻塞性黃疸、膽囊積膿、壞疽性膽囊炎穿孔、膽囊周圍膿腫合併瀰漫性腹膜炎者。除非病情危急,應選擇妊娠中期手術,此期流產率為5%左右,低於妊娠其他時期。如臨近預產期最好等到產後再行手術治療。手術後應給予保胎治療。手術方式主要有膽囊造口引流術、膽總管引流術、膽囊切除術或病灶局部膿液引流術。文獻報導可在腹腔鏡下行膽囊切除術,未發生孕婦及胎兒死亡,並不增加流產和早產率,但報導例數較少,尚有待於進一步研究、評價。
相關詞條
| 妊娠嘔吐 | 卵巢妊娠 |
| 子宮復舊不全 | 晚期產後出血 |
| 妊娠合併心房間隔缺損 | 妊娠合併皮質醇增多症 |
