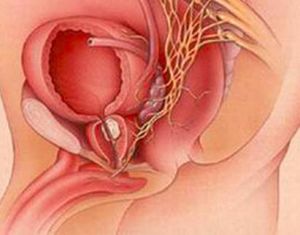
病因簡介
 前列腺炎
前列腺炎 2、尿液刺激。醫學上稱尿液刺激為化學因素。據介紹,尿液中含有多種酸鹼性化學物質,當病人局部神經內分泌失調,引起後尿道壓力過高、前列腺管開口處損傷時,就會造成尿酸等刺激性化學物質返流進入前列腺內,誘發慢性前列腺炎。
3、病原微生物感染。各種微生物如細菌、原蟲、真菌、病毒等都可成為致前列腺炎的感染源,其中又以細菌為最常見,如淋球菌、非淋球菌等。細菌的侵入途徑主要有三種。
4、焦慮、抑鬱、疲勞、多夢、煩躁 、恐懼。專家發現,50%的慢性非細菌性前列腺炎病人有焦慮、抑鬱、恐懼、悲觀等過度緊張的症狀。而伴有疼痛及神經衰弱的前列腺病人常常過於誇大軀體的不適和疼痛,自覺症狀往往大於實際病情,這種情況被稱為“緊張型前列腺炎”。
5、免疫性因素、過敏。研究表明,慢性前列腺炎與自身免疫因素有一定關係。有專家曾在一些關節炎病人的身上發現“抗前列腺抗體”的存在。這類病人往往是因先天或後天免疫缺陷而產生抗前列腺抗體,從而導致前列腺組織損傷。
6、對病毒的過敏反應也可導致炎症。特別是某些肌體抵抗力低下的患者,對病毒的敏感性較高,易誘發慢性前列腺炎。
疾病分類
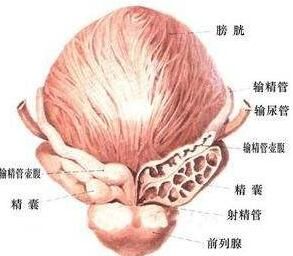 前列腺結構
前列腺結構 新的分類方法
1995年美國國立衛生研究院(NationalInstitutes of Health, NIH)根據當時對前列腺炎的基礎和臨床研究情況,制定了一種新的分類方法:
Ⅰ型:相當於傳統分類方法中的ABP。
Ⅱ型:相當於傳統分類方法中的CBP,約占慢性前列腺炎的5%~8%。
Ⅲ型: 慢性前列腺炎/慢性骨盆疼痛綜合徵(chronicprostatitis/chronic pelvic pain syndromes,CP/CPPS),相當於傳統分類方法中的CNP和PD,是前列腺炎中最常見的類型,約占慢性前列腺炎的90%以上。
根據EPS/精液/VB3常規顯微鏡檢結果,該型又可再分為ⅢA(炎症性)和ⅢB(非炎症性)2種亞型:ⅢA型患者的EPS/精液/VB3中白細胞數量升高;ⅢB型患者的EPS/ 精液/VB3中白細胞在正常範圍。ⅢA和ⅢB各占50%左右。
Ⅳ型:無症狀性前列腺炎(asymptomatic inflammatoryprostatitis, AIP)。無主觀症狀,僅在有關前列腺方面的檢查時發現炎症證據。
發病機制
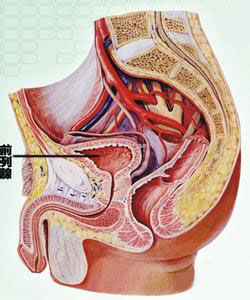 前列腺
前列腺 病原體感染為主要致病因素。由於機體抵抗力低下,毒力較強的細菌或其他病原體感染前列腺並迅速大量生長繁殖而引起,多為血行感染、經尿道逆行感染。病原體主要為 大腸埃希菌,其次為 金黃色葡萄球菌、肺炎克雷白菌、變形桿菌、假單胞菌屬等,絕大多數為單一病原菌感染。
Ⅱ型前列腺炎
致病因素亦主要為病原體感染,但機體抵抗力較強或/和病原體毒力較弱,以逆行感染為主,病原體主要為葡萄球菌屬,其次為大腸埃希菌、 棒狀桿菌屬及腸球菌屬等。前列腺結石和尿液反流可能是病原體持續存在和感染復發的重要原因。
Ⅲ型前列腺炎
發病機制未明,病因學十分複雜,存在廣泛爭議:可能是由一個始動因素引起的,也可能一開始便是多因素的,其中一種或幾種起關鍵作用並相互影響;也可能是許多難以鑑別的不同疾病,但具有相同或相似的臨床表現;甚至這些疾病已經治癒,而它所造成的損害與病理改變仍然持續獨立起作用。多數學者認為其主要病因可能是病原體感染、炎症和異常的盆底神經肌肉活動和免疫異常等共同作用結果。
1.病原體感染本型患者雖然常規細菌檢查未能分離出病原體,但可能仍然與某些特殊病原體:如厭氧菌、L型變形菌、納米細菌、或沙眼衣原體、支原體等感染有關。有研究表明本型患者局部原核生物DNA檢出率可高達77%;臨床某些以慢性炎症為主、反覆發作或加重的“無菌性”前列腺炎,可能與這些病原體有關。其他病原體如 寄生蟲、真菌、 病毒、 滴蟲、結核分枝桿菌等也可能是該型的重要致病因素,但缺乏可靠證據,至今尚無統一意見。
2.排尿功能障礙某些因素引起尿道括約肌過度收縮,導致膀胱出口梗阻與殘餘尿形成,造成尿液反流入前列腺,不僅可將病原體帶入前列腺,也可直接刺激前列腺,誘發無菌的“化學性前列腺炎”,引起排尿異常和骨盆區域疼痛等。
許多前列腺炎患者存在多種尿動力學改變,如:尿流率降低、功能性尿路梗阻、逼尿肌-尿道括約肌協同失調等。這些功能異常也許只是一種臨床現象,其本質可能與潛在的各種致病因素有關。
3.精神心理因素研究表明:經久不愈的前列腺炎患者中一半以上存在明顯的精神心理因素和人格特徵改變。如:焦慮、壓抑、疑病症、癔病,甚至自殺傾向。這些精神、心理因素的變化可引起植物神經功能紊亂,造成後尿道神經肌肉功能失調,導致骨盆區域疼痛及排尿功能失調;或引起下丘腦-垂體-性腺軸功能變化而影響性功能,進一步加重症狀,消除精神緊張可使症狀緩解或痊癒。但目前還不清楚精神心理改變是其直接原因,還是繼發表現。
4.神經內分泌因素前列腺痛患者往往容易發生心率和血壓的波動,表明可能與自主神經反應有關。其疼痛具有內臟器官疼痛的特點,前列腺、尿道的局部病理刺激,通過前列腺的傳入神經觸發脊髓反射, 激活腰、骶髓的星形膠質細胞,神經衝動通過生殖股神經和髂腹股溝神經傳出衝動,交感神經末梢釋放去甲腎上腺素、 前列腺素、降鈣素基因相關肽、P物質等,引起膀胱尿道功能紊亂,並導致會陰、盆底肌肉異常活動,在前列腺以外的相應區域出現持續的疼痛和牽涉痛。
5.免疫反應異常近年研究顯示免疫因素在III型前列腺炎的發生髮展和病程演變中發揮著非常重要的作用,患者的前列腺液和/或精漿和/或組織和/或血液中可出現某些細胞因子水平的變化,如:IL- 2、IL- 6、IL- 8、IL-10、TNF-α及MCP-1等,而且IL-10水平與III型前列腺炎患者的疼痛症狀呈正相關,套用免疫抑制劑治療有一定效果。
6.氧化應激學說正常情況下,機體氧自由基的產生、利用、清除處於動態平衡狀態。前列腺炎患者氧自由基的產生過多或/和自由基的清除體系作用相對降低,從而使機體抗氧化應激作用的反應能力降低、氧化應激作用產物或/和副產物增加,也可能為發病機制之一。
7.盆腔相關疾病因素部分前列腺炎患者常伴有前列腺外周帶靜脈叢擴張、痔、精索 靜脈曲張等,提示部分慢性前列腺炎患者的症狀可能與盆腔靜脈充血,血液於滯相關,這也可能是造成久治不愈的原因之一。
IV型前列腺炎
因無臨床症狀,常因其他相關疾病檢查時被發現,所以缺乏發病機制的相關研究資料,可能與Ⅲ型前列腺炎的部分病因與發病機制相同。
前列腺炎的誘發因素
1、因前列腺炎的病症複雜使很多患者無法自己分辨,耽誤治療最佳時期。
2、前列腺結石或前列腺增生使前列腺組織充血,造成感染,尿道擴張時操作不嚴使尿道器械帶入病菌而誘發前列腺炎。
3、過度按摩前列腺或者用力過大,引起前列腺充血水腫。
4、部分性病患者是以 淋菌性尿道炎常見,淋球菌經尿道和前列腺管進入前列腺而誘發前列腺炎。
5、經常性的酗酒、過度飲酒、騎腳踏車、騎馬等均可引起前列腺充血,與前列腺炎發病有密切關係。
6、不注意受涼會引起前列腺的交感神經活動,導致尿道內壓力增加,因收縮而妨礙排泄,產生淤積而充血。
7、直腸、結腸和下尿路等前列腺近鄰器官的炎性病變,可通過淋巴管導致前列腺炎。
8、全身其他部位感染可通過血液流到前列腺誘發前列腺炎。
9、部分非細菌性感染如: 支原體、 衣原體、脲原體、滴蟲等感染均可致前列腺炎。
10、憋尿一直是很多疾病的致病因素之一,前列腺炎也不例外。因為一旦膀胱充盈就會有尿意,就應立刻小便。憋尿會使尿液倒流進入前列腺,而如果尿液經倒流逆行進入前列腺體內,尿液中的一些晶體物質(如鹽類)沉積在前列腺組織上,與腺管內的澱粉樣體,上皮細胞,嘌呤、膽固醇、檸檬酸等包繞形成結石,從而引發前列腺炎。
臨床表現
Ⅰ型(急性細菌性前列腺炎)
起病急,可表現為寒戰、高熱,伴有持續和明顯的下尿路感染症狀,如尿頻、尿急、尿痛、排尿燒灼感,排尿困難、尿瀦留,後尿道、肛門、會陰區墜脹不適。血液和尿液中白細胞數量升高,細菌培養陽性。
Ⅱ型(慢性細菌性前列腺炎)
有反覆發作的下尿路感染症狀(如上),持續時間超過3個月。
Ⅲ型(慢性前列腺炎)
主要表現為骨盆區域疼痛, 可見於會陰、陰莖、肛周部、尿道、恥骨部或腰骶部等部位。排尿異常可表現為尿急、尿頻、尿痛和夜尿增多等。由於慢性疼痛久治不愈,患者生活質量下降,並可能有性功能障礙、焦慮、抑鬱、失眠、記憶力下降等。
Ⅳ型(無症狀性前列腺炎)
無主觀症狀,僅在有關前列腺方面的檢查時發現炎症證據。
診斷鑑別推薦按照NIH分型診斷前列腺炎
Ⅰ型(急性細菌性前列腺炎):診斷主要依靠病史、體格檢查和血、尿的細菌培養結果。對患者進行直腸指檢是必須的,但禁忌進行前列腺按摩。在套用抗生素治療前,應進行中段尿培養或血培養。
Ⅱ型和Ⅲ型(慢性前列腺炎):須詳細詢問病史、全面體格檢查(包括直腸指檢)、尿液和前列腺按摩液常規檢查。推薦套用NIH慢性前列腺炎症狀指數進行症狀評分。推薦“兩杯法”或“四杯法”進行病原體定位試驗。
為明確診斷及鑑別診斷,可選擇的檢查有:精液分析或細菌培養、前列腺特異性抗原、尿細胞學、經腹或經直腸B超(包括殘餘尿測定)、尿流率、尿動力學、CT、MRI、尿道膀胱鏡檢查和前列腺穿刺活檢等。
Ⅳ型(無症狀性前列腺炎):無症狀,在前列腺按摩液(EPS)、精液、前列腺按摩後尿液、前列腺組織活檢及前列腺切除標本的病理檢查時被發現。
診斷方法
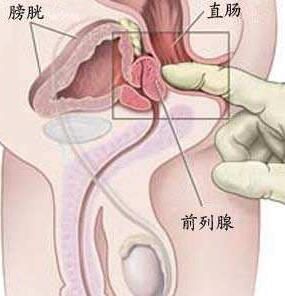 前列腺
前列腺 2.體格檢查直腸指檢對前列腺炎的診斷非常重要,且有助於鑑別 會陰、直腸、神經病變或前列腺其他疾病。
Ⅰ型:體檢時可發現恥骨上壓痛、不適感,有尿瀦留者可觸及恥骨上膨隆的膀胱。直腸指檢可發現前列腺腫大、觸痛、局部溫度升高和外形不規則等。禁忌進行前列腺按摩。
Ⅱ型和Ⅲ型:直腸指檢可了解前列腺大小、質地、有無結節、有無壓痛及其範圍與程度,盆底肌肉的緊張度、盆壁有無壓痛,按摩前列腺獲得前列腺液。
3.實驗室檢查
(1)前列腺按摩液(EPS)常規檢查:正常的EPS中白細胞10個/HP,卵磷脂小體數量減少,有診斷意義。
(2)尿常規分析及尿沉渣檢查:尿常規分析及尿沉渣檢查是排除尿路感染、診斷前列腺炎的輔助方法。
(3) 細菌學檢查
1)Ⅰ型:應進行中段尿的染色鏡檢、細菌培養與藥敏試驗,以及血培養與藥敏試驗。
2) 慢性前列腺炎(Ⅱ型和Ⅲ型):推薦“兩杯法”或“四杯法”病原體定位試驗。
(4)其他病原體檢查:包括沙眼衣原體和支原體檢查。
4.器械檢查
(1)B超:儘管前列腺炎患者B超檢查可以發現前列腺回聲不均,前列腺結石或鈣化,前列腺周圍靜脈叢擴張等表現,但目前仍然缺乏B超診斷前列腺炎的特異性表現,也無法利用B超對前列腺炎進行分型。
(2)尿動力學:①尿流率,尿流率檢查可以大致了解患者排尿狀況,有助於前列腺炎與排尿障礙相關疾病進行鑑別;② 尿動力學檢查,可以發現 膀胱尿道功能障礙。
(3)CT和 MRI 對鑑別精囊、射精管等盆腔器官病變有潛在套用價值,但對於前列腺炎本身的診斷價值仍不清楚。
鑑別診斷
Ⅲ型前列腺炎缺乏客觀的、特異性的診斷依據,臨床診斷時應與可能導致骨盆區域疼痛和排尿異常的疾病進行鑑別診斷,以排尿異常為主的患者應明確有無膀胱出口梗阻和膀胱功能異常。需要鑑別的疾病包括:良性前列腺增生、睪丸附睪和精索疾病、膀胱過度活動症、神經源性膀胱、間質性膀胱炎、腺性膀胱炎、性傳播疾病、膀胱腫瘤、前列腺癌、肛門直腸疾病、腰椎疾病、中樞和外周神經病變等。III型前列腺炎患者經治療後症狀無緩解,應根據具體情況,選擇進一步的檢查,除外上述疾病。
診斷標準
1、排尿不適:可出現膀胱刺激症,如尿頻、排尿時尿道灼熱、疼痛並放射到陰莖頭部。清晨尿道口有黏液等分泌物,還出現排尿困難的感覺。 2、局部症狀:後 尿道、 會陰和肛門處墜脹不適,下蹲、大便及長時間坐在椅凳上脹痛加重。 3、放射性疼痛:慢性前列腺炎的疼痛並不止局限在尿道和會陰,還會向其附近放射,以下腰痛為多見。陰莖、精索、睪丸陰囊、小腹、大腿根部、大腿、直腸等處都可能受累。 4、性功能障礙:慢性前列腺炎可引起性慾減退和 射精痛,射精過早症,並影響精液質量,在排尿後或大便時還可能出現尿道口流白,合併精囊炎時會出現血精。 5、其他症狀:慢性前列腺炎可合併神經衰弱症,表現出乏力、頭暈、失眠等,長期的前列腺炎甚至可引起身體的變態反應,出現結膜炎、關節炎等病變。治療原則
前列腺炎應採取綜合治療。Ⅰ型:主要是廣譜 抗生素、對症治療和支持治療。伴尿瀦留者可採用細管導尿或恥骨上膀胱穿刺造瘺引流尿液,伴前列腺膿腫者可採取外科引流。
Ⅱ型:治療以口服抗生素為主,選擇敏感藥物 ,療程為4~6周,其間應對患者進行階段性的療效評價。療效不滿意者,可改用其他敏感抗生素。可選用α-受體阻滯劑改善排尿症狀和疼痛。植物製劑、非甾體抗炎鎮痛藥和M-受體阻滯劑等也能改善相關的症狀。
ⅢA型:可先口服抗生素2~4周,然後根據其療效反饋決定是否繼續抗生素治療。推薦使用α-受體阻滯劑改善排尿症狀和疼痛,也可選擇植物製劑、非甾體抗炎鎮痛藥和M-受體阻滯劑等改善排尿症狀和疼痛。
ⅢB型:推薦使用α-受體阻滯劑、植物製劑、非甾體抗炎鎮痛藥和M-受體阻滯劑等藥物治療。
Ⅳ型:一般無需治療。
治療方法
 前列腺炎
前列腺炎 Ⅰ型前列腺炎的抗生素治療是必要而緊迫的。一旦得到臨床診斷或血、尿培養結果後,應立即套用抗生素。推薦開始時經靜脈套用抗生素,待患者的發熱等症狀改善後,推薦使用口服藥物,療程至少4周。
急性細菌性前列腺炎伴尿瀦留者可採用恥骨上膀胱穿刺造瘺引流尿液,也可採用細管導尿,但留置尿管時間不宜超過12小時。伴膿腫形成者可採取經直腸超聲引導下細針穿刺引流、經尿道切開前列腺膿腫引流或經會陰穿刺引流。
Ⅱ型和Ⅲ型
慢性前列腺炎的治療目標主要是緩解疼痛、改善排尿症狀和提高生活質量,療效評價應以症狀改善為主。
1.一般治療健康教育、心理和行為輔導有積極作用。患者應戒酒,忌辛辣刺激食物;避免憋尿、久坐,注意保暖,加強體育鍛鍊。
2.藥物治療最常用的藥物是抗生素、α-受體 阻滯劑、植物製劑和非甾體抗炎鎮痛藥,其他藥物對緩解症狀也有不同程度的療效。
(1)抗生素:目前,在治療前列腺炎的臨床實踐中,最常用的一線藥物是抗生素,但是只有約5%的慢性前列腺炎患者有明確的細菌感染。
Ⅱ型:根據細菌培養結果和藥物穿透前列腺的能力選擇抗生素。前列腺炎確診後,抗生素治療的療程為4~6周,其間應對患者進行階段性的療效評價。不推薦前列腺內注射抗生素的治療方法。
ⅢA型:抗生素治療大多為經驗性治療,理論基礎是推測某些常規培養陰性的病原體導致了該型炎症的發生。因此,推薦先口服氟喹諾酮等抗生素2~4周,然後根據療效反饋決定是否繼續抗生素治療。只在臨床症狀確有減輕時,才建議繼續套用抗生素。推薦的總療程為4 ~6周。
ⅢB型:不推薦使用抗生素治療。
(2)α-受體阻滯劑:α-受體阻滯劑能鬆弛前列腺和膀胱等部位的平滑肌而改善下尿路症狀和疼痛,因而成為治療Ⅱ型/Ⅲ型前列腺炎的基本藥物。
可根據患者的情況選擇不同的α-受體阻滯劑。推薦使用的α-受體阻滯劑主要有:多沙唑嗪(doxazosin)、萘哌地爾(naftopidil)、 坦索羅辛(tamsulosin)和 特拉唑嗪(terazosin)等,對照研究結果顯示上述藥物對患者的排尿症狀、疼痛及生活質量指數等有不同程度的改善。
(3)植物製劑:植物製劑在Ⅱ型和Ⅲ型前列腺炎中的治療作用日益受到重視,為推薦的治療藥物。植物製劑主要指花粉類製劑與植物提取物,其藥理作用較為廣泛,如非特異性抗炎、抗 水腫、促進膀胱逼尿肌收縮與尿道平滑肌鬆弛等作用。推薦使用的植物製劑有:普適泰、沙巴棕及其浸膏等。由於品種較多,其用法用量需依據患者的具體病情而定,通常療程以月為單位。不良反應較小。
(4)非甾體抗炎鎮痛藥:非甾體抗炎鎮痛藥是治療Ⅲ型前列腺炎相關症狀的經驗性用藥。其主要目的是緩解疼痛和不適。
(5)M-受體阻滯劑:對表現如尿急、尿頻和夜尿但無尿路梗阻的前列腺炎患者,可以使用M-受體阻滯劑(如托特羅定等)治療。
(6)抗抑鬱藥及抗焦慮藥:對合併 抑鬱、焦慮等心境障礙的慢性前列腺炎患者,在治療前列腺炎的同時,可選擇使用抗抑鬱藥及抗焦慮藥治療。這些藥物既可以改善患者心境障礙症狀,還可緩解排尿異常與疼痛等軀體症狀。套用時必須注意這些藥物的處方規定和藥物不良反應。可選擇的抗抑鬱藥及抗焦慮藥主要有選擇性5-羥色胺再攝取抑制劑、三環類抗抑鬱劑等藥物。
(7)中醫中藥:推薦按照中醫藥學會或中西醫結合學會有關規範進行前列腺炎的中醫中藥治療
3.其他治療
1.前列腺按摩 前列腺按摩是傳統的治療方法之一,研究顯示適當的前列腺按摩可促進前列腺腺管排空並增加局部的藥物濃度,進而緩解慢性前列腺炎患者的症狀,故推薦為Ⅲ型前列腺炎的輔助療法。Ⅰ型前列腺炎患者禁用。
2. 生物反饋治療 研究表明慢性前列腺炎患者存在盆底肌的協同失調或尿道外括約肌的緊張。生物反饋合併電刺激治療可使盆底肌鬆弛,並使之趨於協調,同時鬆弛外括約肌,從而緩解慢性前列腺炎的會陰部不適及排尿症狀。
3.熱療 主要利用多種物理手段所產生的熱效應,增加前列腺組織血液循環,加速新陳代謝,有利於消炎和消除組織水腫,緩解盆底肌肉痙攣等。短期內有一定的緩解症狀作用,但長期效果不明確。對於未婚及未生育者不推薦使用。
4.前列腺注射治療/經尿道前列腺灌注治療 療效與安全性均為得到證實。
IV型
一般無需治療。如患者合併血清PSA升高或不育症等,應注意鑑別診斷並進行相應治療。
併發症
急性前列腺炎
1、急性尿瀦留:急性前列腺炎引起局部充血,腫脹,壓迫尿道,以致排尿困難,或造成急性尿瀦留。2、急性精囊炎或附睪炎及輸精管炎:前列腺的急性炎症很容易擴散至精囊,引起急性精囊炎。同時細菌可逆行經淋巴管進入輸精管的壁層及外鞘導致附睪炎。
3、精索淋巴結腫大或有觸痛:前列腺與精索淋巴在骨盆中有交通支,前列腺急性炎症時波及精索,引起精索淋巴結腫大且伴有觸痛。
4、性功能障礙:急性炎症期,前列腺充血、水腫或有小膿腫形成,可有射精痛、疼痛性勃起、性慾減退、性交痛、 陽痿、血精等。
5、其他:急性前列腺炎嚴重時可伴有腹股溝牽涉痛、嚴重者可有腎絞痛。
慢性前列腺炎
1、慢性精囊炎:是慢性前列腺炎最多見的併發症。在慢性病程中,二者常同時存在,互相影響。久之,可明顯導致男性性功能障礙。2、陽痿:是慢性前列腺炎的常見併發症。
3、不育症:在不育症中,慢性前列腺炎是個很重要的原因。
4、後尿道炎:慢性前列腺炎多合併後尿道炎,尤其是由泌尿系感染所致的前列腺炎。在臨證中,常以尿路剌激症狀為慢性前列腺炎的首發症狀。
5、附睪炎:前列腺炎與精囊炎同時存在,炎症可侵及附睪而引起慢性附睪炎症。
6、各種類型的膀朧炎:當前列腺的慢性炎症擴散到膀胱,出現明顯的尿路剌激症狀,乃為各型膀胱炎所致。
7、膀胱頸部硬化症:此類併發症比較少見。
8、變態反應性疾病:慢性病灶長期潛伏於體內,成為致敏原,引起各種類型的變態反應性疾病,如關節炎、 肌炎、 虹膜炎、神經炎等。
食療
禁忌食物
1、禁飲烈酒,少食辛辣肥甘之品,少飲咖啡,少食柑橘、橘汁等酸性強的食品,並少食白糖及精製麵粉。
宜吃食物
2、多食新鮮水果、蔬菜、粗糧及大豆製品,多食蜂蜜以保持大便通暢,適量食用牛肉、雞蛋。
3、服食種子類食物,可選用南瓜子、葵花子等,每日食用,數量不拘。
4、綠豆不拘多寡,煮爛成粥,放涼後任意食用,對膀胱有熱,排尿澀痛者尤為適用。
5、不能因尿頻而減少飲水量,多飲水可稀釋尿液。
預防方法
 前列腺炎漫畫
前列腺炎漫畫 1、注意衛生。克服不良的性生活習慣,切忌性生活中斷或頻繁手淫。規律的性生活可使前列腺液定時排出,對疾病的治療有重要作用。
2、儘量減少對會陰部的壓迫。不穿緊身褲,避免長 期騎車、騎馬或做騎跨動作。
3、有些患有前列腺炎的男性有吃辛辣的飲食習慣,常常只在疾病症狀較重時有所節制,但症狀緩解時又故態復萌。
4、多飲開水,增加排尿量,有利於炎性分泌物排出。
5、積極參加體育鍛鍊,增強體質。
疾病護理
患者應自我進行心理疏導,保持開朗樂觀的生活態度,應戒酒,忌辛辣刺激食物;避免憋尿、久坐及長時間騎車、騎馬,注意保暖,加強體育鍛鍊。
外科病症種類
男性疾病
佩羅尼病 | 出血性膀胱炎 | 前列腺囊腫 | 前列腺囊腫症 | 前列腺精囊炎 | 多睪症 | 射精困難症 | 弱精子症 | | 急性淺表性包皮龜頭炎 | 手淫強迫症 | 無精子 | 滴蟲性包皮龜頭炎 | 男性性交疼痛 | 睪丸囊腫 | 睪丸炎 | 睪丸腫瘤 | 精囊炎 | 精囊腺 | 精囊腺炎 | 精子分析儀 | 精子增多症 | 精阜炎 | 腎性貧血 | 腹股溝疝氣 | 腺性膀胱炎 | 腺通茶 | 血精症 | 輸精管道梗阻 | 選擇性陰莖背神經切斷術 | 陰囊絲蟲病 | 陰囊壞疽 | 陰囊損傷 | 陰莖勃起不足 | 陰莖勃起功能障礙 | 陰莖扭轉 | 陰莖骨折 | 男性不孕不育症 | 包皮包莖 | 陰莖環 | 隱匿性陰莖 | 小便刺痛 | 畸形精子症 | 武文帥 | 睪丸異常不育 | 陰莖延長 | 龜頭炎 | 前列腺增生 | 陰囊潮濕有異味 | 精液帶血 | 睪丸疝氣 | 龜頭炎 | 前列腺炎 | 前列腺痛 | 性功能障礙|細菌性前列腺炎