概述
 竇性心動過緩
竇性心動過緩流行病學
緩慢性的竇性心律失常通常無症狀,並可能是生理性的而不是竇房結功能不良,所以不可能統計出不同人群中竇性心動過緩的發生率。一項Illinois大學對50名年輕男性和女性的研究得出的結論,24%的男性和8%女性在睡眠中心率低於50dpm(女性平均、最高和最低的清醒和睡眠心率高於男性) 。病因
1.心外病因大多通過神經(主要為迷走神經興奮)、體液機制經心臟外神經而起作用,或是直接作用於竇房結而引起竇性心動過緩。
(1)生理性:在正常睡眠時例如:在午間及夜間睡眠時,由於迷走神經張力增高可出現竇性心動過緩,心率可在50次/min左右,個別可在40次/min左右。運動員白晝可在50次/min左右,夜間個別可低至38次/min左右。體力勞動者也常出現竇性心動過緩。可見於年輕人及老年人。
(2)迷走神經中樞興奮性增高所致:如腦膜炎、腦出血、腦腫瘤、腦炎腦外傷等引起的顱內壓升高黃疸、神經官能症、血管抑制性虛脫及精神分裂症等,導致迷走神經興奮,使竇房結自律性降低而發生竇性心動過緩。
(3)反射性迷走神經興奮:如壓迫眼球、按壓頸動脈竇、刺激咽部、噁心嘔吐、屏氣、吞咽、劇烈咳嗽、憂慮做Valsalva動作Muller動作時也可見於胃擴張腸梗阻、泌尿繫結石、膽結石等疾患,可引起反射性迷走神經興奮誘發竇性心動過緩。
(4)代謝降低:如低溫、重度營養不良惡病質腦垂體功能低下、甲狀腺功能減低症等。
(5)藥物所致:某些藥物可使迷走神經興奮性增高或直接抑制竇房結功能而引起竇性心動過緩,如利舍平、降壓靈、胍乙啶等降血壓藥物,β受體阻滯藥、洋地黃、奎尼丁、普魯卡因胺、苯妥英鈉、鎮靜藥、新斯的明及麻醉藥物等。
(6)某些傳染病的極期或恢復期:如傷寒、白喉、流感等。
(8)消化性潰瘍合併竇性心動過緩:消化性潰瘍在發病機制中,胃酸的分泌物主要受迷走神經張力控制,當其興奮性增高時可引起竇性心動過緩。
(9)家族性竇性心動過緩。
心外因素所致的竇性心動過緩,絕大多數伴有迷走神經亢進現象是神經性的,心率不甚穩定。當自主神經張力改變時,如深呼吸、運動、注射阿托品等後常有心率的變化,P-R間期可略有延長。
2.竇房結功能受損指由竇房結受損(如炎症、缺血、中毒或退行性變的損害等)而引起的竇性心動過緩。此外,可見於心肌受損如心肌炎、心包炎、心內膜炎、心肌病、心肌梗死、心肌硬化等。也可能為一過性的竇房結炎症、缺血及中毒性損害所致。
3.急性心肌梗死竇性心動過緩的發生率為20%~40%,在急性心肌梗死發病早期發生率最高(特別是下壁梗死)
發病機制
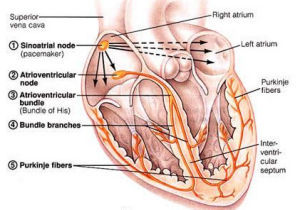
竇性心動過緩的發生系由於竇房結起搏細胞4相上升速度減慢、最大舒張期電位負值增大閾電位水平上移等,使竇房結自律性強度降低所致。
臨床表現
 竇性心動過緩
竇性心動過緩心率持續而顯著減慢還使室性異位節律易於產生,器質性心臟病患者,尤其是急性心肌梗死患者容易發生因為急性心肌梗死時細胞外液的鉀離子濃度增高,細胞膜電位負值減少,心室異位起搏點易於發生自動舒張期除極,易於發生室性期前收縮或室性心動過速由於心動過緩心肌細胞復極的時間不一致,相鄰細胞間電位不等而易產生電位差,這也可引發異位心律。
併發症
如心動過緩心室率過於緩慢同時有器質性心臟病基礎時,可出現頭暈、暈厥、心絞痛等併發症。診斷
1.竇性P波頻率<60次/min,一般不低於40次/min24h動態心電圖竇性心搏<8萬次。
2.P-R間期0.12~0.25s。
3.QRS波正常。
鑑別
1.二度竇房阻滯當發生2∶13∶1竇房阻滯時,心率很慢,類似竇性心動過緩。兩者可依據下列方法鑑別,經阿托品注射或體力活動後(可做蹲下、起來運動),竇性心動過緩者的竇性心率可逐漸加快,其增快的心率與原有心率不成倍數關係;而竇房阻滯者心率可突然增加一倍或成倍增加竇房阻滯消失。
2.未下傳的房性期前收縮二聯律未下傳的房性期前收縮P′波,一般是較易識別的。值當P′波重疊於T波上不易分辨時可被誤認為竇性心動過緩。其鑑別點為:
(1)仔細觀察可發現TP′混合波與其他T波的形態是不同的。
(2)可從T波低平的導聯上尋找未下傳的P′波。
(3)心電圖描記時可加大電壓(增益):走紙速度增至50~100ms,重疊於T波的P′波可顯露。
3.2∶1房室傳導阻滯2∶1房室傳導阻滯時,由於未下傳的P波可重疊於T波中,T波形態發生增寬、變尖切跡、倒置、雙向等變化,或者誤為此P波為u波而被忽略而誤認為竇性心動過緩其鑑別點為。
(1)仔細觀察可發現TP混合波與其他T波的形態是不同的:
(2)心電圖描記時可加大電壓(增益),走紙速度增至50~100ms重疊於T波的P波可顯露。
(3)注射阿托品或改變心率後,則重疊於T波中的P波可顯露並可與u波相區別。
4.房性逸搏心律房性逸搏心律較少見,其P′波形態與竇性心律的P波明顯不同,但如果房性逸搏點位置接近竇房結時,則其P′波與竇性P波在形態上不易區別。其鑑別點為:
(1)房性逸搏心律通常持續時間不長,運動或注射阿托品可使竇性心率加快、房性逸搏心律消失。
(2)房性逸搏心律規則,而竇性心動過緩常伴有竇性心律不齊。
檢查
實驗室檢查:
可見到引起心動過緩的原發病相關實驗室檢查特徵。
其它輔助檢查:
依靠心電圖檢查有下列表現:
1.竇性P波的形態竇性心動過緩與竇性心動過速時P波形態有較大差異這是由於竇性心動過緩時竇房結的起搏點多位於尾部,其發出的激動多沿中結間束下傳;而竇性心動過速時竇房結的起搏點多位於頭部,激動多沿前結間束下傳雖然竇房結的頭、尾相差僅15mm但由於結間束優先傳導的特點,所以兩者的竇性P波形態有差異,Ⅱ、Ⅲ導聯的P波較正常竇性心律的P波稍低平。
2.竇性P波的頻率成人應<60次/min,通常為40~59次/min,多在45
次/min以上。亦有慢至35次/min左右者甚至有20次/min的報告<45次/min為嚴重的竇性心動過緩。嬰幼兒竇性心動過緩的心率,在1歲以下應<100次/min1~6歲應<80次/min6歲以上應<60次/min。
3.P-R間期0.12~0.25s。
4.QRS波每個P波後緊隨一正常的QRS波,形態、時限均正常。
5.T波、u波竇性心動過緩時正常,也可表現T波振幅較低,u波常較明顯。
6.Q-T間期Q-T間期按比例延長,但校正後Q-Tc間期則在正常範圍內。正常Q-Tc=Q-T(s)/應≤0.42s。
治療
1.對竇性心動過緩者均應注意尋找病因,大多數竇性心動過緩無重要的臨床意義不必治療。
2.在器質性心臟病(尤其是急性心肌梗死)患者由於心率很慢可使心排血量明顯下降而影響心腦、腎等重要臟器的血液供應,症狀明顯,此時應使用阿托品(注射或口服),甚至可用異丙腎上腺素靜脈滴注(1mg加入到5%葡萄糖液500ml中緩慢靜滴,應根據心率快慢而調整劑量),以提高心率。亦可口服氨茶鹼0.1g,3次/d。
3.對竇房結功能受損所致的嚴重竇性心動過緩的患者心率很慢、症狀明顯,甚至有暈厥發生、藥物治療效果欠佳者,需要安裝永久性人工心臟起搏器以防突然出現竇性停搏。
4.對器質心臟病伴發竇性心動過緩又合併竇性停搏或較持久反覆發作竇房阻滯而又不出現逸搏心律發生過暈厥或阿-斯綜合徵、藥物治療無效者,應安裝永久性人工心臟起搏器。
5.由顱內壓增高、藥物、膽管阻塞傷害等所致的竇性心動過緩應首先治療病因,結合心率緩慢程度以及是否引起心排血量的減少等情況。適當採用提高心率的藥物。
預後預防
預後
竇性心動過緩的預後與心率快慢及基礎心臟狀態有關。如心率40~60次/min,血流動力學改變不大,且無嚴重的器質性心臟病,則其無明顯症狀,預後良好;如心率慢且有嚴重的器質性心臟病,心臟每搏排血量不能代償性增大,則每分鐘的排出量減少冠狀動脈、腦及腎血流量減少,就會出現氣短、心前區疼痛,頭暈等症狀,嚴重時刻出現暈厥這種情況多見於急性下壁心肌梗死、心臟功能低下等預後較差。若心率低於40次/min時,心排血量明顯降低,預後不良。在急性心肌梗死時心率慢的本身有助於室性異位心律的發生。
預防
1.積極防治原發病及時消除原發病因和誘因是預防本病發生的關鍵。2.病態竇房結綜合徵、完全性房室傳導阻滯如心室率<40次/min,且血流動力學改變明顯,出現心、腦等重要器官供血不足時要及時安置人工心臟起搏器,以防止心腦綜合徵和猝死的發生。
3.慎用減慢心率和心臟傳導的藥物對此類藥物的套用要嚴格掌握適應證和劑量,避免過量和誤用,對病竇和房室傳導阻滯患者要禁用洋地黃製劑β受體阻滯藥及明顯減慢心率的其他抗心律失常藥物。
4.注意生活和情志的調理應飲食有節起居有常,不妄作勞。
飲食保健
健康人運動和情緒緊張可引起心動過速。酒、茶、咖啡和藥物如異丙腎上腺素和阿托品常引起竇性心動過速。在疾病狀態中常見的病因為發熱、低血壓、缺氧、心功能不全、貧血、甲狀腺機能亢進和心肌炎。常見內科疾病1
| 內科疾病治療預防、 |