基本概述
隨著對肝硬化門靜脈高壓症胃黏膜病變認識的加深,門靜脈高壓症腸黏膜病變的獨特性,門脈高壓性腸病的概念其主要包括門脈高壓性小腸病變(portalhypertensiveenteropathyPHE),門脈高壓性結腸病變(portalhypertensivecolopathyPHC)小腸內鏡檢查的困難性故有關。內鏡表現診斷標準PHC的內鏡診斷標準尚未統一主要有下述爭論焦點:(1)PHC是否包括直腸壁靜脈曲張(rectalvaricesRV);
(2)PHC是否包括黏膜腫脹。Naveauetal認為直腸壁靜脈曲張和黏膜血管擴張(vascularectasiasVE)是PHC的惟一內鏡表現。
發病機率
 門脈高壓性腸病
門脈高壓性腸病(1)實驗組患者選擇標準不一:如Naveauetal選擇64例酒精性肝硬化患者進行研究而Binietal的研究則包括多種病因的肝硬化患者;
(2)PHC判定標準不一;
(3)檢查方法不同:大多數學者套用結腸鏡進行研究但Zamanetal對71例等待行肝移植的肝硬化患者進行乙狀結腸鏡檢查發現PHC為2.8%(2/71)而同樣行乙狀結腸鏡檢查Goenkaetal報導PHC在門脈高壓患者中發病率為12%(9/75)。
綜合多位學者的PHC在門脈高壓患者中發病率大致為40.6%(668/1647)若除外乙狀結腸鏡檢查PHC發病率約為43.8%(657/1501)皆高於對照組4.5%(15/334)。
診斷標準
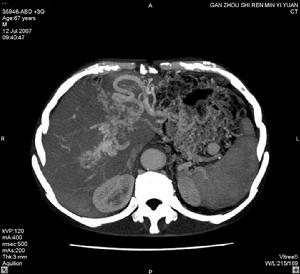 門脈高壓性腸病
門脈高壓性腸病Binietal將PHC定義為結腸炎樣病變和/或血管病灶。結腸炎樣病變表現為結腸黏膜腫脹紅斑顆粒樣變瀰漫分布的暗紅色改變易脆性和/或自發性出血;血管病灶表現為櫻桃紅點征毛細血管擴張或血管發育異常改變。
血管發育異常改變指病變位於結腸黏膜直徑約10mm並伴有一供血管外觀呈絨球狀;櫻桃紅點征是指散在的清亮的紅色斑點周圍為完整黏膜。Binietal尚提出PHC的分級標準共分為三級:結腸黏膜紅斑;結腸黏膜紅斑並伴有黏膜馬賽克樣改變;櫻桃紅點征毛細血管擴張或血管發育異常改變。
發病部位
 門脈高壓性腸病
門脈高壓性腸病組織學表現Lampsetal套用HE和CD34染色的方法調查了46例門脈高壓患者及24例對照組結腸黏膜的組織學情況與對照組相比有73.9%(34/46)門脈高壓患者的結腸黏膜血管擴張中間層血管迂曲明顯分枝增多;但未見任何慢性結腸炎那樣的黏膜瀰漫性改變其他改變尚有黏膜輕度水腫固有層黏膜灶性浸潤灶性黏膜結構紊亂以及腺上皮反應性改變等。結腸鏡下PHC病灶活檢示PHC結腸黏膜組織學改變主要是黏膜毛細血管數目及直徑增加基底層增厚且無明顯炎細胞大量浸潤。4PHC的臨床表現PHC多是因下消化道出血行結腸鏡檢查發現而PHC所致出血較少見約占4%;亦缺乏特異的臨床表現。
門脈病變
 門脈高壓性腸病
門脈高壓性腸病肝硬化的發生,其病變嚴重程度與門脈高壓程度成正比。一直以來,臨床上多把肝硬化、肝癌並發上消化道出血歸咎於食管靜脈曲張破裂出血,而事實上,門脈高壓性胃病及肝源性潰瘍則是另一類不容忽視的主要病因之一。據一項統計顯示,在肝硬化門靜脈高壓合併上消化道出血的病例中,食管靜脈曲張破裂出血占48.11%,門脈高壓性胃病及肝源性潰瘍所致的出血占28.16%,而近年來門脈高壓性腸黏膜病變出血也不在少數。由於當時出血原因不明,出血後門脈壓以及局部血管張力下降,局部血管收縮,出血點迅速閉合,以至於之後的胃腸鏡檢查中找不到出血點,造成診斷的困難。
肝硬化、肝癌隸屬於中醫的“臌脹”、“黃疸”、“積聚”等範疇,病機多歸納為肝、脾、腎三髒受損、功能失調,氣、血、水濕壅積於中焦,分別形成以上本虛標實之證。三病息息相關,互相轉換演變,據傳統中醫記載後期病勢變化,隨時可見吐血、下血等危候。這些均和西醫的描述不謀而合。
病理生理
 門脈高壓性腸病
門脈高壓性腸病血管活性物質NO是一種有效的血管擴張因子由NOS催化L-精氨酸產生。Ohtaetal發現門脈高壓大鼠結腸黏膜中iNOSmRNA表達升高但eNOSmRNA表達無明顯升高認為NOS對局部結腸黏膜微結構和異常血流改變起重要作用。Chenetal檢測到患者血漿中胰高血糖素升高但其水平與PHC有無相關性可能在PHC形成過程中不起重要作用。
影響因素
 門脈高壓性腸病
門脈高壓性腸病食管曲張靜脈消失後PHC升高。對此矛盾的結果有學者質疑:PHC是由於食管曲張靜脈的消失直接引起或僅僅為PH病程進展的結果此尚待大宗長期對比資料研究。多項研究發現有肛直腸靜脈曲張者PHC少見可能是存在的曲張靜脈對結腸黏膜血流起減壓作用。
治療方法
 門脈高壓性腸病
門脈高壓性腸病內鏡治療Ohtaetal於結腸鏡下套用熱探頭成功治療了1例結腸黏膜血管發育異常病灶引起的急性出血術後隨訪4mo無再發出血。Kozareketal也有類似報導。Santoroetal尚有套用NdYAG雷射硬化縫扎治療結腸出血灶的報導。
TIPSBalzeretal首次為1例75歲因PHC出血的患者行TIPS治療術前示結腸內見多發的(50個以上)直徑達15mm的血管發育異常病灶術後9d結腸鏡示血管發育異常病灶的數目及大小均明顯減少術後4mo示結腸黏膜規則原病灶完全消失同時胃鏡示原有的胃靜脈曲張及PHG消失;術後隨訪18mo無消化道出血和腦病。
手術治療PHC病變彌散即使切除局部出血病變的腸段但術後仍可再發其他腸段出血故局部切除僅用於暫時止血而無助於根治。門腔分流手術不僅可進行PHC急性止血也可使局部腸黏膜病灶緩解但遠期臨床療效未見報導。上述所有治療方法由於例數較少尚無法對其療效做出確切評估。對PHC治療方法的選擇可能如PHG:內鏡治療或藥物治療TIPS手術治療。
