概述
擊出性骨折又稱眶底爆折。早在1889年,Lang首次報導一例由於眶底骨折引起眼球陷沒和復視的病例,以後King(194
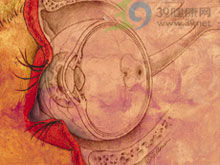 眼眶擊出性骨折
眼眶擊出性骨折4)又有報導,Smith(1957)正式命名擊出性骨折(blow-out fracture)。
 眼眶擊出性骨折
眼眶擊出性骨折原因
 眼眶擊出性骨折
眼眶擊出性骨折據Crumley(1977)324例致傷原因統計車禍占65%拳擊16%鈍器傷11%跌傷6%其他傷2%
其發生機理如下:
(一)眶內壓驟增學說 眼前部受到鈍器撞擊眶內組織向眶尖部擠壓眼內壓急劇上升壓力傳至眶壁致眶壁薄弱處發生骨折可使眶內軟組織如眶周圍脂肪下直肌和下斜肌疝上頜竇內並被嵌頓
Cramer等(1965)根據外傷的輕重將眶底骨折的傷情分為以下5種:
1線型 無骨折片移位
2天窗型 移位的骨片常在內側部保持連線另一端突入上頜竇內呈天窗狀
3嵌板型 肌折成為多數碎片致眶底下墜如吊床狀
4鑿開型 骨折片落入上頜竇內
5眶底全部脫離
(二)眶壁屈曲學說 1974年Fujino通過眼眶部力學模型實驗提出此種學說認為眶內壓驟增不能立刻引起眶底骨折作用於眶緣外力先使整個眶壁發生一過性變形屈曲爾後造成骨折影象診斷和眶內壁型骨折支持此種學說作者認為此學說實為眶內壓驟增學說的延續可以合二而一
眼底從內向外是向下傾斜故眶底最低處位於其前外部3mm的凹陷中在眶各壁的前後徑中此處最短平均為47mm眶底大部由上頜骨眶板和顴骨眶面組成約占眶底內外各半此外尚有一小部分為齶骨眶突
在上頜骨眶板與顴骨眶極之間為眶下溝向後與眶下裂相聯向前構成眶下管其外孔位於眶下緣下方約4mm處有眶下神經和眶下動脈通過故眶底骨折常發生頰部麻木眶下溝接近眶下裂內側1~3mm處骨壁最薄為發生骨折的常見之處
眼下直肌接近眶底但至眶底前部則由眼下斜肌及眶內脂肪秘隔開供給下直肌的神經由該肌中後1/3交界處進入其上部故在多數眶底骨折病例中不易損傷下直肌神經而只有下斜肌和下直肌受累
眶內側壁的篩骨紙樣板最薄為0.2~0.4mm故眶底骨折常伴有眶內側壁骨折
症狀
2眶緣觸診有無階梯狀變形和移位
3眶下神經分布區麻木有參考價值
4下直肌牽引試驗 結膜囊內表面麻醉用眼科有齒鉗從鞏膜挾住下直肌肌腱使眼球轉動如已被嵌頓則眼球向上運動受限可與健側比較(圖1)
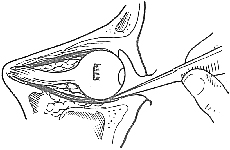 眼眶擊出性骨折
眼眶擊出性骨折圖1 下直肌牽引試驗
用鑷子夾持下直肌腱膜證明眼球鏇上運動已恢復者為陰性
5X線片有重要診斷價值攝鼻頦位鼻額位及側位片可發現下列病變:①上頜竇頂部有不正常的軟組織影②可見眶內組織脫入上頜竇頂部呈懸滴吊床樣陰影③有時可見血液和眶底骨片突入上頜竇中④眶底骨質缺損
6眶部CT掃描 軸位及冠狀面CT掃描能清晰地顯示骨折狀態和眶內容物脫出程度也可顯示面部其他骨折能為患者的傷情進行綜合評價
臨床表現
1局部症狀 眼瞼腫脹皮下瘀血結膜下出血皮下氣腫及眶內氣腫
2復視 為眼下直肌嵌頓於骨折縫隙所致兩眼向上看時出現此症常於急性反應消退後出現眼球向下移位也是引起復視的原因之一
3眼球下移 為眶內軟組織墜入上頜竇內所致用一線在眼前水平拉直可看出傷側瞳孔較健側為低
4眼球陷沒 早期因眶內水腫出血僅呈眼球突出傷後數日反應消退方出現眼球陷沒主要因為眶腔增大和眶內脂肪疝入上頜竇所致同時與眶內脂肪感染壞死球後粘連以及眼外肌瘢痕縮短等晚期病變也有重要關係
5眼球運動受限 常為眼球垂直軸運動受限發生機理尚無定論眶內壓驟增學說認為是下直肌嵌頓於骨折部位所致Koonreef(1982)根據解剖學研究認為眼球運動障礙是因眼外肌周圍結締組織出血腫脹導致神經功能障礙而引起Hammerschlag(1982)通過CT掃描分析發現下直肌運動受限是因眶內容物脫出牽引肌肉使之扭曲而引起
6眶下神經分布區麻木 為眶下神經損傷所致麻木範圍為下瞼頰部處翼和上唇此症也發生於眶下緣骨折並非擊出性骨折所特有約有半數患者麻木可在一年內消退
7視力障礙 發生率為20%~30%原因有下列6種須及時檢查作出診斷搶球視力:
(1).角膜外傷晚期可引起角膜白斑
(2).虹膜破裂脫離虹膜癱瘓瞳孔散大固定晚期可引起青光眼
(3).晶體脫位或半脫位晚期可引起白內障
(4).視網膜病變
(5).視神經管骨折視神經萎縮
(6).眼球穿透傷此傷為早期眶底修復的禁忌症故應仔細檢查作出診斷並予及時處理
分類
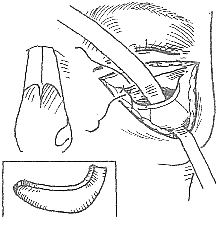 眼眶擊出性骨折
眼眶擊出性骨折眶底骨折常涉及面部其他部位骨折有不同分型法
一.Converse等(1967)分類法
1眶底骨折 ①單純性眶底骨折眶緣無損傷②複雜性眶底骨折有眶緣和面部骨折
2眼眶多形性骨折 ①線形骨折涉及上頜骨和顴骨②眶底粉碎性骨折伴有面中部骨折③顴骨骨折額顴縫分離眶底顴部向下移位
二.Crumley等(1977)分類法
1單純眶底骨折
2眶緣及眶底骨折
3顴骨鼎足形骨折
4中央部複合骨折(Le Fort二型骨折)
檢查
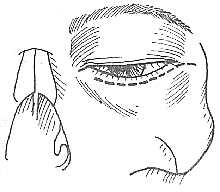 眼眶擊出性骨折
眼眶擊出性骨折X線片有重要診斷價值攝鼻頦位鼻額位及側位片可發現下列病變:①上頜竇頂部有不正常的軟組織影②可見眶內組織脫入上頜竇頂部呈懸滴吊床樣陰影③有時可見血液和眶底骨片突入上頜竇中④眶底骨質缺損
眶部CT掃描軸位及冠狀面CT掃描能清晰地顯示骨折狀態和眶內容物脫出程度也可顯示面部其他骨折能為患者的傷情進行綜合評價
治療
 眼眶擊出性骨折
眼眶擊出性骨折(一)睫毛下切口進路 在局麻下於下瞼睫毛下沿皮膚自然縐紋做橫切口分離眼輪匝肌至眶緣在皮膚切口中部縫一絲線將皮瓣向下牽引顯著眶下緣橫行切開骨膜自眶底骨膜外進行廣泛分離探查眶底骨板找到骨折處松解被嵌頓的下直肌和其他眶內組織將其拉入眶內根據眶下壁骨缺損的大小與形狀取自體髂骨削成瓦片形蓋於骨缺損處進行眶底修復手術操作須嚴格無菌
(二)下穹窿切口進路 在下穹窿行浸潤麻醉局麻藥液中加少量腎上腺素以減少出血沿下穹窿做切口向內外眥延伸剝離內下外三個眶壁的骨膜探查眶底骨質缺損松解嵌頓的下直肌並將其和眶內軟組織一同回納眶內根據具體情況行眶底修復術此進行可將眶底充分暴露便於操作並避免了面部瘢痕
(三)上頜竇進路 麻醉和切口與上頜竇根治術相同鑿開上頜竇前壁吸出竇內血塊向上頜竇頂部探查先在下直肌的嵌頓處繞縫一線作為牽引協助剝離之用然後將游離的下直肌向上推入眶內儘可能使骨折片復回復位鑿開上頜竇內側壁對孔由此填入碘仿紗條作為支持和固定之用填塞物應維持10~15日此法便於回納眶內組織且面部不遺留瘢痕但對修復眶底不如以上方法便利
(四)眶—上頜竇聯合進路 即鼻眼聯合進路系Kirkegaard(1986)根據取長補短原則將上述二三方法聯合套用使操作方便療效提高
相關報告
爆裂性眼眶骨折是特殊類型的眶底骨折,巨大的致傷物作用於眼球,使眶內壓驟然升高以致在眶底部位發生骨折,眶內軟組織嵌頓於骨折處,致眼球內陷、雙眼復視、眼球運動受限。尚可出現眼球併發症。現將我們遇到的1例右眼眶爆裂性骨折、視網膜震盪報告如下。
1 病例資料
40歲,男,1997年12月13日面部被拳擊傷,就診時雙眼瞼高度腫脹,皮下瘀血,左眼球未見明顯異常,右眼球結膜下出血、水腫,前房積血、眼球輕度內陷。當時拍眶骨X線片及CT片均未發現骨折,給予抗感染助吸收治療,傷後3天,眼瞼腫脹稍減,檢查所見:右眼視力外下方30cm指數,眼球運動向上、外受限,眼底後極部水腫滲出、眼球內陷,眼球突出度右眼10mm,左眼15mm,無復視。第8天起右眼球向外側運動障礙逐漸緩解,向上運動受限仍存在。於1998年2月27日再次經CT檢查,水平掃描見眶下壁骨板斷裂,並向上頜方向移位,部分眶內容物疝入上頜竇(見圖1),冠狀掃描見眶內側壁骨板不連續,內直肌部分嵌入篩竇內。因患者有顧慮,故未行手術治療。經對症治療觀察傷後5月,現視力外下方30cm指數、眼位正,向上運動受限,眼球突出度與傷時一樣。眼底黃斑區病灶已吸收,色素沉著。
2 討論
爆裂性眼眶骨折的形成機制有二:(1)外力作用於眼眶內的軟組織,通過力的傳導作用於眶壁薄弱處,發生骨折;(2)力直接作用於眶緣,眶緣可塑性變化和力的傳導引起眶壁骨折。多傾向於前者。根據本病例病史及局部徵象,致傷物是從正面及偏外側打擊,當外力衝擊眼底部軟 圖1 見眶下壁骨板斷裂,並向上頜方向移位,部分眶內容物疝入上頜竇組織時,眶內容物被壓向眶尖部,眶內壓突然升高,借液壓傳導作用於眶底,使眶下壁骨板斷裂,並向上頜方向移位。該患者傷後即有眼球內陷及眼球向上、外運動受限,經CT掃描確定為內側壁及下壁骨折伴軟組織嵌頓,符合爆裂性眶底骨折的臨床特點及對沖原理。從傷後的第8天開始,眼球向外側運動障礙逐漸緩解,但CT檢查內直肌並無自行解除嵌頓,這可能為內直肌或周圍組織的出血、水腫被吸收的結果。本例雖有明顯的眼球內陷及運動障礙,但由於黃斑區損傷嚴重,視力明顯下降,故雙眼無復視症狀。
相關用藥
報告社會不斷發展,人們的社會交往活動逐漸增多,交通事故也不斷增加,其頭面外傷明顯有增加趨勢。現代影像學的進展,對各種眼眶外傷的診斷,治療及預後判斷水平明顯提高,隨之對其治療方法亦不斷增多,各種手術治療也更趨完善。
眼眶外傷
社會不斷發展,人們的社會交往活動逐漸增多,交通事故也不斷增加,其頭面外傷明顯有增加趨勢。現代影像學的進展,對各種眼眶外傷的診斷,治療及預後判斷水平明顯提高,隨之對其治療方法亦不斷增多,各種手術治療也更趨完善。
(1)眼眶軟組織損傷(contusion of the orbital soft tissue) 眼眶軟組織損傷是常見的眼眶外傷,主要包括眼瞼、眼球、眶脂肪、眼外肌的損傷。
臨床表現:外傷後立即出現眼瞼腫脹,皮下出血,結膜下出血,重則引起眶內軟組織腫脹,出血而眼球突出,更重者視力喪失。 診斷:眼部軟組織損傷診斷並不困難,如出現眼球突出或眼球運動障礙應引起注意。必要時行超聲或CT檢查,常可顯示眶內軟組織腫脹,密度增高,甚至有高密度的出血。
治療:按一般眼外傷常規處理。有皮膚裂傷時注射破傷風抗毒素,口服廣譜抗菌素防止感染。必要時口服糖皮質激素可減輕眶區腫脹。如有視神經損傷或眶骨折也應對症處理。
(2)眼眶異物傷(orbital foreign body) 也稱眼眶穿孔傷,是指各種銳器切割或穿入 眶內軟組織。異物所經過的眼組織均可損傷,如眼球、眼外肌、視神經、鼻旁竇等,也可因各種槍彈傷直接進入眶內。
臨床表現:各種外傷均有傷道,傷道可大可小,根據致傷物而不同,較小的金屬異物進入眼眶速度較快,傷口較小,且迅速閉合而難於尋找傷口。較大的異物傷的傷口多不整齊。
眶內植物性異物最終要導致眶內感染,尤其是原因不明的眼眶炎症、瘺管均應考慮有異物的可能。有時可能因外傷時間較長而遺忘。
眶內金屬異物如彈傷類因致傷速度較快,一般不引起感染。超聲、CT或MRI均可發現異物的存在,但金屬異物應禁忌做MRI檢查。
治療:植物性異物在抗炎的基礎上,儘早取出。金屬異物一般可長期存留於眶內軟組織中,除非有可能引起視功能或眼球運動障礙時才考慮取出。
(3)眼眶骨折最常見的眼部鈍傷引起的眼眶骨折稱爆裂性骨折(blow-out fracture of the orbit)。致傷物多為直徑大於5cm的物體如拳擊傷、肘擊傷、網球傷,而現在交通事故、摔傷等均可造成眼眶爆裂性骨折。其作用力經面部傳至眶底、眶內壁而發生骨折:在骨折的同時由於壓力作用,眶內軟組織或眼外肌向眶外突出,出現典型的臨床體徵:眼球內陷和復視。
臨床表現:眼眶爆裂性骨折早期眼瞼腫脹,眼球突出,待水腫消退後出現眼球內陷和復視。
典型的臨床表現診斷並不困難。最後診斷還需要CT。水平和冠狀CT顯示眶內壁或眶底骨折,眶內軟組織或肌肉向鼻旁竇突出。
治療:早期使用糖皮質激素可減輕眼眶軟組織水腫,加快恢復,減輕眼外肌的麻痹也有一定療效。但水腫消退後,如出現眼球明顯內陷或復視,應根據情況及早施行手術修復。
(4)視神經間接損傷(indirect i njuries of the optic nerve) 亦稱外傷性視神經病變,這是臨床上並非少見的視神經損傷。因可導致視力永久喪失而受到臨床醫生關注。
視神經間接損傷常為頭面部閉合性損傷所致或為其一部分,尤其是前額部的損傷,據稱是因外傷傳導至視神經骨管引起。典型者為視盤,視網膜正常,而視力喪失。
臨床表現:致傷原因如機車摔傷、高空墜落傷、各種車禍等,由於多數病人傷後合併腦外傷昏迷,等清醒後發現單側或雙側視力喪失或僅存光感。檢查除視力喪失外,瞳孔直接對光反應消失,眼底正常。
現代影像學檢查尤其是薄層CT可顯示眶內段視神經正常或增粗,視神經管骨折或正常。後組篩竇、蝶竇骨折或積血,前床突骨折等表現均提示視神經有可能挫傷。
當然少數病人傷後可能有些殘餘視力,數小時或數天后消失,也有部分病人傷後視力喪失,經過治療或自然恢復少許視力。
治療:目前對視神經間接損傷治療尚有爭議。現有幾種治療意見。
①糖皮質激素治療:傷後發現視力喪失或急劇下降,應早期給予大量糖皮質激素。臨床常用靜脈注射甲基強的松龍,每日1000mg,持續5~7天。根據情況減量或改用其他糖皮質激素。大量糖皮質激素治療視神經挫傷的機制是來源於腦挫傷的治療,確切原理尚不清楚,但可明顯減輕腦水腫,這是目前臨床最常用的治療方法。確有少數病人經過治療後恢復部分視力,但恢復至0.1以上者較少,這可能與視神經損傷的程度有關。
甲基強的松龍是一種合成的糖皮質激素,這種高濃度的水溶液特別適用於需要作用強、起效快的激素治療的疾病,它具有較強的抗炎、免疫抑制及抗過敏作用。治療應在傷後8h內開始,初始劑量為30mg/kg,並應在醫生監護下。
英迪特球後注射:英迪特主要成分為胞二磷膽鹼和肌苷。動物實驗結果表明有促進因化學物質所致模型大鼠視神經損傷的修復作用。可用於各種視神經萎縮和各種視神經病變。注射前用2ml滅菌生理鹽水溶解藥物1支(300mg),每次注射1支,隔日1次。同時給予甘露醇、神經生長因子、神經營養劑等。
②視神經管減壓:由於本病主要是視神經管內段視神經挫傷,水腫或出血引起的視力喪失,有學者主張視神經管減壓。國內外報告療效不一,但應嚴格掌握適應證。
近期國外視神經損傷的研究機構根據大量統計學資料研究表明,間接性視神經損傷,不論是否使用糖皮質激素,和是否行視神經管減壓均不改變最終的視力預後,即任何治療可能對最終結果不起明顯作用。
不管治療結果如何,筆者認為目前儘管視神經損傷的病因尚不清楚,治療方法各異。但遇此病人應積極治療,採用大劑量糖皮質激素,選擇合適病人行視神經管減壓術。因為這可能對病人是最後一次有可能恢復部分視力的機會,應全力挽救視功能。
(四)眼眶腫瘤
眼眶腫瘤主要治療方法為手術切除,部分腫瘤對藥物治療可能有效或是治療的一個重要方法,但往往被臨床醫生所忽視。現僅介紹與藥物治療有關的眼眶腫瘤。
1.兒童時期眼眶腫瘤
眼眶腫瘤的發病年齡與腫瘤類型有一定關係。兒童時期常見眼部腫瘤為嬰兒型血管瘤、橫紋肌肉瘤、組織細胞病、血液病等。
(1)嬰兒型血管瘤(infantile hemangioma) 也稱毛細血管瘤(capillary hemangioma),
草莓痣。主要侵及眼瞼皮膚,也可侵及眼眶,或同時侵及口腔。這是嬰兒時期最見的皮膚
病變。
臨床表現:患兒多在出生後不久或數月內眼瞼皮膚出現血管瘤,開始體積較小,逐漸增大,速度較快,色鮮紅,如病變位置較深皮膚色澤可正常。局部隆起,哭鬧時病變增大,病變主要發生在上眼瞼內側,侵及眶內時出現眼球突出。患兒年齡愈小,病變增長愈快,病變也可波及顏面部。多數患兒1歲後自行停止增長,7歲時76%自行消退,所以嬰兒型血管瘤是一種自愈性病變。病變消退過程中顏色變淡,病變變薄,後逐漸接近正常皮膚。
診斷:眼眶擊出性骨折臨床診斷容易,但應和發生於眼眶內上方的腦膜腦膨出,眼眶橫紋肌肉瘤區別。如病變侵及眶內,超聲、CT或MRI可顯示不規則占位病變,增強明顯。
治療:眼眶擊出性骨折自愈性疾病,治療的目的是防止出現併發症,如上瞼下垂、弱視和斜視,否則可觀察。
嬰兒型血管瘤的治療方法較多,如藥物治療、硬化劑注射、冷凍、雷射、放射治療和手術切除等。糖皮質激素治療效果較好,一般無明顯副作用,深受醫生和家屬歡迎。
眼科疾病
| 眼睛是人類感觀中最重要的器官,大腦中大約有一半的知識和記憶都是通過眼睛獲取的。讀書認字、看圖賞畫、看人物、欣賞美景等都要用到眼睛。眼睛能辨別不同的顏色、不同的光線,再將這些視覺 人的眼睛非常敏感,形象轉變成神經信號,傳送給大腦。由於視覺對人如此重要,所以每個人每隔一兩年都應檢查一次視力。以防止眼睛疾病給人類帶來的痛苦也難以想像的.得到及時治療 |
