 肺包蟲病
肺包蟲病病原學
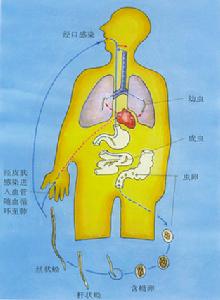
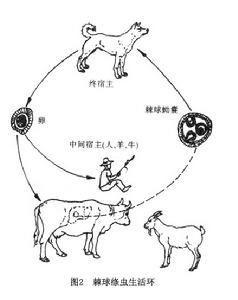 肺包蟲病 病原學
肺包蟲病 病原學六鉤蚴進入肺後,逐漸發育成包蟲囊腫,約半年長大至1~2cm,由於肺組織疏鬆、血流循環豐富及胸腔負壓吸引等因素,六鉤蚴在肺內生長速度比在肝腎內快,平均每年增長至原體積的1~2倍,達2~6cm左右,囊腫最大的可達20cm,囊液重達3000g以上。包蟲囊腫含有外囊和內囊。內囊是包蟲囊腫的固有囊壁,厚度僅1mm,壓力卻高達13.3~40kPa(100~300mmHg),易破。內囊又可分為內、外兩層,內層為生髮層,很薄,分泌無色透明囊液,產生很多子囊和寄生蟲頭節,如脫落於囊腔內,即成為包蟲沙。外層無細胞,多層次,半透明,乳白色,具有彈性,外觀酷似粉皮。外囊是人體組織對內囊的反應形成的一層纖維性包膜,包繞著整個內囊,厚約3~5mm。內外囊間為潛在腔隙,無液體和氣體,也不粘連。
肺包蟲囊腫80%為周邊型,右肺多於左肺,下葉多於上葉。右肺血流量略多,與肝臟較近,二者之間有較豐富的淋巴管相通,這可能是右肺多見的原因。囊腫多為單發,占65%~75%,多發者一般是2~3個,一側或雙側。約17%~22%並發其他部位囊腫,肺、肝並發的最常見,占13%~18%。
病理
 肺包蟲病 病理片
肺包蟲病 病理片臨床表現
根據中國1950~1985大組病例分析,肺包蟲病占人體包蟲病的14.81%(2408/16258),男多於女(約2:1),兒童占25%~30%,40歲以下的占大多數,年齡最小1~2歲,最大60~70歲。
 臨床表現 胸痛
臨床表現 胸痛多數患者無明顯陽性體徵,囊腫較大的可致縱隔移位,在小孩可能出現胸廓畸形。患側叩診濁音,呼吸弱,有胸膜炎或膿胸的則有相應體徵。
輔助檢查
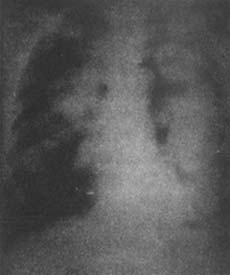 肺包蟲病X線表現
肺包蟲病X線表現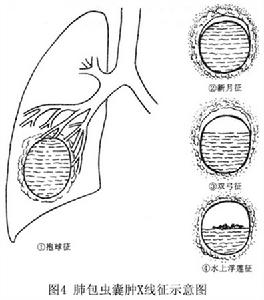 肺包蟲病X線示意圖
肺包蟲病X線示意圖如囊腫破裂,內容物咳淨,又未發生感染,胸片上表現為薄壁邊緣光滑的含氣囊腫。以後囊腔逐漸縮小,僅留有一些纖維化陰影。如囊腫破後發生感染,則囊壁增厚,周圍有慢性炎症出現的可見肺浸潤片狀影。如破入胸腔,有胸腔積液或液氣胸。
診斷
 肺包蟲病
肺包蟲病目前對肺內塊狀陰影在X線或超聲導引下經皮或經纖支鏡穿刺取活檢或細胞學檢查的不少,但需注意,疑為包蟲囊腫的忌行囊腫穿刺,以免引致囊液外溢,產生過敏反應或包蟲病播散等嚴重併發症。
治療
主要是手術切除,無特效藥物。目前試用的有甲苯米唑及丙硫苯唑,有使生髮層和原頭蚴退化變質的作用,臨床上能看到一些療效,症狀有所改善,部分囊腫停止增長或縮小。還有吡喹酮,臨床效果不明顯,或可在術前套用以減少術後復發。目前藥物療法僅用於多發囊腫無法手術的患者。肺包蟲囊腫一般呈進行性生長,能“自愈”的極少,絕大多數遲早將因囊內壓力增設而破裂,產生嚴重並發平,因此要及時確診並進行手術。
手術方法主要有內囊摘除和肺葉切除2種。根據囊腫大小、數目多少、部位、有無並發感染及胸膜是否粘連決定手術方式。術中要注意防止囊腫破裂,囊液外溢入胸腔或胸壁軟組織,以免引起包蟲病變播散或過敏反應。
麻醉:一般全麻氣管內插管,如無特殊必要,不用雙腔插管,手術間不需要單側肺萎縮。較大的囊腫,如雙腔插管不順利,操作過程中囊腔有破裂可能。手術過程中囊腫在摘出前都有破裂,有從呼吸道吸入囊液或內囊碎片的危險,要注意。
 手術治療
手術治療單純囊腫切除或在較近囊腫處做切口。
手術方法:
1、內囊完整摘除法開胸分離粘連後,因囊腫多在近周邊處,肺表面有時可見到覆蓋的纖維蛋白層。摘除前在肺周圍用紗布填滿覆蓋,僅露出準備作切口取囊部位,並準備好有強吸力的吸引器,便於囊腔意外破裂時及時吸出其內容物,避免污染胸腔。然後小心切開囊腫外包繞的肺纖維層,刀稍傾斜,免垂直接切入內囊。因內囊壓力較高,外囊切開一小口後,即可見白色內囊壁從切口膨出,延長切口,請麻醉師從氣管插管用力打氣,藉助肺壓把內囊腔推出。一般因內外囊間無粘連,可以把囊腔完整取下。內囊取出後,外囊上有細支氣管口漏氣,先用紗布堵上,然後縫合修補,其殘腔壁較多的可切除或內翻,然後縫合,完全消滅殘腔。
2、內囊穿刺摘除術在囊腫部位周圍用紗布塗擦,或用雙氧水沖洗以殺滅原頭蚴。過去常用甲醛塗抹,有進入支氣管漏口發生嚴重支氣管痙攣的可能,現已不用。殘腔中有支氣管漏氣要一一縫合,再從周圍至底部全層(較大的可分數次)縫合,消滅殘腔。
3、肺切除用於囊腫已破裂,肺組織有嚴重感染,並發支氣擴張、肺纖維化、膿胸、支氣管胸膜瘺或肺癌不能除外的患者。手術中如有可能最好先游離出支氣管,鉗夾住,避免術間擠壓肺組織時,囊腔破向支氣管,引起病變播散或窒息死亡。
4、特殊類型包蟲病的處理如同時有肝及肺囊腫的,可以一次手術。雙側有病變的先處理病變較大或有併發症的一側,肺囊腫有支氣管胸膜瘺的,先閉式引流,待感染控制,體力恢復後再行肺切除。
相關詞條
參考文獻
1、http://ask.39.net/question/2979473.html
2、http://disease.91.cn/dictionary/jbsc/wkx/xwk/200608/2408_4.htm
3、http://www.huoguan.com/disease/d2_d12/42226/pathogeny.html
