 顱內低壓綜合徵
顱內低壓綜合徵疾病概述
 顱內低壓綜合徵
顱內低壓綜合徵正常顱內壓的範圍,由腰椎穿刺測定應在7.84~11.8kPa(80~120mmH2O)之間。一般顱腦損傷後的顱內壓,常有不同程度的升高,而表現為低顱壓者較少,間或有些病人傷後早期曾經有過顱內壓升高,嗣後又出現顱內低壓,其發生率約為5%。所謂顱內低壓綜合徵,系指病人側臥腰穿壓力在7.84kPa以下所產生的綜合性症候群,臨床表現與顱內壓增高相類似,只因處理方法各異,必須慎加區別。造成顱內低壓的原因,可能原發於傷後腦血管痙攣,使脈絡叢分泌腦脊液的功能受到抑制,亦可能繼發於腦脊液漏、休克、嚴重脫水、低血鈉症、過度換氣以及手術或腰穿放出過多的腦脊液等。腰穿後頭疼已為人們所熟知,其機理一是腰穿本身所引起的脈絡叢反射性抑制或因丘腦下部腦脊液分泌中樞發生功能紊亂;二是腦脊液容量的減少。
Franksson曾指出,當顱內壓為100200mmH2O時,自腰穿針孔漏入硬脊膜外間隙的腦脊液,1天就可達240ml之多,而正常情況下腦脊液總量為100~160ml,分泌速率約為0.3ml/min,每天可產生400~500ml,故健康人一次快速放出腦脊液20ml,即可引起頭疼。Grant等(1991)認為頭疼可能是因代償性動脈擴張所致。另外,因外傷時腦脊液向椎管強力衝擊,造成腰神經根袖囊撕裂亦有可能使腦脊液漏入硬脊膜外間隙,從而導致低顱壓(Bell,1960)。
疾病原因
一、病因
 顱內低壓綜合徵
顱內低壓綜合徵主要是由於顱腔內容物的容積減少引起:
1.腦脊液容量的減少最為常見。
2.腦血容量的減少
3.腦組織的體積減少。
4.原發性顱內低壓綜合徵
二、發病機制
1.腦脊液容量的減少由於各種原因引起的腦脊液漏出,使腦脊液丟失是引起顱內低壓綜合徵的最常見原因也是其主要的發病機制。多見於腰穿後、外傷梗阻性腦積水分流術後及顱腦或脊髓術中釋放大量腦脊液等。
由於產生腦脊液的超濾和主動轉運過程發生障礙引起腦脊液的分泌減少,也是顱內低壓綜合徵常見的發病原因。其機制不十分清楚多數認為與局部脈絡叢血管的反射性痙攣脈絡叢的結構改變(絨毛基質的出血、纖維化及脈絡叢上皮的萎縮)控制腦脊液分泌的丘腦下部中樞紊亂和腦血流量的減少有關見於腦損傷或顱腦術後腦室脈絡叢的炎症腦膜腦炎、出血、頭顱放射照射和代謝性疾病(如糖尿病性昏迷)
 切片
切片3.腦組織的體積減少大塊腦組織或腦腫瘤的切除很少能夠引起顱內低壓綜合徵。重度高滲性脫水血液濃縮時的血液滲透壓增高和惡病質狀態,可因腦實質水分的減少而發生腦體積的縮減引起顱內低壓綜合徵。
4.原發性顱內低壓綜合徵也稱為自發性顱內低壓綜合徵指具有顱內低壓綜合徵的臨床表現,但無腰穿、外傷等原因的一種特殊類型的顱內低壓綜合徵。對其病因及機制存在疑問多數學者認為是由於脈絡叢血管舒縮功能紊亂引起腦脊液迅速被吸收或異常漏出所致;Schaltenbrand於1938年對其發病機制提出3種假說包括腦脊液的產生減少腦脊液的吸收過度以及腰骶段神經根袖撕裂和腦脊液漏出隨著影像學診斷技術的發展發現還與一些劇烈的運動、輕度外傷及先天畸形與脊膜漏孔有關。
疾病症狀
一、症狀體徵
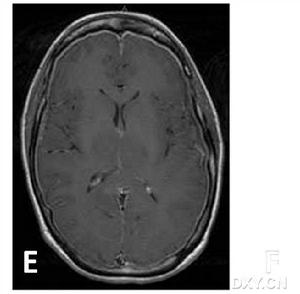 影像
影像二、臨床表現
1.多呈急性或亞急性起病
2.主要表現為直立性頭痛多位於額、枕部有時波及全頭或向項肩、背及下肢放射頭痛與體位有明顯關係,坐起或站立時頭痛劇烈,平臥位則很快消失或減輕患者被迫臥床不起
3.常合併噁心、嘔吐、頭昏或眩暈畏光耳鳴厭食疲倦、失眠情緒不穩、短暫的暈厥和精神遲鈍等。
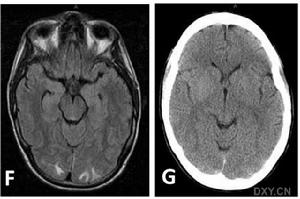
4.少數患者可有意識障礙精神異常及發熱;文獻報導過有失語、偏癱及一過性遺忘等有學者根據病因不同將其分為:原發性顱內低壓綜合徵;術後顱內低壓綜合徵;外傷後顱內低壓綜合徵;腰穿後顱內低壓綜合徵;及腰神經袖撕裂性顱內低壓綜合徵。體格檢查可有輕度頸部抵抗直立時心率減慢,神經系統常無陽性定位體徵腰穿檢查示腦脊液壓力低於70mmH2O,CSF常規化驗檢查多正常。CT或MRI示腦萎縮。以Gd-DTPA增強掃描MRI可顯示全腦硬腦膜瀰漫性強化腦垂直移位
5、併發症:常合併腦功能失調及精神遲鈍等表現,如噁心嘔吐、頭昏畏光暈厥耳鳴、厭食、疲倦、失眠情緒不穩等少數患者可有發熱意識障礙精神異常、失語、偏癱及一過性遺忘等。
疾病檢查
一、實驗室檢查:1.腦脊液檢查壓力低於70mmH2O,CSF常規化驗檢查多正常。2.必要的有選擇性的檢查依據可能的病因選擇血常規血電解質血糖免疫項目檢查,如異常則有鑑別診斷意義。
二、輔助檢查:1.CT或MRI常顯示腦萎縮。以Gd-DTPA增強掃描MRI可顯示全腦硬腦膜瀰漫性強化腦垂直移位。2.前庭功能測定也有鑑別診斷意義
三、相關檢查:腦脊液 腦脊液壓力
疾病診斷
 診斷
診斷1.病史詢問受傷時間、致傷原因、致傷時情況,了解傷後有無昏迷和近事遺忘、昏迷時程長短,有無中間好轉或清醒期,有無嘔吐及其次數,有無大小便失禁,有無抽搐、癲癎發作,肢體運動情況,接受過何種處理。傷前有無酗酒、精神失常、癲癎、高血壓、心臟病、腦中風等。
2.神經系統檢查重點檢查意識、瞳孔、肢體活動、錐體束征和腦膜刺激征等。
3.頭部檢查頭皮傷情況,眼瞼、結膜和乳突部有無淤血,耳、鼻、咽部有無出血和腦脊液流出。
4.生命體徵重點觀察呼吸、脈搏和血壓變化。
5.全身檢查有無頜面、胸腹臟器、骨盆、脊柱和四肢損傷。有低血壓和休克時更應注意合併傷。
6.頭顱X線平片檢查疑有顱骨骨折者應攝正、側位片。枕部著力傷加攝額枕位(湯氏位)片,凹陷性骨折攝切線位片。疑有視神經損傷攝視神經孔位片,眼眶部骨折攝柯氏位片。
7.腰穿了解蛛網膜下腔出血程度及顱內壓情況。重型傷顱內高壓明顯或已出現腦疝徵象者禁忌腰穿。
8.CT掃描是目前輔助診斷顱腦損傷的重要依據。能顯示顱骨骨折、腦挫裂傷、顱內血腫、蛛網膜下腔出血、腦室出血、氣顱、腦水腫或腦腫脹、腦池和腦室受壓移位變形、中線結構移位等。病情變化時應行CT複查。
9.MRI急性顱腦損傷患者通常不作MRI檢查。但對病情穩定的瀰漫性軸索損傷、大腦半球底部、腦幹、局灶性挫裂傷灶和小出血灶、等密度亞急性顱內血腫等,MRI常優於CT掃描。
疾病治療
 地塞米松
地塞米松Shenkin在1952年提出用5%的CO2氣體吸入的刺激療法治療因CO2的分壓降低或其他原因引起腦供血不足的病例。可試用麻黃鹼(麻黃素)、咖啡因、罌粟鹼、地塞米松及新斯的明等藥物輔助治療,刺激腦脊液的產生。對慢性脈絡叢炎患者可用透明質酸酶150~1500U,1~2次/d肌注,促進炎症消散。
因腰穿是引起顱內低壓綜合徵的常見原因。因此腰穿操作時應力求規範,選用細針,穿刺過程中應保持患者的體位避免移動,穿刺後保持去枕平臥6h以上。腰穿後顱內低壓綜合徵經上述治療48h仍無效時,可考慮用硬膜外自體血修補術(用自體血約15ml以1ml/3s注射速度注射到硬膜外腔),或硬膜外腔生理鹽水以20ml/h速度持續滴注48h,但應避免繼發感染。若上述方法無效,應行外科手術修補瘺口。
顱內低壓綜合徵分原發性和繼發性(症狀性)兩種。臨床上原發性顱內低壓症非常少見,文獻偶有報導,常見的是症狀性顱內低壓綜合徵。其病因往往與反覆腰穿、腦脊液漏或腦室引流不當致大量腦脊液丟失,或與嘔吐、脫水、全身慢性消耗及低血壓休克有關,也與脊髓麻醉和丘腦下部損傷引起的尿崩症有關,但最常見的原因為脫水、利尿劑使用不當。此類病人的診斷並不難,有直立性頭痛,有超劑量長時間使用脫水、利尿藥,水平側臥位腰穿測壓低於正常範圍即可診斷。
 甘露醇
甘露醇本組1例因頭部輕傷,在基層醫院每天靜脈滴注20%甘露醇750ml,長達30天,致使病人頭痛加重,臥床不起。轉我院後腰穿測壓為0.2kPa,經治療1個月始恢復正常。醫源性顱內低壓綜合徵多發生在一些基層醫療單位,因基層醫生常缺乏神經外科的專科知識,對病情常做出錯誤判斷,脫水藥的套用相當普通,不按用藥原則,常常逾時超量套用,直到病人出現顱內低壓症狀,才要求轉院或會診。
因此,如何正確使用脫水、利尿劑是一個值得高度重視的問題,特別在基層醫院更要引起注意。一方面要加強自身專業知識的學習,不可盲目施治;另一方面要充分認識濫用藥物的危害性,力求降低藥物的副作用。
護理要點
 顱內低壓綜合徵
顱內低壓綜合徵2、頭痛的護理臥床休息,儘量減少活動,以免症狀加重,患者採取最舒適的體位,可採取頭低腳高位,床位抬高30°,以改善腦脊液循環,有助於腦脊液的壓力上升。
3、靜脈補液的護理本組病例確診均予靜脈滴注3500~4000ml(生理鹽水1000ml,5%GS2500~3000ml),可增加CSF的生成,注意滴速均勻,不宜過快,保持輸液道的通暢,應選擇手背、上肢等較粗彈性較好的靜脈,避免靠近腕關節、肘關節部位,確保液體安全輸入。
4、腰穿的護理腰穿測壓仍是我國目前最主要、可靠方便的方法,腰穿時應選用細針頭進行,儘量少留取標本,僅供常規檢查即可。腰穿後去枕平臥6h,以避免CSF經腰穿針孔滲漏加重顱內低壓。術後應嚴密觀察患者面色、神志、瞳孔、生命體徵的變化,注意有無噁心、嘔吐等症狀,發現問題及時報告處理。
5、飲食護理鼓勵患者多飲用富含鹽分的湯水,補充體內的水、電解質,促進CSF的產生。
6、心理護理因顱內低壓所產生的頭痛、眩暈、噁心、嘔吐等常使患者精神不振,患者出現憂慮甚至恐懼等心理問題,我們根據患者的年齡、職業、社會背景、性格特點等制定不同的心理疏導措施,同時動員其家庭和親戚朋友等社會力量做患者的思想工作,減患者的心理負擔、穩定了心態。
預後
過去報導病死率在30%~50%近年來隨抗凝及溶栓治療的進展,病死率顯著下降至5%~30%而且長期預後良好關鍵是早期診斷早期治療。
對有明確危險因素,如顱內感染、顏面部病灶特別是危險三角內的癤、癰等化膿性病變、耳部病灶如中耳炎或乳突炎、蝶竇或篩竇炎症、頸深部或扁桃體周圍膿腫、上頜骨骨髓炎、糖尿病、心房纖顫血液病如真性紅細胞增多症先天性或獲得性凝血機制障礙、自身免疫性疾病等,應儘早進行病因治療.。
預防性治療可用抗血小板藥阿司匹林50~100mg/d噻氯匹定250mg/d對二級預防有肯定效果推薦套用;長期用藥中要有間斷期出血傾向者慎用。
