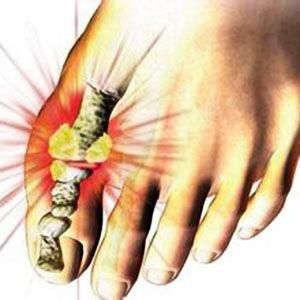
痛風是一種單鈉尿酸鹽(MSU)沉積所致的晶體相關性關節病,與嘌呤代謝紊亂及(或)尿酸排泄減少所致的高尿酸血症直接相關,屬代謝性風濕病範疇。痛風可並發腎臟病變,嚴重者可出現關節破壞、腎功能損害,常伴發高脂血症、高血壓病、糖尿病、動脈硬化及冠心病等。
作為一種慢性晶體性關節炎——痛風,高尿酸血症是痛風發生的基礎。 遺傳因素影響痛風和高尿酸血症發生和發展的全過程,單基因遺傳病可能影響尿酸代謝通路上的關鍵酶,SNP則可導致尿酸轉運蛋白的差異以及炎症反應的程度。 高尿酸血症和尿中尿酸過飽和,使尿酸鹽沉積到腎小管管腔或間質中,導致急性炎性反應。
痛風可伴發肥胖症、高血壓病、糖尿病、脂代謝紊亂等多種代謝性疾病。肥胖是痛風的主要危險因素之一,不同體重指數(BMI)的痛風患者有著不同的臨床特點, 需要針對不同病人給與個體化治療。
痛風患者常出現痛風石。在患者耳郭、關節周圍、肌腱、軟組織等周圍皮下可見。痛風石是淡黃色或白色大小不一的隆起或贅生物,質地偏硬,類似石子。 在身體的各個部位尤其是四肢形成的痛風石,不僅嚴重影響肢體外形,甚至會導致關節畸形、功能障礙、神經壓迫、皮膚破潰、竇道經久不愈,須接受手術治療。
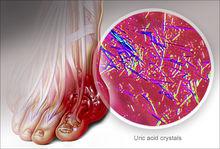 痛風的影像學表現
痛風的影像學表現歷史沿革
早在公元前5世紀,希波克拉底就有關於痛風(gout)臨床表現的記載。痛風一詞源自拉丁文Guta(一滴),意指一滴有害液體造成關節傷害,痛像一陣風,來得快,去得也快,故名痛風。古代痛風多好發於帝王將相,但隨著生活水平的提高,痛風/高尿酸血症(HUA)的患病率逐年增加。尿酸生成增加和(或)排泄減少均可導致HUA的發生。
痛風/高尿酸血症定義
國際上HUA定義為:正常嘌呤飲食狀態下,非同日兩次空腹血尿酸水平:男性血尿酸>420 μmol/L,女性血尿酸>360 μmol/L。當血尿酸水平超過關節單鈉尿酸鹽飽和度而析出沉積於外周關節及周圍組織時,稱為痛風。沒有痛風發作的HUA稱為無症狀HUA,因其沒有明顯的臨床症狀,尚未引起人們的足夠重視。
風險因素
一、肥胖
肥胖是痛風的危險因素,肥胖不僅增加痛風發生的風險,而且肥胖患者痛風發病年齡較早。隨著BMI的增加,痛風的發生率明顯升高,而且內臟脂肪與痛風的發生亦密切相關。
高甘油三酯血症和肥胖均是痛風的危險因素。肥胖可導致胰島素抵抗,通過多種途徑最終導致腎臟尿酸排泄減少。肥胖會引起游離脂肪酸增加,通過影響黃嘌呤氧化酶等的活性增加尿酸的合成。
二、飲酒
飲酒過量的酒精攝入是痛風發作的獨立危險因素。啤酒中含有大量嘌呤成分,因此誘發痛風的風險最大。
飲酒促進血尿酸水平升高的可能原因 :
(1)乙醇刺激人體合成乳酸,乳酸競爭性抑制腎小管尿酸排泌。
(2)乙醇可通過增加ATP降解為單磷酸腺苷,從而促進尿酸生成。
(3)某些酒類,特別是發酵型飲品如啤酒,在其發酵過程中產生大量嘌呤,長期大量飲用可促進HUA甚至痛風的發生。
(4)飲酒的同時常伴隨高嘌呤食物的攝入,更增加HUA和痛風的發生風險。
(5)長期大量飲酒導致的慢性酒精相關性肝臟疾病與胰島素水平升高有關,可抑制胰島素信號通路,增加胰島素抵抗風險,使尿酸重吸收增加,血尿酸水平升高。
三、高血壓
高血壓患者血尿酸水平與HUA的患病率均顯著高於非高血壓者。高血壓是痛風發作的獨立危險因素。對美國居民進行長達9年的隨訪,發現患有高血壓的參與者發生痛風的風險顯著高於非高血壓者。可能原因是:高血壓導致微血管病變後造成組織缺氧,之後血乳酸水平升高,抑制了尿酸鹽在腎小管分泌,最終引起尿酸瀦留導致HUA; 另外,不少高血壓患者長期套用利尿劑,袢利尿劑和噻嗪類利尿劑等均可促進血尿酸水平增加 。
四、高血糖
高血糖高血糖是HUA的危險因素。糖尿病患者嘌呤分解代謝增強、尿酸生成增加,血尿酸水平升高,而HUA可加重腎臟損傷,使腎臟尿酸排泄減少,進一步加重HUA的發生、發展。但血糖與血尿酸水平的變化並非線性相關。
五、富含嘌呤的食物
富含嘌呤的食物(如肉類、海鮮)可增加HUA/痛風發生風險。 果糖是唯一可升高血尿酸水平的碳水化合物,可促進尿酸合成,抑制尿酸排泄,故含果糖飲料等的大量攝人可使血尿酸水平升高。
六、某些藥物
多種藥物與HUA密切相關。袢利尿劑、噻嗪類利尿劑發生痛風的相對危險度分別為2.64和1.70。小劑量阿司匹林(75~150 mg/d)、環孢素、他克莫司和吡嗪醯胺等可促進血尿酸升高,增加痛風的發生風險。
流行病學
我國缺乏全國範圍痛風流行病學調查資料,但根據不同時間、不同地區報告的痛風患病情況,目前我國痛風的患病率在1%~3%,並呈逐年上升趨勢。
國家風濕病數據中心(Chinese Rheumatism Data Center,CRDC)網路註冊及隨訪研究的階段數據顯示,截至2016年2月,基於全國27個省、市、自治區100家醫院的6 814例痛風患者有效病例發現,我國痛風患者平均年齡為48.28歲(男性47.95歲,女性53.14歲),逐步趨年輕化,男:女為15:1。超過50%的痛風患者為超重或肥胖。
全球範圍內,已開發國家HUA/痛風患病率高於開發中國家。北美和西歐國家痛風較為常見,患病率為1%~4%,而前蘇聯、伊朗、馬來西亞等地區痛風患病率較低。
流行病學研究表明高尿酸血症與CKD進展至終末期腎病相關。
就診原因
《2016年中國痛風診療指南》顯示,痛風患者最主要的就診原因是關節痛(男性為41.2%,女性為29.8%),其次為乏力和發熱。男女發病誘因有很大差異,男性患者最主要為飲酒誘發(25.5%),其次為高嘌呤飲食(22.9%)和劇烈運動(6.2%);女性患者最主要為高嘌呤飲食誘發(17.0%),其次為突然受冷(11.2%)和劇烈運動(9.6%)。
就診時,醫生將對患者的臨床表現作出評估,必要時會藉助X-線檢查和實驗室檢查(即生化檢查),以此確診。
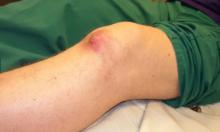 痛風的臨床表現
痛風的臨床表現治療
目前痛風治療主要包括兩方面內容——治療痛風發作時疼痛和炎性反應。預防痛風發作,降低血尿酸<6 mg/dl(357μmol/L)。無論是否合併CKD,痛風患者均需要終身降尿酸治療,除非不耐受或出現不良反應。
對於肥胖的痛風患者,在關注血尿酸的同時,注意引導患者規律運動,監測血壓、血糖、血脂、肝臟轉氨酶等指標,給予綜合治療,維持血尿酸達標,儘可能減少受累關節數。
低嘌呤飲食,保持合理體重,戒酒,多飲水,每日飲水2000ml以上。避免暴食、酗酒、受涼受潮、過度疲勞和精神緊張,穿舒適鞋,防止關節損傷,慎用影響尿酸排泄的藥物如某些利尿劑和小劑量阿司匹林等。防治伴發病如高血壓、糖尿病和冠心病等。
秋水仙鹼秋水仙鹼早期用於痛風發作時,控制症狀的速度快。2012美國風濕病協會(ACR)指南指出,急性痛風發作36 h內服用秋水仙鹼,而前驅期套用可阻止痛風發作。腎功能不全時仍為一線藥物,但要減量,因腎功能不全會顯著減少其清除率、增加藥物毒性。多達20%的口服藥物是通過腎臟原樣排泄,而在嚴重腎功能衰竭患者中,秋水仙鹼的半衰期是正常腎功能患者的2~3倍。同時,秋水仙鹼不能通過透析清除,因此,其毒性在CKD患者中是加劇 。
痛風石的手術適應症主要涉及以下幾個方面 :
(1)痛風石導致肢體畸形並引起功能障礙而影響日常生活;
(2)壓迫皮膚,已經形成或即將出現皮膚破潰;
(3)竇道形成,粉筆樣物質滲出或伴有不同程度的感染;
(4)關節活動障礙,神經受壓出現卡壓症狀。
痛風石直徑<1 cm,建議積極保守治療。也有學者認為痛風石一旦形成,一般很難再吸收,直徑>1.5 cm者爭取儘早手術。
大部分痛風患者通過藥物即可控制病情發展,而少數患者經內科治療後,療效不佳甚至無效,尿酸鹽結晶沉積於關節、肌腱,逐漸形成痛風石 。12%-15%的痛風患者罹患痛風石。最終表麵皮膚破潰,形成潰瘍或竇道。研究表明,痛風創面不癒合發生率高達23%,傷口換藥時間可達6~8周。平均癒合時間長達4個月,給患者日常生活、心理及肢體功能造成了巨大影響。
痛風患者若尿酸控制不理想,急性痛風會反覆發作,不利於創面癒合。痛風創面由於血運差,細胞再生力弱,創面常常經久不愈。 本組患者入院時創基條件較差,且常常存在不同程度的感染,局部紅、腫、熱、痛等炎症表現明顯。術前創面每日換藥,根據藥物敏感試驗結果,選用敏感抗生素濕敷創面,同時套用紅光治療儀行物理治療,必要時聯合套用醫療成本較低的簡易負壓引流裝置,改善創基效果顯著。
預防
儘管膳食因素對痛風發病的影響已被大量研究證實,但調查發現痛風患者及醫生對痛風飲食知識的知曉率僅分別為22%和37.2%。 如下是飲食相關的具體建議:
一、鼓勵豆製品的攝入 。
大豆食品富含蛋白質、大豆異黃酮和多不飽和脂肪酸。6個流行病學調查顯示,大豆類食物攝人與血尿酸水平、高尿酸血症及痛風無關;5項干預試驗發現,豆類蛋白儘管升高血尿酸水平,但相比於亞洲人的攝入量,血尿酸水平升高程度對臨床的影響可以忽略。最新一項國內研究發現,給予高尿酸血症患者豆類高蛋白飲食3個月,血尿酸水平顯著降低。
二、鼓勵攝取低脂牛奶和優酪乳
一項研究證實,無論短期還是長期攝入奶製品特別是脫脂牛奶及低熱量優酪乳都會降低尿酸水平。另外牛奶中的糖巨肽和G600均有抗炎的作用,可能通過減輕單鈉尿酸鹽在關節的炎性反應從而減輕痛風急性發作。
三、鼓勵食用蔬菜水果
對中國和韓國的飲食調查均發現,食用富含嘌呤的蔬菜、水果並沒有增加血尿酸水平。蔬菜為主的飲食可以降低尿酸水平,即使食用菠菜也觀察到同樣的效果。而櫻桃含有的花青素具有降低尿酸、抗炎、抗氧化作用,可防止痛風的發作。
四、限制蛋白攝入總量
五、限制含糖飲料
向痛風患者強調不喝或少喝含糖飲料,不吃或少吃包裝食品如糕點、甜點、冷飲等,在烹飪時應注意儘量少加糖,減少富含果糖的水果的攝入;同時向社會大力宣傳過量攝入糖製品對健康的危害。