流行病學
感染方式通常由吸入感染性飛沫從人到人傳播尤其在空氣不流通的環境中。從消化道攝入和皮膚原發性接種少見。結核病的發病率在經濟發達中國自20世紀以來已有所下降,但在許多發展中中國,結核性鞏膜炎仍是一個重要的臨床醫學課題。新發生的病例每年仍達400萬~1000萬並有100萬人死於結核病。中國約有5.5億人受到結核桿菌感染,活動性肺結核病人約有500萬,每年約有13萬人死於結核病最近幾年來全世界結核性鞏膜炎不但沒有減少,反而出現增加趨勢。這主要與結核桿菌的變異且產生抗藥性以及各種原因所致的機體免疫力低下有關。
病因
結核桿菌屬於分枝桿菌,為專一細胞內寄生菌,與其他分枝桿菌有共同的特徵和染色特性主要分為人、牛、鳥、鼠等型,在人類疾病中以人型最常見。
發病機制
結核桿菌最常侵及的部位是肺尖部,但肺下葉和其他任何區域都可受累大部分病例是數月或1年前獲得的活動性結核,而不是結核桿菌的再感染或首次感染。結核感染的基本變化為變態反應、滲出反應和增生反應由於機體抵抗力的強弱和過敏程度的不同,使病情向好轉和惡化兩方面演變。好轉的表現是病灶的吸收,甚至完全消失以及硬結和鈣化惡化的表現為病灶的浸潤進展和溶解與擴散。肺結核可向遠端器官擴散如通過淋巴或血液傳播至眼部產生鞏膜炎或鞏膜外層炎。結核性鞏膜炎可由結核桿菌直接侵犯鞏膜或對結核菌蛋白(tuberculoprotein)的免疫反應引起。
臨床表現
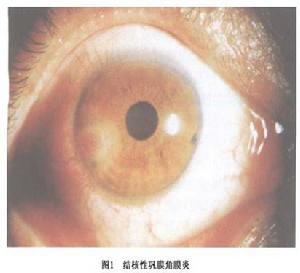 結核性鞏膜炎
結核性鞏膜炎眼瞼結核是由眼瞼皮膚損傷的直接感染或體內結核病灶的播散所致。初起為大小不等的硬化性結節,以後發生乾酪樣變,表面潰爛穿孔,形成瘺管,經久不愈。潰瘍癒合後形成瘢痕性瞼外翻。結膜結核以青年女性多見,單眼,表現為結核球、結核樣狼瘡、皰疹性結核性角膜炎等。早期症狀輕微,僅眼部不適病情加重時可有結膜充血、畏光、流淚等。角膜結核年輕女性為多,易復發,多繼發於鄰近組織。臨床表現類似於匐行性角膜潰瘍的結核性角膜潰瘍、基質角膜炎、泡性角膜炎、深層中央性角膜炎。結核性葡萄膜炎是內因性葡萄膜炎之一,表現為結核性前葡萄膜炎、結核性脈絡膜炎、慢性結核性葡萄膜炎等。視網膜結核多數因體內其他部位的結核病灶的結核桿菌經血液循環至視網膜而感染或鄰近組織蔓延到視網膜,男性多見,主要表現為結核結節、結核性視網膜炎和視網膜靜脈周圍炎,若反覆出血可導致增生性玻璃體視網膜病變或繼發性視網膜脫離。眼眶結核中以結核性眼眶骨膜炎比較常見,局部皮膚形成潰瘍骨質破壞瘺管形成皮膚與眶骨膜粘連等。
併發症
 視網膜
視網膜診斷
結核病可通過痰、尿、眼組織和其他體液Ziehl-Neelsen染色表現為抗酸桿菌及37℃以下作L?wenstein-Jensen培養找到結核桿菌而確定診斷皮內試驗和胸片有助於診斷。因培養需幾周后才呈陽性,只要在眼組織和痰中發現抗酸桿菌可做出全身結核的推測性診斷。必要時可作診斷性治療,Jackson的方案為乙胺丁醇400mg,2次/d;異煙肼300mg,1次/d;利福平600mg,1次/d或維生素B6(pyridoxine)50mg,1次/d,治療6個月。若症狀和體徵改善可做出診斷。結核性鞏膜炎的確診需活檢。鞏膜組織內發現抗酸桿菌,但痰及其他體液內沒有是局限結核病的特點免疫介導性結核性鞏膜炎的診斷大多數很難成立或不可能確診,取決於伴隨的眼部表現和通過陽性PPD試驗,胸部X線和痰培養陽性確定既往或現有的全身結核病。
檢查
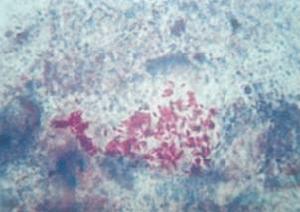 抗酸桿菌
抗酸桿菌2.病理學檢查 鞏膜切片表現為多核巨細胞和特徵性含有抗酸桿菌的乾酪樣肉芽腫。
其它輔助檢查
1.超聲掃描檢查 B超可見眼球後部鞏膜變厚、隆起突向玻璃體腔以及球後水腫;可見因後鞏膜炎所致脈絡膜視網膜脫離球後水腫圍繞視神經則可見“T”形體徵。A超顯示眼球壁後部增厚表現高大的“穗”狀回聲
2.CT、MRI檢查 CT掃描顯示後部的眼環增厚,也可見視神經與眼球連線處增粗,眼球突出球後水腫同時可見。注射增強劑可使影像更清晰。MRI掃描也顯示後部眼球壁增厚呈長T1、T2信號,增強掃描可以強化。通過加權像信號強弱可以區分脈絡膜、視網膜,對診斷後鞏膜炎很有價值。
3.FFA 可顯示視網膜色素上皮脫離、滲出性視網膜脫離、視盤水腫黃斑囊樣水腫。在滲出性視網膜脫離早期表現為斑駁狀脈絡膜背景螢光,中期出現彌散的多個針尖大小的強光區,晚期視網膜液體顯色。脈絡膜皺褶表現為螢光和弱螢光區的條紋狀。視網膜條紋不能顯示螢光。後鞏膜炎的FFA是非特異性的。
治療
 異煙肼
異煙肼糖皮質激素對所選擇的患者可能是有益的輔助治療藥物。這類藥物對重症患者可獲得引人注目的轉機。對於儘管經適當的藥物治療,但仍發熱、厭食和衰弱的患者可迅速退熱,並可以減少滲出以保護視功能。後鞏膜炎經球後注射糖皮質激素能使鞏膜炎症得以緩解,對於減輕疼痛甚為有效。前部結膜下注射糖皮質激素可致鞏膜穿孔,應禁忌。但全身或局部套用糖皮質激素有時可使感染加重。糖皮質激素應儘可能局部套用或口服潑尼松5~20mg,1次/d,上午8∶00頓服。待炎症控制後緩慢減量漸停,短程最好不超過3~4周。免疫介導性結核性鞏膜炎的治療包括局部、逐漸減量的糖皮質激素和如果有結核性活動性病變的全身抗結核藥物套用。
其他方法:包括散瞳,改善患者的營養條件和生活環境;增強機體抵抗力給予支持性藥物如維生素、鈣劑、中藥等。對抑制炎症,保護視功能有一定作用應配合使用。
