 歐氏絲蟲
歐氏絲蟲來源出處
 歐氏絲蟲
歐氏絲蟲班氏絲蟲病
 歐氏絲蟲
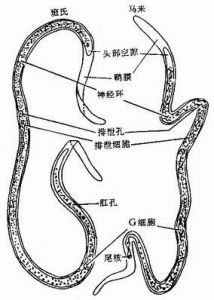
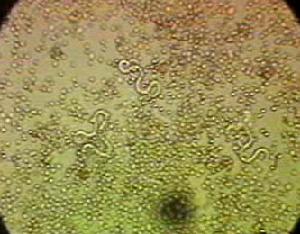
歐氏絲蟲班氏絲蟲的形態 成蟲細長如絲線,乳白色,表面光滑。雄蟲大小可達42mm×0.15mm。雌蟲較大,105mm×0.3mm。雌雄互相纏繞,定居於大淋巴管及淋巴結內。卵胎生,雌蟲交配後產出細長的幼蟲──微絲蚴。
班氏絲蟲的生活史 分蚊體內和人體內兩個階段。蚊吸血時將人血中的微絲蚴吸入其胃內。微絲蚴脫去鞘膜,穿過胃壁經體腔進入胸肌,活動減弱,蟲體伸直,然後縮短,變粗,形似臘腸,稱臘腸狀蚴。脫皮2次後臘腸狀蚴逐漸變長,發育為感染性幼蟲──絲狀蚴。蚊體內的發育需10~14天。絲狀蚴離開蚊的胸肌,經血腔達喙部,於蚊吸血時逸出,從叮刺傷口進入人體,迅速進入附近的皮下小淋巴管,再移行到較深部位(如下肢、陰囊、精索、腹股溝、腎盂等)的淋巴管、淋巴結,在此發育。脫皮2次,於侵染人體4個月後發育為成蟲,成蟲以淋巴液為食,壽命可達12年。微絲蚴產出後經胸導管移行至血循環。它在人體內的壽命約2~3個月。班氏微絲蚴多數白天聚集在肺部微血管,傍晚後出現於外周血液,高峰為晚10時至次日凌晨2時。這稱為夜現周期性,最早在中國廈門發現。其機理不詳,可能與氧氣吸入量、肺部微血管的舒縮狀態等有關。南太平洋一些地區的班氏微絲蚴呈晝現周期性,或許認為這是另一個種的絲蟲。
流行學 本病流行廣泛,在東半球分布於北緯40°至南緯28°,在西半球分布於北緯30°至南緯30°之間的熱帶、亞熱帶地區,以亞洲、非洲較嚴重。在中國,曾流行於山東、河南、江蘇、安徽、上海、浙江、福建、台灣、江西、湖南、湖北、廣東、廣西、四川、貴州等地。人是唯一的終寄主,在自然界未發現保蟲寄主。傳染源為血中含微絲蚴的早期患者及無症狀的帶蟲者(微絲蚴血症者)。晚期象皮腫患者中多無微絲蚴,不是主要的傳染源。傳播媒介為4屬30餘種蚊如中華按蚊、微小按蚊、淡色庫蚊和致倦庫蚊。絲蟲病的流行有明顯的地方性與季節性。在中國感染季節一般在5~10月,這時的溫度、濕度利於蚊蟲孳生及微絲蚴在蚊體內的發育。人口密度和環境衛生亦與流行有關。
病理變化 主要是成蟲對淋巴系統的損害。血中的微絲蚴一般不引起病變及臨床症狀。成蟲寄生於淋巴管、淋巴結內,常扭結成團。幼蟲及成蟲的代謝產物、雌蟲子宮分泌物以及死亡蟲體的裂解物,均可刺激淋巴系統,引致炎症,淋巴管壁水腫,嗜酸性粒細胞、嗜中性粒細胞和淋巴細胞浸潤,淋巴結腫大、出血。成蟲死亡後會引起明顯炎症反應,乃至組織壞死、嗜酸粒細胞性膿腫。長期慢性炎症可使淋巴管腔狹窄,淋巴循環受阻,淋巴管壁破裂,組織間隙瀦留淋巴液,淋巴液中蛋白質濃度高,刺激皮下纖維組織增生,皮膚變粗變厚,形如象皮,稱為象皮腫。此處血循環障礙,汗腺、皮脂腺及毛囊功能受損,抵抗力降低,極易招致細菌感染,引起急性炎症或慢性潰瘍。這些情況又加重淋巴管的阻塞和纖維組織增生。象皮腫多見於下肢和陰囊,亦可見於上肢、乳房和陰唇,患部皮膚乾燥,汗毛脫落,顏色加深,局部有沉重、脹痛及麻木感。下肢象皮腫嚴重者,增生組織突出如贅瘤狀。若淋巴循環阻塞,則阻塞部位遠端的淋巴管內壓力增高,形成淋巴管曲張,多見於股部、腹股溝、精索、陰囊等處。若阻塞發生於精索、睪丸淋巴管,可致睪丸鞘膜積液。若主動脈前淋巴結或腸淋巴乾受阻,則從小腸吸收的乳糜經腰淋巴乾反流入腎,從曲張破裂的淋巴管溢出,隨尿排出體外,形成乳糜尿。
臨床表現 病程分為三期:①潛伏期。從絲狀蚴侵入人體至血內發現微絲蚴,一般為10~20個月,多無症狀,亦可有蕁麻疹、短時發熱、輕度淋巴結腫大、血中嗜酸粒細胞增多等表現。②急性期。主要表現為淋巴系統炎症。腹股溝和股部淋巴結腫大、疼痛、壓痛,3~5天自行消退。淋巴結炎可單獨發生或伴有淋巴管炎。淋巴管炎則多伴有淋巴結炎,下肢多見。發作多自腹股溝或股部淋巴結腫痛開始,然後有一紅線沿大腿內側淋巴管走行自上向下蔓延,即離心性淋巴管炎,俗稱“流火”(細菌感染引起的淋巴管炎為向心性)。炎症可蔓延至皮內毛細淋巴管,局部皮膚紅腫、灼熱,似丹毒,反覆發作後皮膚增厚,腿圍增粗。腹腔淋巴管炎、腹膜後淋巴結炎可致腹痛。精索、睪丸、附睪的淋巴管炎可致局部腫痛,全身症狀有寒戰、發熱(38~40℃,2~3天)、頭痛、食欲不振等,局部症狀可不顯著,這稱為絲蟲熱。③晚期。主要表現為淋巴循環障礙及阻塞的症狀,如淋巴管曲張、鞘膜積液、乳糜尿、象皮腫等。
診斷 主要靠從血液中查到絲蟲微絲蚴。常用的方法有鮮血片法、厚血膜法和濃集法,均於夜間9時至次晨2時之間自耳垂或手指採血檢查。免疫學方法如皮內試驗、間接螢光抗體試驗、酶聯免疫吸附試驗等可用作輔助診斷及流行學調查手段。
治療 乙胺嗪(海群生)為治療的首選藥物。本藥吸收排泄快,毒性低,對絲蟲成蟲及微絲蚴均有殺滅作用。服藥後大量微絲蚴被殺滅,可引起異性蛋白質過敏反應,表現為發熱、寒戰、頭痛、乏力、噁心、嘔吐、肌肉關節疼痛等,口服阿司匹林可減輕反應,反應重時應暫停乙胺嗪。乙胺嗪又可以3%的比例摻入食鹽中,在一定範圍內全民服用3~6個月,可使當地的微絲蚴陽性率明顯下降。乙胺嗪又可配成10%霜劑塗抹皮膚,藥物可被皮膚吸收進入淋巴液。左鏇四咪唑和呋喃嘧酮亦有療效。急性淋巴管炎和淋巴結炎可用保泰松、阿司匹林、潑尼松等治療。鞘膜積液、乳糜尿、象皮腫等可行手術治療,象皮腫也可用捆綁烤熱療法。
馬來絲蟲病
由馬來絲蟲寄生於人體引起的疾病。馬來絲蟲的成蟲和微絲蚴似班氏絲蟲而略小。生活史亦似班氏絲蟲,主要傳播媒介為中華按蚊、嗜人按蚊、東方伊蚊、常型曼蚊等。幼蟲在蚊體內約經7天即發育為感染性幼蟲。成蟲主要寄生於人體表淺淋巴系統,很少侵犯內臟或深部淋巴系統,多見於下肢(尤其是小腿和足背)淺層淋巴管和淋巴結,引起急性炎症,發作頻繁,症狀亦較重,反覆發作可致象皮腫。鞘膜積液、陰囊象皮腫及乳糜尿等泌尿生殖系統症狀體徵少見。馬來絲蟲除感染人體外,亦可感染猴、貓、穿山甲等。馬來絲蟲病僅分布於亞洲,如中國、朝鮮、日本、東南亞、印度、斯里蘭卡、印度尼西亞、菲律賓等地,分布範圍多與班氏絲蟲病重疊。在中國主要分布於長江以南、江蘇、上海、浙江、安徽、福建、江西、湖北、湖南、河南、廣東、廣西、四川、貴州等地,不見於台灣及山東。兩種絲蟲病純流行區的毗鄰地帶可見範圍不大的混蟲感染區。馬來絲蟲微絲蚴亦有夜現周期性,出現於周圍血液的尖峰時間為晚8時至次晨4時。馬來絲蟲病的診斷同班氏絲蟲病,治療亦用乙胺嗪,但劑量較小,療程較短。治程中過敏反應較重。預防亦同班氏絲蟲病。
羅阿絲蟲病
由羅阿絲蟲寄生於人體皮下組織引起的疾病。流行於西非及蘇丹。學名中Loa一詞系剛果土語,意為“眼蟲”,因該絲蟲的成蟲常移行到眼部,故名。成蟲寄生於人體皮下組織,到處竄行,形成遊走性皮膚腫塊,常見於背、腋、腹股溝、頭皮、眼皮,亦見於眼前房、球結膜等處。雌蟲在移行過程中間歇地產出微絲蚴。微絲蚴具鞘膜,進入血流,呈晝現周期性,夜間則集中於肺部,患者為唯一傳染源。中間寄主為白晝吸血的幾種斑虻。微絲蚴被吸入虻腸中後,移行到其脂肪體內,經7天發育為感染性幼蟲,並移行至口器,於虻叮人時自其口器逸出,經吸血傷口浸入人體。1年後發育為成蟲,此時方引起遊走性腫物(可大如雞蛋,持續數小時至數日)、皮膚瘙癢及蟻行感、結膜炎等症狀。診斷靠血中檢獲微絲蚴或於皮下組織、眼結膜下查獲成蟲。乙胺嗪治療有效。摘出成蟲的手術簡便可靠。
盤尾絲蟲病
由盤尾絲蟲寄生於人體皮下組織引起的疾病。流行於非洲中部和墨西哥、南美北部等地。流行區的人在溪河邊活動時被蚋叮咬而受染,常致眼部病變乃致失明,故本病又稱河盲症。盤尾絲蟲成蟲大於淋巴型絲蟲,寄生於胸、腹、腰、腿、頭部皮下組織,周圍形成纖維包膜,表現為皮下結節,內含2條或更多的成蟲,大小約5~25mm,不痛,局部皮膚瘙癢。微絲蚴無鞘膜,產於皮下結節內,可鑽到結節周圍組織及淋巴管、血管內,但外周血液中很少見,無明顯周期性。成蟲若寄生於眼眶附近,微絲蚴可經淋巴管或微血管移行至眼球,引起角膜、虹膜、脈絡膜、視網膜的炎症,亦可損傷晶狀體、玻璃體,造成視力障礙,甚至失明。傳染源為患者,尚未發現家畜保蟲寄主。傳播媒介及中間寄主為蚋。蚋的口器粗短,不適深刺,吸血時亦吸入大量組織液,微絲蚴隨組織液吸入蚋的消化道內,隨後移行至胸肌,6~7天后發育成感染性幼蟲──絲狀蚴,移行至蚋的下唇,於蚋叮人時浸入人體。有報導感染後40天即出現症狀。本病確診靠皮下結節處表皮活體檢查檢獲微絲蚴。乙胺嗪可殺滅微絲蚴,但應注意過敏反應,對成蟲無效。靜脈注射蘇拉明可殺滅成蟲。皮下結節可用手術摘出。
簡介
絲蟲寄生於人體淋巴系統或皮下組織引起的慢性寄生蟲病。常見的蟲種有馬來布魯線蟲(簡稱馬來絲蟲)、斑氏吳策線蟲(簡稱斑氏絲蟲)、羅阿羅阿線蟲(簡稱羅阿絲蟲)及鏇盤尾線蟲(簡稱盤尾絲蟲),前兩者分布廣泛,以熱帶地區為多見,在中國南方也很常見;後兩者見於非洲及南美洲。馬來絲蟲和斑氏絲蟲寄生在人體淋巴系統,引起淋巴管的發炎和阻塞。早期臨床表現為反覆發作的急性淋巴管炎,晚期馬來絲蟲可引起象皮腫,斑氏絲蟲則引起乳糜尿。其中間宿主及傳播媒介為按蚊、庫蚊及伊蚊。成蟲所產生的微絲蚴晚間出現於患者末梢血液中,為蚊媒吸吮後發育為感染期幼蟲再次叮咬時傳播給他人。羅阿絲蟲寄生在患者皮下組織,微絲蚴在白天出現於血液中,為斑虻屬蠅吸吮後,在其體內發育為感染期幼蟲。臨床表現為遊走性皮下腫塊,局部有痛感。盤尾絲蟲寄生在人體暴露部位的皮下組織,形成固定的結節,以頭部為常見,所產生的微絲蚴隨淋巴液散布至附近組織,在眼部附近寄生時可引起失明,故又稱為河盲症,病變附近皮膚刮片檢查可找到微絲蚴。蚋屬為其中間宿主及傳播媒介。診斷依據末梢血液檢到微絲蚴,皮試及血清免疫學反應有參考價值。海群生治療有效。
概述
該病是由絲蟲(由吸血節肢動物傳播的一類寄生性線蟲)寄生在脊椎動物終宿主的淋巴系統、皮下組織、腹腔、胸腔等處所引起。兩種絲蟲引起絲蟲病的臨床表現很相似,急性期為反覆發作的淋巴管炎、淋巴結炎和發熱,慢性期為淋巴水腫和象皮腫,嚴重危害流行區居民的健康和經濟發展。
診斷
以實驗室檢查為標準,從外周血液、乳糜尿、抽出液中查出微絲蚴和成蟲即可確診。
治療措施
治療藥物主要是海群生(hetrazan,又名乙胺嗪diethylcarbamazine,DEC)。海群生對兩種絲蟲均有殺滅作用,對馬來絲蟲的療效優於班氏絲蟲,對微絲蚴的作用優於成蟲。國內海群生的常用療法為4.2g7日療法治療班氏絲蟲病;1.5~2.0g3~4日療法治療馬來絲蟲病。患者服藥後可因大量微絲蚴的死亡而引起變態反應,出現發熱、寒戰、頭痛等症狀,應及時處理。為了減少海群生的副作用,現在防治工作中廣泛採用了海群生藥鹽,按每人每天平均服用海群生50mg計,製成濃度為0.3%的藥鹽,食用半年,可使中、低度流行區的微絲蚴陽性率至1%以下,且副作用輕微。近年我國研製成功抗絲蟲新藥呋喃嘧酮(furapyrimidone),對微絲蚴與成蟲均有殺滅作用,對兩種絲蟲均有良好效果。用總劑量140mg/kg體重7日療法,對班氏絲蟲病的療效優於海群生。
對象皮腫患者除給予海群生殺蟲外,還可結合中醫中藥及桑葉注射液加綁紮療法或烘綁療法治療。對陰囊象皮腫及鞘膜積液患者,可用鞘膜翻轉術外科手術治療。對乳糜尿患者,輕者經休息可自愈;也可用1%硝酸銀腎盂沖洗治療。嚴重者以顯微外科手術作淋巴管-血管吻合術治療,可取得較好療效。
病理改變
1.急性期過敏和炎症反應幼蟲和成蟲的分泌物、代謝及蟲體分解產物及雌蟲子宮排出物等均可刺激機體產生局部和全身性反應。早期在淋巴管可出現內膜腫脹,內皮細胞增生,隨之管壁及周圍組織發生炎症細胞浸潤,導致淋巴管壁增厚,瓣膜功能受損,管內形成淋巴栓。浸潤的細胞中有大量的嗜酸性粒細胞。
2.慢性期阻塞性病變淋巴系統阻塞是引起絲蟲病慢性體徵的重要因素。由於成蟲的刺激,淋巴管擴張,瓣膜關閉不全,淋巴液淤積,出現凹陷性淋巴液腫。以後淋巴管壁出現炎症細胞浸潤、內皮細胞增生、管腔變窄而導致淋巴管閉塞。以死亡的成蟲和微絲蚴為中心,周期浸潤大量炎症細胞、巨噬細胞、漿細胞和嗜酸性粒細胞等而形成絲蟲性肉芽腫,最終導致淋巴管栓塞。阻塞部位遠端的淋巴管內壓力增高,形成淋巴管曲張甚至破裂,淋巴液流入周期組織。由於阻塞部位不同,患者產生的臨床表現也因之而異。
⑴象皮腫(elephantiasis):是晚期絲蟲病最多見的體徵。象皮腫的初期為淋巴液腫。若在肢體,大多為壓凹性水腫,提高肢體位置,可消退。繼之,組織纖維化,出現非壓凹性水腫,提高肢體位置不能消退,皮膚彈性消失。最後發展為象皮腫,肢體體積增大,有大量纖維組織和脂肪以及擴張的淋巴管和積留的淋巴液,皮膚的上皮角化或出現疣樣肥厚。
⑵睪丸鞘膜積液(hydroceletestis):由於精索、睪丸的淋巴管阻塞,使淋巴液流入鞘膜腔內,引起睪丸鞘膜積液。但也有少數病人系由於急性炎症反應所致,故在消炎後即可恢復。
⑶乳糜尿(chyluria):是班氏絲蟲病患者的泌尿及腹部淋巴管阻塞後所致的病變。
除上述病變外,女性乳房的絲蟲結節在流行區並不少見。此外,絲蟲還偶可引起眼部絲蟲病,脾、胸、背、頸、臂等部位的絲蟲性肉芽腫,絲蟲性心包炎、乳糜胸腔積液,乳糜血痰,以及骨髓內微絲蚴症等。
3.隱性絲蟲病也稱熱帶肺嗜酸性粒細胞增多症,臨床表現為夜間發作性哮喘或咳嗽,伴疲乏和低熱,血中嗜酸性粒細胞超度增多,IgE水平顯著升高,胸部X線透視可見中下肺瀰漫性粟粒樣陰影。
流行病學
絲蟲病是我國五大寄生蟲病之一。男女老少均可感染。流行區微絲蚴感染率高峰多在21~30歲。班氏絲蟲病呈世界性分布,主要流行於熱帶和亞熱帶;馬來絲蟲病僅限於亞洲,主要流行於東南亞。我國中部和南部的山東、河南、安徽、江蘇、上海、浙江、江西、福建、廣東、廣西、海南、湖南、湖北、貴州、四川和台灣等16個省、市、自治區有絲蟲病流行。
臨床表現
急性期的臨床症狀表現為淋巴管炎、淋巴結炎及丹毒樣皮炎等。淋巴管炎的特徵為逆行性,發作時可見皮下一條紅線離心性地發展,俗稱“流火”或“紅線”。上下肢均可發生,但以下肢為多見。當炎症波及皮膚淺表微細淋巴管時,局部皮膚出現瀰漫性紅腫,表面光亮,有壓痛及灼熱感,即為丹毒樣皮炎,病變部位多見於小腿中下部。在班氏絲蟲,如果成蟲寄生於陰囊內淋巴管中,可引起精索炎、附睪炎或睪丸炎。在出現局部症狀的同時,患者常伴有畏寒發熱、頭痛、關節酸痛等,即絲蟲熱。有些患者可僅有寒熱而無局部症狀,可能為深部淋巴管炎和淋巴結炎的表現。
慢性期阻塞性病變由於阻塞部位不同,患者產生的臨床表現也因之而異:包括象皮腫、睪丸鞘膜積液、乳糜尿等。
除上述病變外,女性乳房的絲蟲結節在流行區並不少見。此外,絲蟲還偶可引起眼部絲蟲病,脾、胸、背、頸、臂等部位的絲蟲性肉芽腫,絲蟲性心包炎、乳糜胸腔積液,乳糜血痰,以及骨髓內微絲蚴症等。
隱性絲蟲病的臨床表現為夜間發作性哮喘或咳嗽,伴疲乏和低熱,血中嗜酸性粒細胞超度增多,IgE水平顯著升高,胸部X線透視可見中下肺瀰漫性粟粒樣陰影。
輔助檢查】
分為病原診斷和免疫診斷。前者包括從外周血液、乳糜尿、抽出液中查微絲蚴和成蟲;後者為檢測血清中的絲蟲抗體和抗原。
1.病原診斷
⑴血檢微絲蚴:由於微絲蚴具有夜現周期性,取血時間以晚上9時至次晨2時為宜。
1)厚血膜法:取末梢血60µl(3大滴)塗成厚片,乾後溶血鏡檢。如經染色可減少遺漏並可鑑別蟲種。
2)新鮮血滴法:取末梢血1大滴於載玻片上的生理鹽水中,加蓋片後立即鏡檢,觀察微絲蚴的活動情況。本法適用於教學及衛生宣傳活動。
3)濃集法:取靜脈血1~2ml,經溶血後離心沉澱,取沉渣鏡檢。此法可提高檢出率,但需取靜脈血,且手續較複雜。
4)海群生白天誘出法:白天給被檢者口服海群生2~6mg/kg體重,於服後30~60分鐘間採血檢查。此法可用於夜間取血不方便者,但對低度感染者易漏診。
⑵體液和尿液檢查微絲蚴:微絲蚴亦可見於各種體液和尿液,故可於鞘膜積液、淋巴液、腹水、乳糜尿和尿液等查到微絲蚴。可取上列體液直接塗片,染色鏡檢;或採用離心濃集法、薄膜過濾濃集法等檢查。含乳糜的液體可加乙醚使脂肪充分溶解,去除上面的脂肪層,加水稀釋10倍後,以1500~2000rpm離心3~5分鐘,取沉渣鏡檢。
⑶成蟲檢查法:
1)直接查蟲法:對淋巴系統炎症正在發作的患者,或在治療後出現淋巴結節的患者,可用注射器從可疑的結節中抽取成蟲,或切除可疑結節,在解剖鏡下或肉眼下剝離組織檢查成蟲。取得的蟲體,按常規線蟲成蟲標本製作技術,殺死固定,然後置線蟲透明液中,鏡檢、定種。
2)病理切片檢查:將取下的可疑結節,按常規法製成病理切片鏡檢。若為絲蟲性結節,可見結節中心有成蟲,其周圍為典型的絲蟲性病變。
2.免疫診斷可用作輔助診斷。
⑴皮內試驗:不能用作確診病人的依據,可用於流行病學調查。
⑵檢測抗體:試驗方法很多,目前以絲蟲成蟲冰凍切片抗原間接螢光抗體試驗(IFAT)、成蟲冰凍切片免疫酶染色試驗(IEST)及馬來絲蟲成蟲或微絲蚴的可溶性抗原酶聯免疫吸附試驗(ELISA)的敏感性和特異性均較高。
⑶檢測抗原:近年來國內製備抗絲蟲抗原的單克隆抗體進行ELISA雙抗體法和斑點ELISA法分別檢測班氏和馬來絲蟲循環抗原的實驗研究已獲初步進展。
預防
1.普查普治及早發現患者和帶蟲者,及時治癒,既保證人民健康,又減少和杜絕傳染源。普查應以1周歲以上的全體居民為對象,要求95%以上居民接受採血。
2.防蚊滅蚊3.加強對已達基本消滅絲蟲病指標地區的流行病學監測。在監測工作中應注意:①對原陽性病人複查復治;對以往未檢者進行補查補治;同時加強流動人口管理,發現病人,及時治療直至轉陰。②加強對血檢陽性戶的蚊媒監測,發現感染蚊,即以感染蚊戶為中心,向周圍人群擴大查血和滅蚊,以清除疫點,防止繼續傳播。
治癒標準
經徹底治療後,不發生臨床症狀或體徵,以及實驗室檢查無微絲蚴即為治癒。
資料來源
1、http://www.51qe.cn/pic/40/13/11/18/122.htm
2、http://www.wiki.cn/wiki/%e4%b8%9d%e8%99%ab%e7%97%85
