病理病因
 急性全自主神經失調症
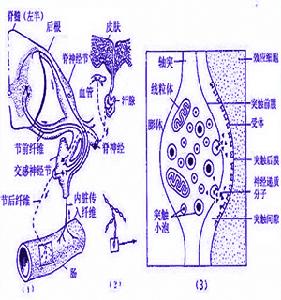
急性全自主神經失調症中醫學認為本病應屬郁證範疇,此病多有情志致病因素,一般辨證當屬肝氣鬱滯。歷代醫家對本病的記載頗多,如明・徐春甫《古今醫統・郁證門》:“郁為七情不舒,遂成鬱結,既郁日久,變病多端。”指出本病以情志致病、臨床症狀多樣為其特點。朱丹溪《丹溪心法・六郁》已將郁證列為一個專篇並指出“氣血沖和,萬病不生,一有怫鬱,諸病生焉。故人身諸病多生於郁”,氣血郁滯日久可變生他證,如氣滯化火傷陰,肝陰虛,肝腎同源,日久而成肝腎陰虛之證;憂思氣結傷心,致心陰不足,心火亢盛,水火失濟;肝氣鬱滯,肝木克伐脾土,脾失健運,日久致脾腎兩虛等。故任老師認為頑固性自主神經功能失調多為虛實夾雜之證,並與肝、腎、心、脾有關。
發病機制
 急性全自主神經失調症
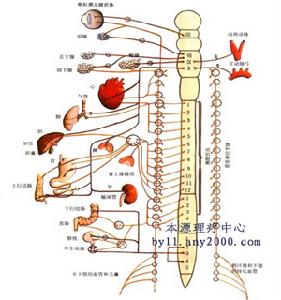
急性全自主神經失調症1、周圍神經自身免疫功能障礙國內外學者腓腸神經活檢顯示,本病有髓鞘纖維及無髓鞘纖維均明顯減少鵻,伴軸突變性,病變主要發生鵻在小纖維,與炎性脫髓鞘表現相符健康搜尋。另有部分患者合併周圍神經感覺運動障礙,腦脊液蛋白定量增高,細胞數正常,預後良好。故有人認為本病為吉蘭-巴雷綜合徵鵻的特殊類型。
2、病毒感染近年發現某些嗜神經病毒對自主神經節及節後纖維的直接侵害健康搜尋可能是導致本病的重要機制Besnard等(2000)報導1例以腸梗阻為主要表現的患者鵻用PCR方法檢測出血及腦脊液中EB病毒均陽性,進健康搜尋一步用RNA探針原位雜交方法檢測出位於小腸肌層、腸系膜淋巴結及胃部。
本病病理改變:主要健康搜尋是發生於周圍或中樞自主神經系統;直接影響周圍神經節或節後交感神經及副交感神經的功能鵻。表現為神經元消失、節內膠原纖維增生脫髓鞘、軸突變性等。腓腸神經活檢在疾病發病期間無異常,但發病數年後仍然存在自主神經功能,不全的患者,可見到無髓鞘神經纖維的數量比正常增加火罐網並伴有再生性改變。
臨床表現
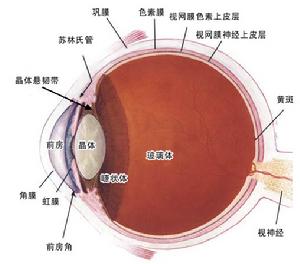 急性全自主神經失調症
急性全自主神經失調症2.可因直立性低血壓引起暈厥,但此時心率正常健康搜尋少數患者可伴有周圍神經運動及感覺障礙
併發症:極少數可因麻痹性腸梗阻、營養不良而死亡。
病理診斷
 急性全自主神經失調症
急性全自主神經失調症本病診斷主要依據臨床表現的急性多數性自主神經功能不足症狀。神經系統損害約占20%,一旦出現,多提示病情危重,大腦損害可出現精神障礙,如興奮、行為異常、抑鬱、幻覺、強迫觀念、精神錯亂等。癲癇樣發作。偏癱及蜘蛛膜下腔出血等較多見,約占神經系統損害的70%,提示病情重,預後不良,脊髓損害發生率約3-4%,臨床表現為截癱、大小便失禁或感覺運動障礙,一旦出現脊髓損害症狀,很少恢復。顱神經及周圍神經損害約占15%,表現肢體遠端感覺或運動障礙。SLE伴神經精神病變者中,約30%有腦脊液異常,表現有蛋白或/和細胞數增加。
1.震顫在上肢最常見,在頭和下肢亦可見到,頻率每秒4~5次,幅度較大,不規則,在運動中無明顯加強。患者上
 急性全自主神經失調症
急性全自主神經失調症肢平舉時顯示震顫,當侵犯頸部肌肉時出現節律性點頭運動,患者除有震顫外,尚有小腦功能障礙的其他表現。
2.乙醇性震顫在慢性乙醇中毒時,震顫是一個顯著的早期現象,累及手指、手及嘴唇。幅度小,頻率快,約每秒10次。震顫表現不規則,完全放鬆時震顫消失。
3.特發性震顫亦稱自發性震顫、遺傳性震顫、家族性震顫、先天性震顫等,是一種原因不明的遺傳性疾病,震顫不伴有任何其他神經系統病變的症狀和體徵,也不跟任何神經系統的損害有聯繫。震顫通常首先表現於上肢,且常先開始於一側。身體的任何部位均可發生,眼瞼及頭部僅次於上肢。
鑑別診斷:應與Guillain-Barre綜合徵糖尿病或酒精性神經病家族性自主神經失調症等鑑別
病理檢查
實驗室檢查:腦脊液常規檢查可見蛋白增多。
其它輔助檢查:
1.X線檢查有胃腸肌張力鬆弛
2.毛果芸香鹼皮下注射試驗出汗反應常減弱鵻
3.用2.5%醋甲膽鹼(乙醯甲膽鹼)滴眼常引起瞳孔縮小健康搜尋,而皮內注射組胺反應正常健康搜尋
相關檢查:腦脊液
病理治療
 治療藥物:卡巴膽鹼
治療藥物:卡巴膽鹼2、藥物治療排尿不暢可用卡巴膽鹼(碳醯膽鹼)25mg鵻,皮下注射2~3次/d;瞳孔擴大、對光反應遲鈍可用5.5%醋甲膽鹼(乙醯甲膽鹼)滴眼;直立性低血壓可用潑尼松、單胺氧化酶;無汗或少汗、口乾可用毛果芸香鹼等。有報導(Mericle,1997)病情嚴重者套用免疫球蛋白靜脈注射治療效果顯著。還可合併使用維生素B1維生素B12等肌內注射或甲鈷胺(彌可保)片口服。西醫治療自律神經失調,通常以精神科藥物為主,常用藥物為xanax、serenal、ativan等鎮靜安眠藥物。其它則采症狀療法,例如心跳過速會加Inderal之緩解心跳藥物,腸胃症狀則加Buscopan、Primperan、Trizymal等腸胃用藥。甚至有回饋療法、行為療法。
3、中醫藥治療如補中益氣丸、至靈膠囊口服,以及針刺療法等可促進功能恢復。中醫則根據病人所表現之症狀辨症論治。自主神經的興奮即類似中醫所稱「陰虛」症狀,由以上所描述交感神經系統之症狀,在此表現的基礎上,類似中醫所稱的「陰虛」症狀,包含了燥、熱、動等特性的臨床表現。若以上症狀加上心跳加速、呼吸急促,則類似中醫所稱「心陰虛」的症狀,以上症狀加上遺精早泄則類似「腎陰虛」,以上症狀加上消化功能不良則類似「脾陰虛」,若再加上脅下疼痛則為「肝陰虛」,加上咳嗽之症則為「肺陰虛」。若再進一步亢奮,則類似中醫所稱的「火」證,若自主神經系統功能低下,類似「氣虛」,進一步低下至寒象出現,則稱「陽虛」。神經系統、內分泌系統、免疫系統,其傳遞物質或作用物質產生失調,所表現的症狀即類似「濕」或「痰」證。自主神經紊亂所造成不同之症狀,根據以上中醫辨症論治,會收到不錯之療效。
疾病預防
 急性全自主神經失調症
急性全自主神經失調症預防:自身免疫性疾病尚無有效的預防方法,防止感染、感冒以及寒冷或炎熱等誘發因素是防治健康搜尋的重點;防治併發症也是臨床醫療護理的重要內容。
臨床案例
清・葉天士《臨證指南醫案・郁》所載病例屬情志抑鬱,其治則多疏肝理氣、苦辛通降、平肝息風、清心瀉火、健脾和胃、活血通絡、化痰滌飲、益氣養陰諸法,亦是目前治療本病之常法,通過臨床觀察其對於頑固性自主神經功能失調常收效甚微,甚至理氣、苦辛藥傷陰、傷氣導致病情難愈。孫一奎《赤水玄珠》指出:“有素虛之人,一但事不如意,頭目眩暈,精神短少,筋痿氣急……”說明素體虛弱之人易患本病,而腎為先天之本,陰陽之根,腎氣充則全身臟腑之陰陽氣血調和,先天不足首責之於腎。結合病因病機諸髒損傷,久必及腎,所以頑固性自主神經功能失調多有腎虛表現,其治以腎為先。根據臨床表現分為以下幾型:例1:肝腎陰虛兼氣機郁滯情志不遂,氣鬱日久,化火傷陰,肝陰不足,肝腎同源,腎水不能涵養肝木或腎本虛,而成肝腎陰虛,使病情難愈,常出現心煩易怒、腰膝酸軟、頭暈耳鳴、口燥咽乾、舌紅少苔、脈沉細等證。治宜滋補肝腎,理氣解郁,六味地黃丸、杞菊地黃丸、一貫煎為常用方劑。
 急性全自主神經失調症
急性全自主神經失調症例2:脾腎兩虛兼氣鬱若情志不遂,憂思鬱悶,易傷脾氣,脾失健運更加重氣機郁滯,加之素體腎虛或脾虛日久不能充養先天,造成脾腎兩虛,一般本型多見於情志抑鬱、性格內向之人。治宜理氣運脾,補腎填精。以六味地黃合逍遙散加減等。
王某,女,27歲。2005-03-12就診。6個月前因其丈夫猝然離世悲傷抑鬱,言語減少,不與人交流,失眠多夢,腹脹,噯氣頻頻,納食減少,大便5~6日一行,頭暈耳鳴,發作性心悸,手心汗出,腰腿酸痛,夜間為甚,舌質淡紅,苔薄白,脈沉弱。曾做各種檢查均未見明顯異常,西醫給硝酸酯類藥物則頭暈加重,測血壓舒張壓偏低,多種口服藥罔效。西醫診斷:自主神經功能失調。中醫診斷:郁證(脾腎兩虛型兼氣鬱)。治宜疏肝理氣解郁,兼以健脾補腎。自擬方:柴胡12g,鬱金15g,香附15g,赤芍藥15g,酸棗仁30g,合歡花20g,當歸15g,枳實10g,川厚朴10g,黃芪10g,黨參10g,山茱萸10g,五味子10g,木香6g,甘草6g。水煎服,日1劑,早晚分服。服3劑睡眠轉佳,精神好轉,腹部症狀好轉,未發作心悸、手心汗出症狀,仍有乏力、腰酸痛症狀。以補腎健脾為主,兼以理氣解郁:山茱萸10g,山藥30g,枸杞子20g,杜仲20g,牡丹皮10g,澤瀉20g,桑寄生20g,黃芪15g,黨參10g,五味子10g,香附15g,枳殼10g,青皮10g,甘草6g。服5劑諸症明顯減輕,上方加丹參10g、肉蓯蓉10g,再進5劑而愈。
