疾病概述
 非甾體類抗炎藥物性腎病
非甾體類抗炎藥物性腎病1、水楊酸類包括阿斯匹林(乙醯水楊酸)雙尼酸(二苯水楊酸)等。
2、苯胺類如非那西汀醋氨酚(撲熱息痛)。
4、其他有機酸類如吲哚美辛(消炎痛)布洛芬等。
均具有緩和止痛和解熱作用除苯胺類外均有消炎抗風濕作用
 非甾體類抗炎藥物性腎病
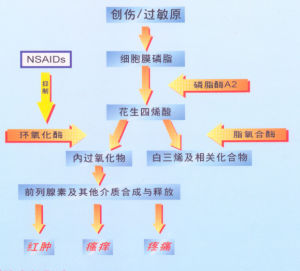
非甾體類抗炎藥物性腎病不同種類的NSAIDs有著相同的作用機制它們主要通過抑制環氧化酶的活性從而抑制花生四烯酸生成前列環素(prostacyclinPGI2)、前列腺素E2(PGE2)和血栓素A2;除此以外NSAIDs還可抑制炎症過程中緩激肽的釋放、減少粒細胞和單核細胞的吞噬作用減輕炎症反應。前列腺素緩激肽都是致炎物質,能使局部毛細血管擴張及通透性增加導致滲出增加局部炎症反應,NSAIDs抑制前列腺素的合成,干擾緩激肽的生物轉化過程從而使炎症緩解或消失。
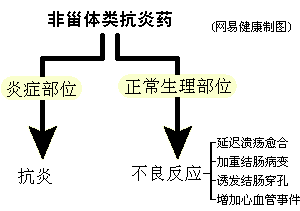
NSAIDs的腎臟損害有數種方式,包括由於腎臟血流動力學改變引起的急性腎衰,引起小管間質腎炎而致直接腎毒性表現,如蛋白尿和高血壓綜合徵。
疾病原因
 腎臟血流動力學
腎臟血流動力學2、PG對腎臟血流動力學的影響 可以包括以下幾方面:
(1)在體液容量正常的情況下PG的合成率是非常低的,因此很難證實PG在腎功能維持中有何作用
(2)當PG合成受刺激增加時通常此時系統循環已失平衡此時PG通常擔當中和或緩衝作用,以拮抗導致其合成的因素對腎臟的影響例如,血管緊張素Ⅱ和去甲腎上腺素(皆導致血管收縮)是PGI2和PGE2合成的潛在刺激因子,而PGI2和PGE2是腎血管舒張物質,它們可以減輕血管緊張素Ⅱ所引起的血管收縮效應腎臟血管收縮劑和舒張劑之間的這種相互作用是動態存在的PG的釋放(特別是前列環素和PGE2)在基礎腎小球疾病、腎功能不全、高鈣血症和血管收縮劑如血管緊張素Ⅱ和去甲腎上腺素作用時釋放增加。此外,其在有效血容量不足,例如心衰肝硬化和經胃腸道或腎臟的鹽和水的丟失所致的容量耗竭時釋放增加。上述條件下血管擴張劑PG可以通過降低腎小球前的血管緊張性而保護腎血流維持腎小球濾過率(glomerularfiltrationrate,GFR)這在有效血容量不足時十分重要。而當使用NSAIDs時,補償的血管舒張作用被阻斷血管收縮作用占主導地位導致了腎血流下降和腎功能不全而在腎小球性疾病中當腎小球毛細血管通透性顯著下降時PG的產生增加可維持GFR
PG同樣可以直接或間接影響鈉的排泄許多研究均顯示PG有利鈉尿效應,NSAIDs則可以通過其對腎血管舒縮緊張性的調節作用部分減弱,某些利尿劑的利尿鈉效應PG同樣削弱腎臟最大程度濃縮尿液的能力抗利尿效應由加壓素和PGE2對集合管上皮細胞的拮抗作用來調節而套用NSAIDs可能會損害腎臟的水排泄,從而導致水瀦留和低鈉血症PGE2和PGI2可能通過增加球旁細胞的cAMP而發揮拮抗腎素的的作用。此外PG可能對維持控制腎素釋放的動脈壓力感受器和緻密斑的正常功能有重要作用臨床套用NSAIDs導致的低腎素、低醛固酮血症狀態可以導致鉀瀦留和高鉀血症。因此,PG在腎臟血液循環中擔任十分重要角色包括腎血管舒張,腎素分泌及鈉水排泄以非甾體抗炎藥強有力地阻斷PG合成將引起血管緊張性增高抗尿鈉排泄效應抗腎素效應,以及抗利尿效應。
急性間質性腎炎和腎病綜合徵最常見發生於非諾洛芬(fenoprofen)但也可以出現於其他的NSAIDs發生機制並不清楚對NSAIDs的遲發性過敏反應看來是一個比較合理的假設。但是為何沒有腎小球損害卻可以引起腎病綜合徵卻不清楚另一個可能的原因是COX途徑被NSAIDs抑制,導致花生四烯酸的代謝物分流至脂氧化酶旁路並產生白三烯後者可以調節炎症並增加血管通透性趨化T淋巴細胞和嗜酸性粒細胞,活化T細胞,使之釋放毒性淋巴因子,而引起微小病變所致的腎病綜合徵
長期服用NSAIDs可以引起泌尿系腫瘤原因尚不清楚。有人認為腎內N-羥基化非那西丁代謝產物的積聚具有潛在的烷化作用,導致惡性腫瘤的發生。由於尿液的濃縮這些代謝產物在腎臟髓質輸尿管膀胱達到最高濃度可能是這些部位發生腫瘤的原因
止痛藥腎病的患者為何更容易發生動脈粥樣硬化性血管疾病的機制尚不清楚
 非甾體類抗炎藥物性腎病
非甾體類抗炎藥物性腎病COX-2在腎臟的表達表明這一同工酶在廣泛的生理和病理條件下對維持體內水和電解質平衡有重要作用與之相反由於主要表達於血管內皮COX-1主要對腎臟血流動力學調節有重要作用應注意的是,在正常的生理條件下,2種COX同工酶的功能是互相交叉重疊的;如前所述在某些腎功能更為依賴PG的生理條件下COX-2在腎臟的表達及其作用亦增加特異性COX-2抑制劑抑制腎內PG的合成同樣可導致腎臟副作用因此特異性COX-2抑制劑的腎臟副作用也可能和傳統的NSAID相同但用於健康成人受COX-1調節的腎臟的血流動力學卻不受影響。尚無COX-2抑制劑引起急性間質性腎炎和腎病綜合徵的報導。
發病機制
 發病機制
發病機制由於前列腺素為體內重要的生物活性物質其合成減少必然會出現一些不良反應。髓質和間質細胞主要合成PGE2拮抗抗利尿激素對水的通透性作用和維持局部血流。當出現有效血容量減少和低血鈉時由於腎素-血管緊張素(renin-angiotensin-aldosterone,RAA)系統、腎交感神經的激活和抗利尿激素釋放增加機體對具擴血管作用的前列腺素的依賴性增加,此時如使用NSAIDs則由於其抑制了前列腺素的合成,使腎臟的這一局部調節機制受損,腎灌注不能得以維持可出現水鈉瀦留、高鉀血症等水電解質紊亂,甚至發生急性腎功能不全間質性腎炎和腎乳頭壞死因此,只有在某些病理情況下或合併有其他腎臟危險因素時,腎臟的血流動力學依賴於前列腺素的調節NSAIDs才可能對其產生不良影響出現上述不良反應這些情況包括:
1、充血性心力衰竭肝硬化低鈉低血容量或有效血容量減少等所致腎低灌注壓
2、年齡大於60歲
3、明顯動脈硬化或已有腎功能下降者
4、同時合用利尿劑者
臨床表現
 非甾體類抗炎藥物性腎病
非甾體類抗炎藥物性腎病1、急性腎功能衰竭某些患者使用NSAIDs後發生腎功能障礙的可能性較其他大,這些患者包括那些充血性心力衰竭高齡患者(年齡>65歲)、低血容量或休克、敗血症高血壓同時使用利尿劑治療、有基礎腎臟疾病患者通常大部分患者在發生急性腎功能惡化時尿改變都不顯著。此外,部分發生此類腎衰的患者尿鈉排出可以很低(<1%)。血漿肌酐水平的升高通常見於開始治療後的3~7天此時NSAIDs在體內達到穩定的血藥濃度並最大程度阻斷PG的合成如早期診斷,此種腎衰在停用NSAIDs後是可逆的另外,高血鉀的發生率為75%,也是最為顯著的臨床表現他們共同的前驅狀態是高腎素、高血管緊張素狀態。
關於NSAIDs所引起的急性腎功能衰竭還有一點需注意,不同的NSAIDs的腎毒性可能不相同。低劑量的阿司匹林(aspirin)低劑量的非處方用藥布洛芬(ibuprofen)和舒林酸(sulindac)可能更安全因為它們對腎臟PG的合成影響較小。酮咯酸氨丁三醇(ketorolac)是非胃腸道給予的止痛藥,過去認為其腎毒性較大,最近研究表明使用酮咯酸少於5天導致腎衰的危險性與對照組無差異
NSAIDs誘導的第二種形式的急性腎功能衰竭患者可以表現為急性間質性腎炎和微小病變所致的腎病綜合徵誘導該類腎損害的最常見藥物是非諾洛芬(fenoprofen)但其他止痛藥亦可引起該類損害。這類綜合徵的特徵是,發展至嚴重腎損害的時間變化很大平均為5.4個月;只有19%的患者有發熱皮疹、嗜酸性粒細胞增多83%的患者有腎病綜合徵的表現患者常常表現為,血尿膿尿白細胞管型大量蛋白尿和急性血肌酐濃度升高。雖然有報導所有NSAIDs誘導的腎病綜合徵經活檢均證實為微小病變但最近的研究表明也可以是膜性腎病。許多發生膜性腎病的患者曾使用雙氯芬酸鈉(diclofenac)治療但其他NSAIDs也可引起最近的研究提示NSAIDs誘導的膜性腎病較以前常見。
 非甾體類抗炎藥物性腎病
非甾體類抗炎藥物性腎病3、水電解質平衡紊亂和血壓增高鈉瀦留是使用NSAIDs的常見併發症,約發生於25%的患者這一正鈉平衡一般非常短暫而且常無臨床意義,但也可以發生顯著的鈉瀦留,對於易於發生肺水腫的患者應嚴密觀察。使用NSAIDs可以引起利尿劑耐藥特別是在重症監護的患者大劑量非胃腸道套用利尿劑的作用常因共同使用NSAIDs而削弱。同樣,使用NSAIDs可以引起高鉀血症,這可以發生於腎功能正常和不正常的患者;對血鉀處於較高水平又必須使用NSAIDs的患者應監測血鉀水平。
此外,NSAIDs還可以引起血壓增高從理論來說,由於NSAIDs可以降低腎素和醛固酮水平其應該降低血壓而NSAIDs同樣有減少水和鈉排出的作用,故可以導致細胞外液容積增加和高血壓;NSAIDs能消除血管舒張劑PG對血管緊張性可能在其中起了一定作用。
4、動脈粥樣硬化性疾病止痛藥腎病的患者更容易發生動脈粥樣硬化性血管疾病如心肌梗死和突發性血栓形成等如30~49歲的婦女長期服用非那西丁,20年後其心肌梗死的危險性增加2倍,而發生心血管疾病的危險性增加3倍
5、惡性腫瘤長時間使用止痛藥,還可以導致泌尿系惡性腫瘤,此時,腎盂、輸尿管和膀胱(可以是多發性和雙側的)移行細胞癌和腎細胞癌的發生率增加50歲以下的婦女,濫用止痛藥物是引起膀胱癌的最常見原因,而對於年輕婦女這一疾病並不常見。濫用止痛藥15~25年,泌尿系腫瘤的發生率明顯增加,並常發生於臨床證實為止痛藥腎病的患者。止痛藥腎病相關的泌尿系惡性腫瘤的主要表現為顯微鏡下血尿和肉眼血尿。因此,對止痛藥腎病患者進行長期監測是必要的,如新出現血尿必須進行尿液細胞學分析,必要時還可以進行膀胱鏡和逆行腎盂造影術檢查。較為謹慎的作法是對停止用藥數年內及持續用藥的患者每年進行細胞學檢查。止痛藥腎病患者進行腎移植後膀胱上皮癌的發生率與止痛藥腎病所致的終末期腎衰患者的發生率相似可達10%因此,有人建議腎移植前切除原腎但這一方案的有效性尚未被證實。
NSAIDs所致的急性腎功能不全表現為血尿素氮、肌酐的顯著升高嚴重的水鈉瀦留、高血鉀可與急性腎衰不相平行多為可逆性,通常無需透析;長期使用NSAIDs(4~5年以上)可發生慢性腎功能不全,形成永久性腎損害劇烈腰痛和血尿可以和所用NSAIDs的劑量和療程無關有時單次使用NSAIDs即可出現這些症狀
併發症:
並發腎乳頭壞死惡性高血壓高鉀血症、急性腎衰竭。
疾病診斷
診斷
 靜脈腎盂造影
靜脈腎盂造影止痛藥腎病的腎臟表現是非特異性的,在仔細詢問病史的同時如臨床上出現腎病綜合徵急性腎功能衰竭、慢性腎功能衰竭以及高血壓、貧血腰痛或血尿尿液分析正常或有無菌性膿尿、血尿蛋白尿,(臨床表現可為輕度蛋白尿,也可為腎病綜合徵範圍蛋白尿可超過3.5g/d);CT掃描或靜脈腎盂造影可見患者出現部分和全部的腎乳頭壞死腎臟縮小腎盞變鈍等與慢性腎盂腎炎相似的改變,既可考慮本病診斷
鑑別診斷
需注意與其他原因的腎乳頭壞死鑑別,如糖尿病(特別是急性腎盂腎炎)、尿道梗阻、鐮狀細胞貧血腎結核等患者病史和恰當的實驗室檢查常能夠幫助鑑別鑑別診斷還包括尿道梗阻多囊腎(可通過超聲排除)、腎硬化和其他引起慢性間質性疾病的較少見原因如高鈣血症肉瘤樣腎病、髓質囊性腎病海綿腎中草藥相關的腎損害等此外骨髓瘤腎病可通過簡單的血清蛋白電泳排除另外還應與嗜酸性粒細胞增多症及其他原因所致腎病綜合徵鑑別
疾病檢查
實驗室檢查
 實驗室檢查
實驗室檢查2、尿液檢查尿液分析可以正常或無菌性膿尿和(或)輕度的蛋白尿(<1.5g/d=;尿嗜酸性細胞增多個別可有較多蛋白尿,甚至達腎病綜合徵範圍,大量蛋白尿可能系敏感的淋巴細胞釋放合成淋巴因子激活素,使腎小球基底膜通透性增加,而小管損害不明顯;尿鈉下降。
其它輔助檢查
1、腎活檢組織病理學檢查通常同其他藥物引起的急性間質性腎炎的病理改變,類似短期用藥以小管間質病理改變為主可有間質水腫和瀰漫性炎症細胞浸潤,一般無嗜酸性細胞急性間質性腎炎,伴腎病綜合徵者腎小球病變常輕微,活檢證實為微小病變,也可以是膜性腎病間質主要有T淋巴細胞浸潤,局灶性間質纖維化免疫螢光檢查常無特異性,但某些病例在間質可見IgGIgA、IgM和C3染色弱陽性長期用藥所致腎病綜合徵者光鏡免疫螢光和電鏡顯示形態學上類似微小病變型腎小球病變最突出的組織學改變仍然限於間質及小管。
2、放射學檢查主要是用靜脈腎盂造影和CT掃描來診斷或排除止痛藥腎病,25%~40%的患者可以出現部分和全部的腎乳頭壞死;其餘的大多數患者則表現為腎臟縮小腎盞變鈍、與慢性腎盂腎炎相似靜脈腎盂造影對缺血性腎病診斷有一定的限制性(敏感性低並對腎功能受損的患者有潛在的腎毒性)。
3、B超檢查以排除其他腎臟疾病。
相關檢查
1、尿素
2、淋巴細胞
疾病治療
 非甾體類抗炎藥物性腎病--治療
非甾體類抗炎藥物性腎病--治療2、糖皮質激素治療一旦明確由NSAIDs引起的腎損害,應立即停藥並使用糖皮質激素治療每天給予潑尼松30~60mg口服療程3個月左右。沒有明確的證據證實糖皮質激素治療可以獲益然而,在停用NSAIDs後腎功能衰竭持續1~2周的患者應考慮一個療程的潑尼松(強的松)治療NSAIDs引起微小病變和腎病綜合徵,使用皮質激素可否緩解病情還不清楚但有非對照研究證實激素治療有效。
3、血管緊張素轉換酶抑制劑治療使用血管緊張素轉換酶抑制劑(ACEI)如依那普利2.5~5mg/d,口服多數患者在停藥後尿蛋白很快減少;但也有報導認為ACEI類同NSAIDs聯合使用,會加重NSAIDs的腎毒性。理由是NSAIDs抑制了前列腺素的擴血管效應導致腎小球入、出球小動脈收縮使用ACEI後出球小動脈的收縮效應被抑制使GFR進一步下降
4、血透或腹透如出現腎功能不全應即使進行替代治療如血透或腹透。
5、預後
使用NSAIDs均易引起的止痛藥腎病而且預後不良的高危患者如肝硬化心衰等;原有腎臟疾病特別是腎病綜合徵及腎功能不全時;任何有RAA激活的因素如應急狀態嚴重感染麻醉等;高腎素狀態和惡性高血壓;利尿劑、鎮痛劑氨基糖苷類抗生素等套用時;老年人、高血鈉、高血鉀等使用NSAIDs均應慎重對這些高危患者最好不用NSAIDs。
疾病預防
由於NSAIDs的廣泛使用,如何才能預防止痛藥腎病已經引起人們的重視,大部分專家贊成使用NSAIDs藥物時,應密切觀察腎功能的變化。此外在長期使用止痛藥物時應避免使用多種成分混合的止痛藥物,但與激素或細胞毒類藥(如環磷醯胺等)使用可減少腎損害,考慮到處方和非處方止痛藥的濫用,對所有使用NSAIDs藥物患者均應仔細詢問有無基礎腎臟病病史,如原有腎臟病,尤其是腎病綜合徵伴腎功能不全者禁用另外使用NSAIDs時應充分了解其作用機制和有關的不良反應特別是對腎臟的不良反應,劑量應個體化,不宜過大劑量用藥過程中可用內生肌酐清除率(Ccr)監測腎功能如發現Ccr下降則立即停藥對高危患者尤其年齡在60歲以上者高血壓,糖尿病,動脈硬化,心力衰竭、脫水、嚴重感染或敗血症套用氨基苷類藥物或鎮痛劑時高血鉀、高血鈉等慎用或不用NSAIDs
