概述
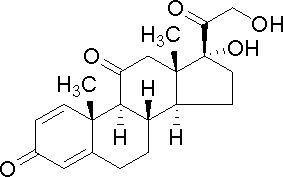
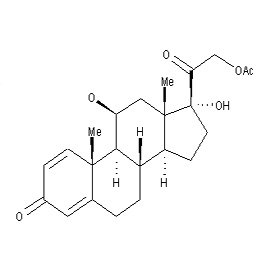 潑尼松結構圖
潑尼松結構圖
基本資料
 潑尼松
潑尼松 英文名稱:Prednisone
中文別名:潑尼松、強的松、去氫可的松
英文別名:Prednisone,98%; 17-alpha,21-dihydroxypregna-1,4-diene-3,11,20-trione; (8xi,9xi,14xi)-17,21-dihydroxypregna-1,4-diene-3,11,20-trione
規格:片劑:5mg/片
用量用法:口服,成人開始每日15~40mg,需要時可增加到60mg,分次服用,病情穩定後逐漸減量。維持量每日5~10mg。
藥品類別:腎上腺皮質激素類藥
藥理藥動:該品須在肝內將ll位酮基還原為ll-羥基,轉化為潑尼松龍方顯藥理活性,生理T1/2為60分鐘。
適應症:適應證同潑尼松龍。潑尼松龍適應證:腎上腺皮質激素類藥。主要用於過敏性與炎症性疾病。由於該品瀦鈉作用較弱,故一般不用作腎上腺皮質功能減退的替代治療。
不良反應:長期大量服用引起庫欣式綜合徵,誘發神經精神症狀以及消化系統潰瘍、骨質疏鬆、生長發育受抑制、並發和加重感染。
[貯法] 密閉,在乾燥陰涼處保存。
藥物性狀
常用其醋酸酯,為白色或幾乎白色結晶性粉末;無臭,味苦。在氯仿中易溶,在丙酮中略溶,在乙醇或醋酸乙酯中微溶,在水中不溶。
藥理套用
該品具有抗炎及抗過敏作用,能抑制結締組織的增生,降低毛細血管壁和細胞膜的通透性,減少炎性滲出,並能抑制組胺及其它毒性物質的形成與釋放。本品還能促進蛋白質分解轉變為糖,減少葡萄糖的利用。因而使血糖及肝糖原都增加,可出現糖尿,同時增加胃液分泌,增進食慾。當嚴重中毒性感染時,與大量抗菌藥物配合使用,可有良好的降溫、抗毒、抗炎、抗休克及促進症狀緩解作用。其水鈉瀦留及排鉀作用比可的松小,抗炎及抗過敏作用較強,副作用較少,故比較常用。該品須在肝內將11—位酮基還原為11—羥基而顯藥理作用,其生物tl/:為60分鐘。臨床上可用於各種急性嚴重細菌感染、嚴重的過敏性疾病、膠原性疾病(紅斑狼瘡、結節性動脈周圍炎等)、風濕病、腎病綜合徵、嚴重的支氣管哮喘、血小板減少性紫癜、粒細胞減少症、急性淋巴性白血病、各種腎上腺皮質功能不足症、剝脫性皮炎、天皰瘡、神經性皮炎、濕疹等。
藥物分析
 潑尼松
潑尼松 潑尼松的測定—高效液相色譜法
套用範圍:
該方法採用高效液相色譜法測定潑尼松的含量。
該方法適用潑尼松。
方法原理:
供試品和內標均製成甲醇溶液,進入高效液相色譜儀進行色譜分離,用紫外吸收檢測器,于波長254nm處檢測潑尼松(C21H26O5)和內標乙醯苯胺的吸收值,計算出其含量。
試劑:
1.甲醇
2.水
3.四氫呋喃
4.稀甲醇(1→2)
儀器設備:
1. 儀器
1.1 高效液相色譜儀
1.2 色譜柱
十八烷基矽烷鍵合矽膠為填充劑,理論板數按潑尼松峰計算應不低於3000。
1.3 紫外吸收檢測器
2. 色譜條件
2.1 流動相:水四氫呋喃+甲醇= 688 250 62
2.2 檢測波長:254nm
2.3 柱溫:室溫
試樣製備:
1. 稱取供試品
取該品適量,精密稱定。
2. 對照品溶液的製備
精密稱取潑尼松對照品適量,加甲醇溶解並稀釋成溶液。
3. 內標溶液的製備
取乙醯苯胺適量,加稀甲醇製成每1mL中約含有0.11mg的溶液,即得。
4. 供試品溶液的製備
上述供試品加稀甲醇溶解並定量稀釋成每1mL中約含0.2mg的溶液,即得供試品溶液。
註:“精密稱取”系指稱取重量應準確至所取重量的千分之一。“精密量取”系指量取體積的準確度應符合國家標準中對該體積移液管的精度要求。
操作步驟:
分別精密吸取上述供試品溶液與內標溶液5mL,置50mL量瓶中,用稀甲醇稀釋至刻度,混合均勻,取10μL 注入高效液相色譜儀,用紫外吸收檢測器,于波長254nm處測定炔諾孕酮和內標醋酸甲地孕酮的吸收值,按內標法以峰面積計算,即得。另取潑尼松對照品溶液,同法測定。
藥劑類型
[製劑] 醋酸潑尼松片:每片5mg。
醋酸潑尼松眼膏:0.5%。注意事項見醋酸氫化可的松眼膏。
使用方法
⑴補充替代治療法:口服,1次5-10mg,一日10-60mg,早晨起床後服用2/3,下午服用1/3
⑵抗炎:口服一日5-60mg,療程劑量根據病情不同而異
⑶自身免疫性疾病:口服,每日40-60mg,病情穩定後酌減
⑷過敏性疾病:每日20-40mg,症狀減輕後每隔1-2日減少5mg
⑸防止器官移植排異反應:一般術前1-2天開始每日口服100mg,術後一周改為每日60mg⑹治療急性白血病、惡性腫瘤等:每日口服60-80mg症狀緩解後減量。
注意事項
⑴已長期套用本藥的病人,在手術時及術後3~4日內常須酌增用量,以防皮質功能不足。一般外科病人應儘量不用,以免影響傷口的癒合。
⑵該品及可的松均需經肝臟代謝活化為氫化潑尼松或氫化可的松才有效,故肝功能不良者不宜套用。
⑶該品因其鹽皮質激素活性很弱,故不適用於原發性腎上腺皮質功能不全症。
⑷腎上腺皮質功能亢進、高血壓病、動脈粥樣硬化、心力衰竭、糖尿病、神經病、癲癇、術後患者以及胃、十二指腸潰瘍和有角膜潰瘍、腸道疾病或慢性營養不良、肝功能不全者不宜使用;孕婦應慎用或禁用;對病毒性感染應慎用。
不良反應
 潑尼松
潑尼松 ⑴靜脈迅速給予大劑量可能發生全身性的過敏反應,包括面部、鼻黏膜、眼瞼腫脹,蕁麻疹,氣短,胸悶,喘鳴。
⑵長程用藥可引起以下副作用:醫源性柯興綜合徵面容和體態、體重增加、下肢浮腫、紫紋、易出血傾向、創口癒合不良、痤瘡、月經紊亂、肱或股骨頭缺血性壞死、骨質疏鬆或骨折(包括脊椎壓縮性骨折、長骨病理性骨折)、肌無力、肌萎縮、低血鉀綜合徵、胃腸道刺激(噁心、嘔吐)、胰腺炎、消化性潰瘍或腸穿孔,兒童生長受到抑制、青光眼、白內障、良性顱內壓升高綜合徵、糖耐量減退和糖尿病加重。
⑶患者可出現精神症狀:欣快感、激動、不安、譫妄、定向力障礙,也可表現為抑制。精神症狀尤易發生於患慢性消耗性疾病的人及以往有過精神不正常者。在用量達每日強的松40mg或更多,用藥數日至二周即可出現。
⑷並發感染為糖皮質激素的主要不良反應。以真菌、結核菌、葡萄球菌、變形桿菌、綠膿桿菌和各種皰疹病毒感染為主。多發生在中程或長程療法時,但亦可在短期用大劑量後出現。
⑸下丘腦-垂體-腎上腺軸受到抑制,為激素治療的重要併發症,其發生與製劑、劑量、療程等因素有關。每日用強的松20mg以上,歷時3周以上,以及出現醫源性柯興綜合徵時,應考慮腎上腺功能已受到抑制。
⑹糖皮質激素停藥后綜合征可有以下各種不同的情況。①下丘腦-垂體-腎上腺功能減退,可表現為乏力、軟弱、食慾減退、噁心、嘔吐、血壓偏低、長程治療後此軸心功能的恢復一般需要9~12個月,功能恢復的先後依次為:
1、下丘腦促腎上腺皮質激素釋放素(CRF)分泌恢復並增多;
2、ACTH分泌恢復並高於正常,此時腎上腺皮質激素的分泌仍偏低;
3、氫皮質素的基礎分泌恢復正常、垂體ACTH的分泌由原來偏多而恢復正常;
4、下丘腦-垂體-腎上腺皮質軸對應激的反應恢復正常。②停藥後原來疾病已被控制的症狀重新出現。為了避免腎上腺皮質功能減退的發生及原來疾病症狀的復燃,在長程激素治療後應緩慢地逐漸減量,並由原來的一日服用數次,改為每日上午服藥一次,或隔日上午服藥一次。③糖皮質激素停藥綜合徵。有時患者在停藥後出現頭暈、昏厥傾向、腹痛或背痛、低熱、食慾減退、噁心、嘔吐、肌肉或關節疼痛、頭疼、乏力、軟弱,經仔細檢查如能排除腎上腺皮質功能減退和原來疾病的復燃,則可考慮為對糖皮質激素的依賴綜合徵。
體重增加,多毛症,痤瘡,血糖,血壓及眼壓升高,水鈉瀦留。可引起低血鉀,興奮,胃腸潰瘍甚至出血穿孔,骨質疏鬆,傷口癒合不良。
該品抑制抗原抗體反應,抑制白細胞移行和吞噬作用,減弱機體對外部感染的防禦功能。
禁忌症狀
⑴妊娠期用藥;糖皮質激素可通過胎盤。動物實驗研究證實孕期給藥可增加胚胎鄂裂,胎盤功能不全、自發性流產和子宮內生長發育遲緩的發生率。人類使用藥理劑量的糖皮質激素可增加胎盤功能不全、新生兒體重減少或死胎的發生率。尚未證明對人類有致畸作用。妊娠時曾接受一定劑量的糖皮質激素者,所產的嬰兒需注意觀察是否出現腎上腺皮質功能減退的表現。對早產兒,為避免呼吸窘迫綜合徵,而在分娩前給母親使用地塞米松,以誘導早產兒肺表面活化蛋白的形成,由於僅短期套用,對幼兒的生長和發育未見有不良影響。
⑵哺乳期用藥:生理劑量或低藥理劑量(每天可的松25mg或強的松5mg,或更少)對嬰兒一般無不良影響。但是,如乳母接受藥理性大劑量的糖皮質激素,則不應哺乳,由於糖皮質激素可由乳汁中排泄,對嬰兒造成不良影響,如生長受抑制、腎上腺皮質功能受抑制等。
⑶小兒用藥:小兒如長期使用腎上腺皮質激素,需十分慎重,因激素可抑制患兒的生長和發育,如確有必要長期使用,應採用短效(如可的松)或中效製劑(如強的松),避免使用長效製劑(如地塞米松)。口服中效製劑隔日療法可減輕對生長的抑制作用。兒童或少年患者長程使用糖皮質激素必須密切觀察,患兒發生骨質疏鬆症、股骨頭缺血性壞死、青光眼、白內障的危險性都增加。兒童使用激素的劑量除了一般的按年齡或體重而定外,更應當按疾病的嚴重程度和患兒對治療的反應而定。對於有腎上腺皮質功能減退患兒的治療,其激素的用量應根據體表面積而定,如果按體重而定,則易發生過量,尤其是嬰幼兒和矮小或肥胖的患兒。
⑷老年用藥:老年患者用糖皮質激素易發生高血壓。老年患者尤其是更年後的女性套用糖皮質激素易發生骨質疏鬆。
 潑尼松
潑尼松 ⑹下列情況應慎用;心臟病或急性心力衰竭、糖尿病、憩室炎、情緒不穩定和有精神病傾向、全身性真菌感染、青光眼、肝功能損害、眼單純性皰疹、高脂蛋白血症、高血壓、甲減(此時糖皮質激素作用增強)、重症肌無力、骨質疏鬆、胃潰瘍、胃炎或食管炎、腎功能損害或結石、結核病等。
⑺以下情況不宜用糖皮質激素:嚴重的精神病史,活動性胃、十二指腸潰瘍,新近胃腸吻合術後,較重的骨質疏鬆,明顯的糖尿病,嚴重的高血壓,未能用抗菌藥物控制的病毒、細菌、黴菌感染。腎上腺皮質機能亢進,高血壓病,動脈粥樣硬化,心力衰竭,糖尿病,精神病,癲癇,術後,胃,十二指腸及角膜潰瘍,腸道疾病,慢性營養不良均應避免使用。孕婦禁用。病毒性感染慎用。
不良反應
 潑尼松
潑尼松 (1)靜脈迅速給予大劑量可能發生全身性的過敏反應,包括面部、鼻黏膜、眼瞼腫脹,蕁麻疹,氣短,胸悶,喘鳴。
(2)長程用藥可引起以下副作用:醫源性柯興綜合徵面容和體態、體重增加、下肢浮腫、紫紋、易出血傾向、創口癒合不良、痤瘡、月經紊亂、肱或股骨頭缺血性壞死、骨質疏鬆或骨折(包括脊椎壓縮性骨折、長骨病理性骨折)、肌無力、肌萎縮、低血鉀綜合徵、胃腸道刺激(噁心、嘔吐)、胰腺炎、消化性潰瘍或腸穿孔,兒童生長受到抑制、青光眼、白內障、良性顱內壓升高綜合徵、糖耐量減退和糖尿病加重。
(3)患者可出現精神症狀:欣快感、激動、不安、譫妄、定向力障礙,也可表現為抑制。精神症狀尤易發生於患慢性消耗性疾病的人及以往有過精神不正常者。在用量達每日強的松40mg或更多,用藥數日至二周即可出現。
(4)並發感染為糖皮質激素的主要不良反應。以真菌、結核菌、葡萄球菌、變形桿菌、綠膿桿菌和各種皰疹病毒感染為主。多發生在中程或長程療法時,但亦可在短期用大劑量後出現。
 顆粒直徑
顆粒直徑 (6)糖皮質激素停藥后綜合征可有以下各種不同的情況。①下丘腦-垂體-腎上腺功能減退,可表現為乏力、軟弱、食慾減退、噁心、嘔吐、血壓偏低、長程治療後此軸心功能的恢復一般需要9~12個月,功能恢復的先後依次為:1、下丘腦促腎上腺皮質激素釋放素(CRF)分泌恢復並增多;2、ACTH分泌恢復並高於正常,此時腎上腺皮質激素的分泌仍偏低;3、氫皮質素的基礎分泌恢復正常、垂體ACTH的分泌由原來偏多而恢復正常;4、下丘腦-垂體-腎上腺皮質軸對應激的反應恢復正常。②停藥後原來疾病已被控制的症狀重新出現。為了避免腎上腺皮質功能減退的發生及原來疾病症狀的復燃,在長程激素治療後應緩慢地逐漸減量,並由原來的一日服用數次,改為每日上午服藥一次,或隔日上午服藥一次。③糖皮質激素停藥綜合徵。有時患者在停藥後出現頭暈、昏厥傾向、腹痛或背痛、低熱、食慾減退、噁心、嘔吐、肌肉或關節疼痛、頭疼、乏力、軟弱,經仔細檢查如能排除腎上腺皮質功能減退和原來疾病的復燃,則可考慮為對糖皮質激素的依賴綜合徵。
體重增加,多毛症,痤瘡,血糖,血壓及眼壓升高,水鈉瀦留.可引起低血鉀,興奮,胃腸潰瘍甚至出血穿孔,骨質疏鬆,傷口癒合不良。本品抑制抗原抗體反應,抑制白細胞移行和吞噬作用,減弱機體對外部感染的防禦功能。
禁忌症
 潑尼松
潑尼松 (2)哺乳期用藥:生理劑量或低藥理劑量(每天可的松25mg或強的松5mg,或更少)對嬰兒一般無不良影響。但是,如乳母接受藥理性大劑量的糖皮質激素,則不應哺乳,由於糖皮質激素可由乳汁中排泄,對嬰兒造成不良影響,如生長受抑制、腎上腺皮質功能受抑制等。
(3)小兒用藥:小兒如長期使用腎上腺皮質激素,需十分慎重,因激素可抑制患兒的生長和發育,如確有必要長期使用,應採用短效(如可的松)或中效製劑(如強的松),避免使用長效製劑(如地塞米松)。口服中效製劑隔日療法可減輕對生長的抑制作用。兒童或少年患者長程使用糖皮質激素必須密切觀察,患兒發生骨質疏鬆症、股骨頭缺血性壞死、青光眼、白內障的危險性都增加。兒童使用激素的劑量除了一般的按年齡或體重而定外,更應當按疾病的嚴重程度和患兒對治療的反應而定。對於有腎上腺皮質功能減退患兒的治療,其激素的用量應根據體表面積而定,如果按體重而定,則易發生過量,尤其是嬰幼兒和矮小或肥胖的患兒。
(4)老年用藥:老年患者用糖皮質激素易發生高血壓。老年患者尤其是更年後的女性套用糖皮質激素易發生骨質疏鬆。
 潑尼松
潑尼松 (6)下列情況應慎用;心臟病或急性心力衰竭、糖尿病、憩室炎、情緒不穩定和有精神病傾向、全身性真菌感染、青光眼、肝功能損害、眼單純性皰疹、高脂蛋白血症、高血壓、甲減(此時糖皮質激素作用增強)、重症肌無力、骨質疏鬆、胃潰瘍、胃炎或食管炎、腎功能損害或結石、結核病等。
(7)以下情況不宜用糖皮質激素:嚴重的精神病史,活動性胃、十二指腸潰瘍,新近胃腸吻合術後,較重的骨質疏鬆,明顯的糖尿病,嚴重的高血壓,未能用抗菌藥物控制的病毒、細菌、黴菌感染。腎上腺皮質機能亢進,高血壓病,動脈粥樣硬化,心力衰竭,糖尿病、精神病、癲癇、術後、胃、十二指腸及角膜潰瘍、腸道疾病、慢性營養不良均應避免使用。孕婦禁用,病毒性感染慎用。