病因
 變應性口炎
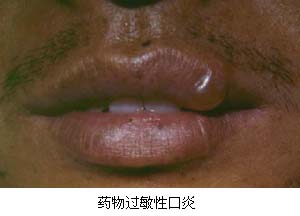
變應性口炎1、藥物過敏性口炎
屬I型速發性變態反應,但有時也可表現為Ⅳ型遲髮型變態反應顧名思義,藥物是變應性口炎發生的外因而藥物的種類其中的雜質、給藥途徑、積聚作用及抗原性等諸多因素與變應性口炎的發生都有著一定的關係但藥物的抗原性是引起變應性口炎最重要的原因。藥物大多數是小分子化學物質屬於半抗原,它必須與機體內蛋白質結合後變成全抗原時才成為變應原。首次使用藥物後,一般不發病當機體再次接觸同一藥物時即可產生變態反應。一般在接觸變應原後24~48h發病。
抗生素製劑、解熱鎮痛類藥安眠鎮靜劑、磺胺藥製品等四大類是引發藥物性皮膚-黏膜炎症反應最為常見的藥物。臨床問診中,有的患者難以憶及有關致敏藥物套用史,這可能因為有的藥物雖名稱不同,但其藥物結構式是相似的,例如磺胺藥物、普魯卡因和對氨水楊酸幾種藥物中均含“苯胺“核心,因此,使用過磺胺者可在首次接觸普魯卡因時發生變態反應;又例如自然界中存在青黴菌,可使人致敏故有時雖首次注射青黴素者亦發生了變態反應。
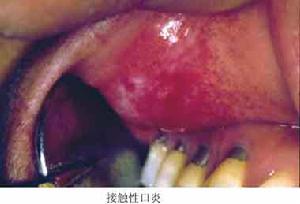
2、接觸性口炎
屬Ⅳ型變態反應,所接觸物質本身對口腔黏膜本無刺激性即有刺激性也很微弱,一般情況下不致引起損害,但對具有過敏體質的患者此物質作為一種變應原,可引起變態反應而致病。
口腔科常見的致敏物質如牙托材料甲基丙烯酸甲脂、自凝丙烯酸脂、銀汞合金;其它如泡泡糖和合成橡膠等。
臨床表現
一、藥物性口炎
口腔黏膜損害常先於皮膚發生有時亦可同時發生。患者套用某種藥物後可有一定的潛伏期,初次發作的潛伏期稍長,復發者則縮短,有時可在24h內發病。
1口腔黏膜
發病於口腔黏膜時,患者首先感覺局部灼熱不適。口腔任何部位均可發生損害,如常見在唇、頰、舌、齶等處的黏膜上出現充血、水腫,若有水皰發生,由於言、食時的摩擦運動而迅速破潰成大小不等的糜爛面,並有滲出。此時患者即感疼痛。
2、皮膚
發病於皮膚時則好發於手足、顏面,出現紅斑、丘疹等;如重複使用致敏藥物,即在原部位出現圓或橢圓形紅斑,邊界清楚,數目多少不一,還可能合併水皰對此稱之為固定藥疹(fixeddrug eruption);有時,除固定部位外亦可在新部位發疹。局部灼熱、脹癢。一般持續1周左右,而後消退。
3、眼部
發病於眼部時,常見為結合膜炎,表現為球結膜充血、脹痛不適分泌物增多等。
4、陰部
發病於陰部時在生殖器肛門等處也可出現紅斑、糜爛等現象。
二、接觸性口炎
症狀出現較緩,因為口腔黏膜接觸到具有抗原性物質後,至少需數天才能在局部形成抗體,此時上皮已被致敏,隨著抗原物質的吸收,在局部產生抗原抗體反應。但也有因為接觸物刺激性大而潛伏期短的。
常見發病部位為唇、頰齶、牙槽和前庭黏膜。接觸致病物質部位表現為炎症反應輕重不等,一般表現為充血、水腫、發皰糜爛、滲出,或有假膜形成。在舌部表現腫脹明顯,舌緣有牙齒壓迫印痕。如果將致敏物質去除後,在一段較長時間內,炎症仍在發展可能夾雜感染以後逐漸癒合。
診斷
藥物性口炎
一根據臨床表現
近期有用藥史,發病與用藥有明顯的聯繫並應了解有無既往過敏史;口腔損害主要是充血水腫、糜爛、滲出;此外注意皮膚上若有固定藥疹時,則有助於確診同時也可有眼或陰部損害。
二輔助診斷
各方法按其簡便可行、可靠性依次介紹如下:
1.斑貼試驗
斑貼試驗是測定機體變態反應的一種輔助診斷方法。根據受試物性質配製適當濃度的浸液、溶液軟膏或直接用原物作試劑,將試液浸濕4層1cm2大小的紗布,或將受試物置於紗布上,置前臂屈側,其上用稍大透明玻璃紙覆蓋,四周用橡皮膏固定48h取下試驗物並檢查結果
結果判定 “-”陰性:受試部位無任何反應;
“±”可疑:皮膚出現瘙癢或輕微發紅;
“+”弱陽性:皮膚出現單純紅斑、瘙癢;
“++”中度陽性:皮膚出現水腫性紅斑、丘疹;
“+++”強陽性:皮膚出現顯著紅斑丘疹及水皰。
2.嗜鹼粒細胞脫顆粒試驗
取家兔的嗜鹼粒細胞加患者血清和可疑致敏物質之溶液混合一起孵育,如患者血清中有過敏性抗體IgE,則發生嗜鹼粒細胞脫顆粒。數200個嗜鹼粒細胞,如有30%以上細胞發生脫顆粒現象即為陽性反應。脫顆粒細胞的改變為細胞腫脹失去正常圓形,胞核清楚顆粒溶解消失或自細胞內溢出。此法簡便、靈敏可靠,有助於確定I型變態反應。
3.致敏物質的淋巴細胞轉化率試驗
取患者的淋巴細胞加可疑的致敏物質,並設對照組,觀察淋巴細胞轉化情況。轉化細胞>50%(返祖細胞)即表示屬陽性反應。
4.白細胞移動抑制試驗
取患者白細胞加可疑致敏物質,觀察白細胞移動抑制情況。致敏淋巴細胞在體外與特異抗原相遇,釋出巨噬細胞移動抑制因子(MIF),使巨噬細胞或白細胞移動受抑制時,為陽性反應。如實驗組/對照組<0.8U,表示有抗原反應。 本法亦可協助確定致敏物質。
接觸性口炎
可根據病損部位有接觸某種物質的情況以及臨床表現進行診斷:有明確的接觸史,所接觸的物質具有抗原性,從組織接觸到發生炎症,短則數分鐘、數小時,長則數日;結合臨床表現,輔以斑貼試驗可有助於診斷。
鑑別診斷:
1、藥物性口炎
應與同屬變態反應性疾病中的接觸性口炎多形滲出性紅斑相鑑別。尤其當損害單發於口腔時,更易與臨床表現為充血、水腫、發皰、糜爛的其它口腔黏膜病相混淆。
2、接觸性口炎
應與藥物性口炎鑑別診斷。變應性口炎患者接觸而導致發病的物質不一定是藥物;而藥物性口炎發病的致病物質則一定是藥物。此外,變應性口炎僅在接觸部位發生損害,而藥物性口炎除口腔損害外,還可能有皮膚眼、陰部等處或多或少的伴發損害。
治療
 變應性口炎
變應性口炎藥物性口炎
一、全身治療
1.尋找可疑的致敏藥物,並立即停止使用;追溯近幾天的食譜,有無進食含有藥物進補的藥膳飲食。
2.全身支持療法
補充液體維生素,以加速致敏原的排出,並維持水和電解質平衡
3.抗組織胺藥物
可選用苯海拉明25mg每日3次,口服;撲爾敏4mg,每日3次,口服;或給息斯敏(正名:阿司咪唑,Astemizole)10mg,每日1次口服
4.腎上腺皮質激素
具有抗炎、抑制免疫反應作用重症可用氫化可的松200~400mg靜脈滴注;潑尼松每日30~60mg,或用地塞米松每日4.5~9mg,口服。
5.葡萄糖酸鈣加維生素C0.5~1.0g,每日1次,緩慢靜脈注射,以減少滲出。
二局部治療
套用消炎止痛、抗感染的藥物,如局部可貼敷各種抗生素藥膜或塗布2.5%金黴素甘油敷中藥散劑如潰瘍散等,疼痛嚴重者可用1%普魯卡因溶液含漱或塗布0.5%達克羅寧溶液以止痛。
注意事項:
治療前應詢問患者有無藥物或藥膳過敏史;嚴格掌握用藥適應證以防濫用藥物;用藥宜簡單,以減少變態反應性疾病的發生;並注意藥物交叉過敏反應;慎用或禁用與原致敏藥物化學結構式近似的藥物;注意做藥物過敏試驗,如青黴素皮試,應同時準備好急救藥品,以防萬一。對確診者應向患者交代清楚,避免今後再用此藥。
接觸性口炎
1、防治
分析追溯發生接觸性口炎的原因,並立即去除、更換可疑的修復充填材料。局部消炎、止痛、抗感染,可用抗生素藥膜貼敷或用抗生素甘油塗布,每2h一次,或塗布2%甲紫亦可。症狀嚴重者可內服抗組織胺類藥物,如苯海拉明、撲爾敏或息斯敏等(同藥物過敏性口炎)。
2、注意事項
平時注意加強自身防護日常生活中慎用容易致敏的外用品,避免再次接觸發生過接觸性口炎的致病物質。
