流行病學
眼眶炎性假瘤多累及成年人,但也可見於兒童。無明顯性別差異,常累及單眼,約l/4發生於雙眼,可同時或間隔數年發病。尚無該病其他相關的流行病學資料。眼眶特發性炎性假瘤(idiopathic orbital inflammatory pseudotumor)是臨床較常見的眼眶炎性病變。由於症狀多變,常易導致誤診,尤其是易將其他眼眶腫瘤或眼眶病誤診為炎性假瘤臨床上名稱較混亂,包括炎性假瘤、特發性炎性假瘤、肉芽腫性病變、反應性淋巴增生等病變實際上炎性假瘤這一概念是比較模糊的臨床名稱也較混亂,分類也不一,且原因不明,可能與自身免疫和細胞介導的免疫有關。眼眶炎性假瘤好發於青壯年,也見於老年和兒童,但兒童患此病時診斷要慎重。
眼眶炎性假瘤病理
眼眶炎性假瘤的組織病理學分類為:淋巴細胞增生型(以淋巴細胞增生為主,可見淋巴濾泡等結構)、纖維組織增生型(以纖維組織增生為主,細胞成分很少)和混合型(介於兩型之間)。
炎性假瘤的病理特點取決於手術所獲得的眶內不同組織、不同部位和病變處於不同的階段。基本細胞類型包括淋巴細胞漿細胞、成纖維細胞巨噬細胞、巨細胞、上皮樣細胞、網狀細胞血管內皮細胞和不常見的多形核細胞、嗜酸性粒細胞等。臨床常根據病變侵及的部位和影像學所見分為淚腺型、肌炎型、視神經周圍型瀰漫型和腫塊型,每一位置發生的病變臨床表現都不盡相同。
眼眶非特異性炎性假瘤組織中嗜酸性粒細胞增多部分嗜酸性粒細胞釋放出毒性顆粒蛋白(toxicgranularprotein)進入間質的結締組織可能損傷眼內組織和眼外肌非特異性炎症的標記如紅細胞沉降率加速和發燒不表現在眼眶炎性假瘤患者中說明該病不是一種全身免疫性疾病;另一方面眼眶很多蛋白可能具有免疫原性但僅有很少的蛋白作為原始靶抗原引起自身免疫反應在一些病例中引起的炎症可能局限在眼眶的某一些組織導致眼外肌炎周圍神經炎周圍鞏膜炎和淚腺炎。
發病機制
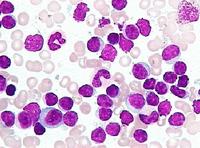
 眼眶軟組織
眼眶軟組織眼眶非特異性炎性假瘤組織中嗜酸性粒細胞增多部分嗜酸性粒細胞釋放出毒性顆粒蛋白(toxic granular protein)進入間質的結締組織,可能損傷眼內組織和眼外肌。非特異性炎症的標記,如紅細胞沉降率加速和發燒不表現在眼眶炎性假瘤患者中說明該病不是一種全身免疫性疾病;另一方面,眼眶很多蛋白可能具有免疫原性,但僅有很少的蛋白作為原始靶抗原引起自身免疫反應。在一些病例中,引起的炎症可能局限在眼眶的某一些組織,導致眼外肌炎,周圍神經炎、周圍鞏膜炎和淚腺炎;在另外的病例中瀰漫性炎症導致多數眼組織受累,臨床表現可能相互重疊。最近研究揭示有52.5%非特異性眼眶炎症患者的血清中存在眼外肌膜55kDa64kDa蛋白反應的抗體在50%的特異性眼眶炎症患者血清中檢出95kDa和45kDa蛋白抗體,正常個體血清中55kDa蛋白抗體檢出率為16%,64kDa蛋白抗體檢出率為20%,而95kDa和45kDa蛋白抗體檢出率分別為24%和20%。在大多數非特異性眼眶炎症患者中以上的蛋白抗原抗體比正常人高,特別是55kDa蛋白抗體升高更明顯,因此眼外肌膜蛋白抗原和其相應的反應抗體可能在該病的發病機制中起作用。
臨床表現
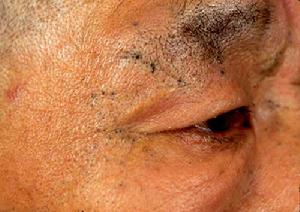
 眼球突出
眼球突出1.眼球突出和移位 多數患者有此體徵眶內組織水腫腫塊形成,眼外肌腫大,均可使眶內容積增加。由於組織推擠,眼球突出同時伴有眼球移位多見淚腺炎型或肌炎型。組織水腫和細胞浸潤明顯者壓迫眼球尚可以還納,纖維硬化型則不能,甚至可表現為眼球內陷。
2.水腫與充血 炎性假瘤的基本組織病理改變為組織水腫及炎細胞浸潤由於眶內壓的升高,血液循環障礙加重組織水腫。所以,除結膜充血水腫外,多伴有眼瞼腫脹。尤其是病變位於眶前部者,水腫和充血更為明顯嚴重的結膜充血水腫可突出於瞼裂之外,長時間的脫出,致使結膜粗糙、糜爛、壞死。淚腺炎型水腫主要位於上瞼外側上瞼緣呈S狀,瞼裂變形。
3.眼球運動障礙及復視 肉芽腫型和肌炎型常見眼球運動障礙,約占1/2。纖維硬化型明顯影響眼球運動,且常是多方向運動障礙,甚至眼球固定。患眼視力尚好時,出現復視。淚腺炎型炎性假瘤較少影響眼外肌,僅表現為輕度眼球外上方運動受限。
4.眶內觸及腫塊 病變位於眶前部者,常在捫診時觸及腫塊,可在眶上方和眶下方觸及邊界清楚可以推動。呈圓形或結節狀,可以1個或多個,質中等硬度或較硬。有些腫塊需在壓迫眼球時迫使腫塊前移才可觸及。
5.眶周疼痛 約l/3患者有自發性疼痛其發生與眶內組織水腫、腫塊形成、眶內壓升高以及炎症波及眶骨膜有關。硬化型炎性假瘤伴疼痛更多見。
6.視力下降 當炎症累及視神經或眶尖部炎性腫塊形成對視神經的壓迫,可使視力下降。纖維硬化型對視力損害嚴重,甚至黑矇。眼底早期改變,可見視盤水腫;晚期表現為視神經萎縮。
診斷
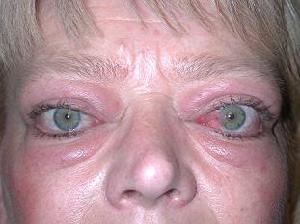
 眼眶炎性假瘤
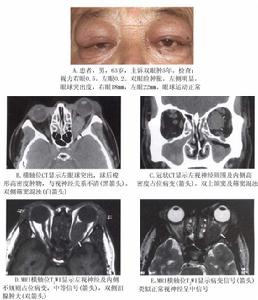
眼眶炎性假瘤急性炎性假瘤因發病急,眼瞼結膜充血眼球突出、復視等容易診斷。但慢性或亞急性病例,單純眼部體徵和症狀,診斷相當困難,應作輔助檢查幫助診斷在疑難病例中,CT掃描對診斷起決定性作用。根據CT顯示受累的不同組織可分成5類。
如CT檢查後仍不能作出診斷,對這樣的疑難病例應開眶手術取出組織,進行病理學診斷。對病變較深、手術損傷大的患者,應在CT檢查的指導下進行眼眶穿刺針頭對準病變所在的部位吸出或穿切出部分組織,進行細胞學檢查,陽性率較高但有一部分(約10%)病例陰性,特別是慢性炎性假瘤,病變大部分纖維化,檢查率低,故不適宜作眼眶穿刺吸出活檢。
取出標本除作常規組織病理學檢查外,還可作電子顯微鏡檢查、免疫組織化學L26、UCHLl、κλ以及聚合酶鏈反應(PCR)電子顯微鏡檢查能確切鑑別出參與炎性假瘤的細胞如淋巴細胞核大,細胞質中細胞器少,B淋巴細胞表面有不規則絨毛,T淋巴細胞表面光滑如只有T或B單一的淋巴細胞,則為淋巴瘤;炎性假瘤或反應性增生應T和B淋巴細胞同時存生。漿細胞質內有豐富的粗面內質網。巨噬細胞吞食了細胞殘屑、溶酶體和捲曲的細胞膜。免疫母細胞大,胞質內有短的粗面內質網,散線上粒體和多核糖體而被認別。
免疫組化染色L26陽性為B淋巴細胞,UCHLl陽性為T淋巴細胞;輕鏈κλ表達,單輕鍊表達κ或λ其中一個是陽性者一般為惡性腫瘤,雙輕鍊表達κ、λ均為陽性者為炎性假瘤或反應性增生。
檢查
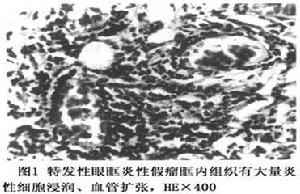 眼眶炎性假瘤顯微鏡圖
眼眶炎性假瘤顯微鏡圖2.病理學檢查 眼眶炎性假瘤的病理特點取決於手術所獲得的眶內不同組織和病變處於不同的階段。基本細胞類型為淋巴細胞漿細胞成纖維細胞、巨噬細胞、巨細胞、上皮樣細胞、網狀細胞血管內皮細胞和不常見的多形核白細胞嗜酸性粒細胞,這與單一淋巴細胞的淋巴瘤形成顯著區別,病變的不同階段這些細胞類型也有差異。
早期階段,其特點為組織水腫、淋巴細胞、漿細胞、嗜酸性粒細胞和多形核白細胞浸潤;兒童的病變組織內有較多嗜酸性粒細胞。當病變進展時,纖維結締組織增多,淋巴細胞和漿細胞分散在結締組織中,眼外肌因纖維增生變粗,淚腺腺泡和腺管周圍纖維結締組織增多;隨著病程延長,眼外肌纖維化,淚腺分泌功能消失導管增生淚腺結構被破壞慢性階段常見淋巴濾泡形成,同時伴有生髮中心,也可見嗜酸性粒細胞。少數炎性假瘤,特別是年輕患者,可能有血管炎,淋巴細胞、多形核白細胞和嗜酸性粒細胞沉積在血管壁產生局部破壞;淋巴細胞、偶爾有嗜酸性粒細胞出現在血管的周圍,產生血管袖套征。間或可見眶脂肪壞死釋放的脂質被巨噬細胞吞噬壞死灶上周圍有多核巨細胞、淋巴細胞、組織細胞纖維增生和脂性肉芽腫形成。
治療
1.糖皮質激素 對瀰漫性淋巴細胞浸潤型、肌炎型和淚腺炎型有顯著效果。潑尼鬆口服60~80mg/d,症狀緩解後藥量漸減。眼眶炎性假瘤容易復發,小劑量用藥延續3個月或更長。病變內或其周圍,局部注射潑尼松龍或甲潑尼龍,可增強療效減少藥物併發症。對於不適於使用激素者,可用環磷醯胺等免疫抑制劑代替。纖維增生型炎性假瘤,對各種治療效果均不顯著。
2.放射治療 對糖皮質激素治療有效的炎性假瘤類型對放射治療更為敏感。放射治療適用於:①患有全身性疾病,不適於使用糖皮質激素治療者;②糖皮質激素治療引起明顯副作用者;③糖皮質激素治療無效者。放射劑量10~30Gy,眶外側照射。
3.手術切除 腫塊型淚腺炎型炎性假瘤藥物治療效果不明顯者,可以手術切除但手術併發症較多。肌炎型炎性假瘤,當腫大的眼外肌穩定半年以上,眼位偏斜,復視不能矯正可手術矯正眼位。