流行病學
在很多情況下玻璃體積血是眼外傷最常見的併發症之一。外傷性玻璃體積血可占主要累及眼後段挫傷病例的25%~45%有作者對453例眼外傷住院病人的統計資料分析發現,玻璃體積血145例,占32%據一組病例統計,在引起玻璃體積血的原因中,糖尿病視網膜病變占34.1%;無脫離的視網膜裂孔占22.4%;孔源性視網膜脫離占14.9%;視網膜靜脈阻塞占13.0%以上4種疾患占84%。其他疾病如玻璃體後脫離、視網膜血管炎、視網膜靜脈周圍炎、年齡相關性黃斑變性、眼內腫瘤、早產兒視網膜病變也占有相當的比例。
病因
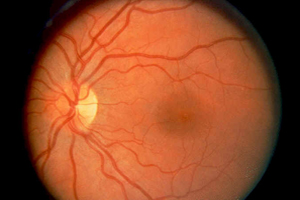 視網膜
視網膜1.眼外傷或手術引起的玻璃體積血 眼球穿透傷或鈍挫傷都可造成外傷性玻璃體積血。在角鞏膜穿通傷鞏膜穿通和眼後段的異物傷,玻璃體積血的發生率很高眼球頓挫傷造成的眼球瞬間變形可致視網膜脈絡膜破裂而出血;前部玻璃體積血可由睫狀體部位損傷所致。
手術性玻璃體積血可見於白內障手術、視網膜脫離修復手術、玻璃體手術等。
2.自發性玻璃體積血 包括的疾病較多。主要有視網膜血管病,如糖尿病視網膜病變、視網膜靜脈阻塞Eales病、視網膜大動脈瘤等;玻璃體後脫離或視網膜裂孔形成;濕性年齡相關性黃斑變性;視網膜脈絡膜的炎症變性或腫瘤。有人對糖尿病眼外傷等2種病因除外的151例單眼玻璃體積血病例進行臨床分析發現引起出血的主要原因是視網膜裂孔形成占42%;視網膜靜脈分支阻塞占37%。一些血液系統疾病如白血病、視網膜劈裂症也可導致玻璃體積血,但較為少見。在糖尿病病人出現視網膜新生血管是玻璃體積血的一個先兆。如果不作任何處理,5年內約有27%發生玻璃體積血。因出血引起的視力下降,不能靠血液自行吸收而恢復的病人約占60%。
發病機制
玻璃體積血可以來自後部的視網膜、視盤及脈絡膜也可來自眼前段的虹膜、睫狀體。對於無晶體眼者,出血更易向後進入玻璃體。少量出血易於吸收,且多無後遺症,較多的出血則難吸收,可出現膽固醇沉著、血紅蛋白沉著玻璃體部分液化、部分濃縮及後脫離等大量出血還可導致紅細胞變性形成血影細胞(ghost cell),發生血影細胞性或溶血性青光眼。而反覆的大量出血可刺激眼部發生增殖反應,形成緻密的有新生血管的纖維增殖膜。此膜的新生血管易破裂而導致反覆出血,而且它可以收縮產生視網膜裂孔及牽拉性視網膜脫離,久之形成並發性白內障甚至眼球萎縮。
臨床表現
玻璃體積血的症狀體徵、病程、預後和併發症主要取決於引起出血的原發病和出血量的多少出血的次數等因素。
自發性出血常突然發作,可以是很少量的出血,多者形成濃密的血塊少量出血時病人可能不察覺,或僅有“飛蚊症”;較多的出血發生時病人發覺眼前暗影飄動,或似有紅玻璃片遮擋,反覆出血的病人可自覺“冒煙”,視力明顯下降眼科檢查在出血較少、不致影響裂隙燈觀察時,可以看到紅細胞聚集於玻璃體凝膠的支架中,呈檸檬色塵狀。中等量的新鮮出血可呈緻密的黑色條狀混濁。大量出血致眼底無紅光反射視力下降至光感。
隨著時間的推移,玻璃體內的血液彌散,顏色變淡玻璃體逐漸變得透明。較多血液的吸收需要6個月或長達1年以上。在沒有明顯眼底病變時,視力可能完全或大部分恢復。在眼後段外傷合併大量玻璃體積血時,可能有半數的病人喪失有用視力。
併發症
 瞳孔
瞳孔2.玻璃體炎症 大量的玻璃體積血時,血液中炎性細胞可隨之進入玻璃體內,引起活化反應,以致臨近組織血管擴張,血漿成分滲出到眼內,產生輕度的炎性反應。臨床可見前房閃光、瞳孔輕度粘連。
3.玻璃體機化 玻璃體機化有兩方面原因:其一為大量玻璃體積血長期不吸收,血漿成分及血中炎性細胞刺激和轉化為纖維細胞,在玻璃體內機化形成纖維膜。另一方面,由於視網膜前增殖膜收縮牽拉視網膜血管或新生血管使之破裂出血,並進入玻璃體內。玻璃體積血促進增殖發展,形成或加重玻璃體機化。最終導致增殖性視網膜病變並發生牽拉性視網膜脫離。
4.鐵血黃色素沉著 玻璃體積血逐漸分解紅細胞破壞,其內鐵質大量游離,並可沉積在臨近的組織,對視網膜產生毒性反應。裂隙燈顯微鏡下可見玻璃體內棕黃色顆粒樣混濁。
5.溶血性青光眼 此病是一種急性、繼發性、開角型青光眼,是由於吞噬血紅蛋白的巨噬細胞、血紅蛋白、蛻變的紅細胞阻塞房角所致。通常發生在玻璃體積血後數天或數周。其臨床特徵如下:①眼壓增高;②房角開放;③濾簾呈紅色或棕紅色;④房角無新生血管;⑤前房可見紅細胞。治療上首先給予抗青光眼藥物如果藥物不能控制高眼壓,可考慮前房沖洗和(或)玻璃體切割等手術治療。
6.血影細胞青光眼 由玻璃體積血後變性的紅細胞阻塞房角,使房水排出受阻,引起眼壓增高。變性的紅細胞呈球形且凹陷,含有變性的血紅蛋白,常稱為血影細胞。這種細胞與正常的紅細胞相比變形能力差,故不能通過濾簾,從而阻塞房角引起眼壓升高。治療方法同溶血性青光眼。
7.其他 包括虹膜紅變、白內障等。
診斷
1.確定原發病 根據引起積血的原因和臨床表現診斷,檢查對側眼有重要價值。診斷應包括原發病,或為外傷性以及合併症。
2. 出血量的界定 對出血量的多少按玻璃體混濁的程度可分為4級,“±”或Ⅰ級,指極少量出血不影響眼底觀察;“+”或Ⅱ級,指眼底紅光反射明顯或上方周邊部可見視網膜血管;“++”或Ⅲ級,指部分眼底有紅光反射,下半無紅光反射;“+++”或Ⅳ級指眼底無紅光反射。
鑑別診斷
玻璃體積血引起的玻璃體後脫離,在超聲圖像診斷時應與視網膜脫離相鑑別脫離的視網膜常呈高振幅的回聲在改變敏感度時,視網膜回聲變化不大。脫離的視網膜常可追蹤到附著處或視盤,在牽拉性視網膜脫離會呈現出牽拉的形態。在單純的玻璃體後脫離,玻璃體後界面在眼球轉動時有明顯的後運動,降低機器的敏感度時回聲振幅減弱。因此,超音波檢查能夠確定眼後段外傷與玻璃體積血的程度、是否合併有視網膜脫離等病變,可以判斷視力預後,必要時可以重複檢查。
實驗室檢查
針對某些引起玻璃體積血的原發疾病,可以進行一些必要的實驗室檢查如血常規、出血及凝血指標等
其它輔助檢查
超音波有較大的診斷價值,尤其在不能直接看到眼底時:①少量彌散性的出血用B型超音波檢查可能得到陰性結果,這是因為在玻璃體內缺乏足夠的回聲界面而A型超聲掃描對此可能顯示出低基線的回聲。②玻璃體積血較緻密時,無論A型或B型超聲檢查都可看到低度到中度振幅的散在回聲。當用高敏感度掃描時出血的緻密度和分布顯示的更清楚;降低敏感性的掃描可以使回聲振幅下降多數回聲點被清除掉,因此能確定是否同時存在視網膜脫離③玻璃體積血引起的玻璃體後脫離,在超聲圖像診斷時應與視網膜脫離相鑑別。
治療
在大多數病例,玻璃體積血的自發吸收需要4~6個月時間。因此,在開始治療之前,一般認為應觀察3~4個月,如果在這期間玻璃體混濁沒有明顯減輕,說明自發吸收緩慢或完全吸收的可能性較小。
預後
在不出現併發症的情況下,及時清除玻璃體積血對視力恢復有利但應重視原發疾病的治療,防止復發。
