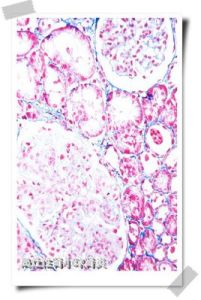
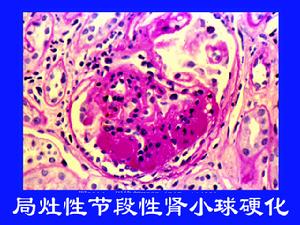
 局灶性腎炎
局灶性腎炎病理病因
(一)原發性局灶性腎小球硬化症病因不明。
(二)繼發性局灶性腎小球硬化症
1.腎小球疾病海洛因相關性腎病、腫瘤相關性腎病、糖尿病、愛滋病、遺傳性腎炎、IgA腎病、先兆子癇及何杰金病等。
2.腎小管、間質與血管疾病返流性腎病、放射性腎炎、止痛劑腎病及鐮狀細胞病等。
3.其他腎發育不全、肥胖及老年性等。
發病機理
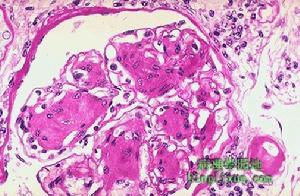 局灶性腎炎
局灶性腎炎免疫損害亦參與本病的發生與發展,免疫病理中腎小球硬化區可見IgM與C3顆粒樣沉積。電鏡顯示硬化病灶有大量電子緻密物沉積。且本病在腎移植中易復發。
病症診斷
本病診斷主要靠腎活檢。光鏡下可見部分腎小球的某些節段為玻璃樣均質蛋白物質。而未硬化處相對正常。硬化區的典型病變可見大量無細胞的基質物及透明樣物質。PAS染色呈陽性反應。毛細血管塌陷、泡沫細胞形成和局部上皮細胞增生,腎小球與包氏囊粘連,位於皮髓交界處小球最先累及。在非硬化區,腎小球毛細血管上皮細胞腫脹、增生,胞漿中可見空泡變性及較大的PAS陽性粒滴。相應的腎小管萎縮及腎間質纖維化,呈灶性分布。免疫螢光檢查:常在硬化區可見IgM和C3沉積。電鏡下:硬化病灶有大塊電子緻密物沉積。非硬化區毛細血管袢呈現廣泛上皮細胞足突融合和消退,病變嚴重時,上皮細胞可以從基膜上分離、脫落。
臨床表現
本病可發生於任何年齡,以青年為主。男性多見。均表現為持續性非選擇性蛋白尿。典型病例多以腎病綜合徵起病,約占50%左右,占原發性腎病綜合徵5%~20%。50%~60%患者有血尿。高血壓和腎功能損害報告不一,從10%~50%不等,臨床表現尤其尿蛋白的水平與預後有關。
病症治療
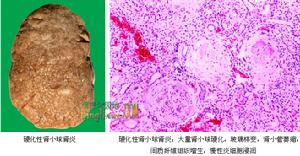 局灶性腎炎
局灶性腎炎(二)激素及其他免疫抑制劑
激素以腎病綜合徵為主要表現者,尤其原先腎活檢為微小病變,發展為局灶性節段性腎小球硬化者,仍首選激素,大多反應良好,成人劑量,強的松0.5~1mg/(kg·d),6~8周,以後逐漸減量過度到隔日療法,總療程在1年以上。Pei等報告用強的松治療原發性局灶性腎小球硬化,完全緩解率可達47%,而且這些病人5年腎臟健存率明顯高於無緩解者(96%比55%)。雖然有資料激素加用細胞毒藥物的療效並不比單獨套用激素更好。但多數學者主張對激素無效,依賴型及反覆發作型者應聯合用藥。因細胞毒藥物能明顯降低復發率和延長緩解期。並可減少激素的用量,減少其副作用。多選用環磷酸胺,間歇靜脈用藥,總劑量<150mg/kg.亦可口服苯丁酸氮芥。亦有用環孢素A治療本病,近期有一定療效,在減量或停藥過程中易復發。且價格昂貴及潛在的腎毒性,故不宜作首選藥物。
(三)其他治療血管緊張素轉換酶抑制劑不僅可降低血壓,且可減少尿蛋白,可能有益於延緩腎衰。另外,本病伴腎病綜合徵者不僅高凝血症,尚有腎內凝血、球囊粘連,應予以抗凝治療如:潘生丁25~75mg/d,華弗林2.5mg/d,可減少蛋白尿,改善腎功能。
預後預防
①尿蛋白水平:尿蛋白>10克/24小時,病情進展很快,多在6年內出現腎功能喪失;尿蛋白3~3.5g/24h者,50%6~8年發展成終末期尿毒症。<3g/24h,10年後腎功能仍維持在正常水平。
②腎病緩解與否-治療反應:凡對激素敏感者很少發展至腎衰。完全緩解者,終末期腎衰發生率15%,未完全緩解者則為85%。
③年齡:成人相對較好。有報告本病腎病綜合徵的發生率與復發率,成人分別為55%與15%,而兒童則為76%與80%。
④種族:Ingulli等對兒童腎病綜合徵研究發現黑人的發生率高於白人,且發展迅速。78%黑人8.5年內發展為終末期尿毒症。在相同的時間內白人僅33%。
⑤病程及高血壓程度:凡就診時已介病程後期,高血壓嚴重者預後差。
⑥腎組織病理:損害程度嚴重或同時有膜性、系膜增生性及血管性損害者易進入腎衰。