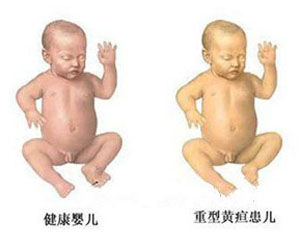
病理症狀
主要分為生理性黃膽及病理性黃膽。生理性黃膽
 黃膽
黃膽病理性黃膽
最常發生在早產、不足磅及細菌感染等嬰兒上。可能會發燒、食欲不振、哭鬧等。這種黃膽會在嬰兒出生後隨時出現,視乎病因而定。病理性黃膽的原因很多主要有:血溶性黃膽,尤其是「缺乏酵素」(g6pddeficiency)、血因素不相配(aboorrhincompatibility),細菌感染:任何病菌感染都可引起嬰兒黃膽。當然肝炎可以引至黃膽。新生兒黃膽症
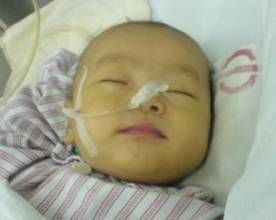 新生兒黃膽症
新生兒黃膽症新生兒由於血液中的紅細胞過多,且這類紅細胞壽命短,易被破壞,造成膽紅素生成過多;另一方面,新生兒肝臟功能不成熟,使膽紅素代謝受限制等原因,造成新生兒在一段時間出現黃膽現象。
新生兒發生黃膽可能是生理性的,也可能是病理性的。如果是生理性黃膽,不需要特殊處理就可以自行消退。病理性黃膽是由於疾病所引起的,使膽紅素的代謝出現異常,它發生在新生兒的特定時期,使生理性黃膽明顯加重,並容易與生理性黃膽相混淆。病理性黃膽分為:感染性和非感染性。感染性黃膽可由細菌和其他病原體感染所致,如病毒、梅毒螺鏇體、弓形蟲等;非感染性黃膽有溶血性黃膽、膽道閉鎖和遺傳性疾病等。
除生理性和病理性黃膽外,還有一種新生兒黃膽稱為母乳性黃膽。其特點為:黃膽程度較生理性高,黃膽持續時間長,有的可持續三個月之久。但嬰兒一般情況良好,無引起黃膽的其他病因可發現。停餵母乳後3天,黃膽下降明顯。母乳性黃膽與腸道重吸收膽紅素有關。母乳性黃膽一般不會引起膽紅素腦病。但值得注意的是:要診斷母乳性黃膽必須首先排除病理性黃膽。
孕婦黃膽
黃膽是病毒性肝炎的一種症狀,在新生兒和孕婦中比較常見,但並不是孕婦出現黃膽都表示病毒性肝炎。對於孕婦來說由病毒性肝炎引起的黃膽與幾種妊娠期黃膽性疾病是有區別的,下面列舉幾種常見的妊娠期黃膽性疾病:一、先兆子癰毒血症:發生在孕婦妊娠20周以後,先兆子癇只是在疾病進展時才累及肝臟。先兆子痛可有ALT升高,除非合併DIC,黃疽少見。肝組織正常,或有出血性壞死,但無炎症。
二、妊娠期肝內淤膽症:以全身上下瘙癢、淤膽的生化改變為特徵。發生於妊娠中、末期,先有皮膚瘙癢,繼而出現黃膽,直接膽紅素為主。血清膽固醇、膽酸、ALP和γGT升高,而ALT正常或輕度升高。瘙癢和黃膽常在分娩後2周內消失,再次妊娠再次發作。
三、妊娠急性脂肪肝:罕見的致死性疾病,常發生在妊娠後期,好轉的病例可完全恢復,再次妊娠時罕見再發。起病急劇,常有上腹部劇痛、澱粉酶增高、類似急性胰腺炎。常有重度黃膽,血清膽紅素增高,而尿膽紅素陰性。20%—40%的病例伴有先兆子癰。重症病人實驗室檢查可有肝衰竭、急性腎功衰竭或瀰漫性血管內凝血(DIC)的表現。肝臟B型超聲檢查呈脂肪肝波形。如果攜帶B肝病毒的孕婦發生這種情況,因HBsAg(+)易被誤診為暴發性B型肝炎。
臨床分類
按膽紅素的性質分類根據膽紅素代謝過程中幾個主要環節的障礙,可分為:以非結合膽紅素增高為主的黃膽
1)膽紅素生成過多如先天性溶血性黃膽、獲得性溶血性黃膽、由無效造血引起的旁路性高膽紅素血症等。
2)膽紅素攝取障礙如肝炎後高膽紅素血症、Gilbert綜合症、某些藥物及檢查用試劑(如膽囊造影劑)引起的黃膽等。
3)膽紅素結合障礙為葡萄糖醛酸轉移酶活力減低或缺乏引起的黃膽,如Gilbert綜合症、Crigler-Najjar綜合徵(1型與Ⅱ型)、新生兒生理性黃膽等。
以結合膽紅素增高為主的黃膽
可由於膽紅素在肝細胞內轉運、排泄障礙或同時有膽紅素攝取、結合和排泄障礙引起。
1)肝外膽管阻塞如膽結石、胰頭癌、膽管或膽總管癌、壺腹癌、膽管閉鎖等。
2)肝內膽管阻塞如肝內膽管結石、華支睪吸蟲病等。
3)肝內膽汁淤積如肝炎、藥物性肝病、妊娠期復發性黃膽、Dubin-Johnson綜合徵等。