簡介
抗磷脂抗體綜合徵是怎么回事?一個反覆流產的婦女,婦產科檢查多次找不出原因,既不是內分泌的變化,又不是器官功能的異常,這個時候就應該想到有抗磷脂抗體綜合徵的可能。抗磷脂抗體綜合徵在1952年發現,多見於紅斑狼瘡等一些結締組織病病人中,也可見於某些原因不明的女性。它的主要臨床表現是反覆血管內血栓形成、自發流產和血小板減少,伴有抗凝因子和抗磷脂抗體陽性的實驗室檢查。其發生的原因目前還不十分明確,可能和以下因素有關:大家知道血管內皮是由磷脂組成,如果體內出現了抗磷脂抗體,就可以和血管壁上的磷脂結合,破壞血管內皮,形成血栓,導致局部組織的血供障礙,如果發生在子宮,則可影響胎盤的血液供應而造成流產。
紅斑狼瘡病人中有一部分是抗磷脂抗體陽性,發生率為20%——50%。但抗磷脂抗體陽性不等於有該綜合徵,要有發生血栓的臨床表現、習慣性流產等才能考慮本病。還有的紅斑狼瘡病人出現血小板減少和中風、心肌梗死、失明等,這些都可能與本病有關。 80%的抗磷脂抗體綜合徵病人可出現皮膚網狀青紫。
總之,抗磷脂抗體綜合徵是一個危害較大的疾病,多見於紅斑狼瘡,應該引起病人和醫生的重視。
流行病學
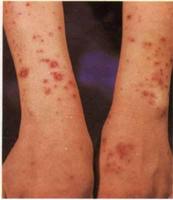 系統性紅斑狼瘡
系統性紅斑狼瘡病因:
抗磷脂抗體是指狼瘡抗凝物質(lupus anti-coagulant,LA)、抗心磷脂抗體(anti-cardiolipid antibody,ACL)或針對其他磷脂或磷脂複合物的一組自身抗體。抗磷脂抗體產生的原因尚不清楚。用細菌免疫動物可誘發抗磷脂抗體的產生,說明感染因素可能起一定作用。另外,還可能與遺傳因素有關,有研究報導HLA-DR7及DR4在抗磷脂抗體綜合徵患者中出現的頻率增高抗心磷脂抗體陽性者HLA-DR53出現的頻率較高。
抗磷脂抗體綜合徵最基本的病理特點是血栓形成所有的臨床表現均與之有關。以往認為抗磷脂抗體只針對帶陰電荷的磷脂,現在發現抗磷脂抗體可能更直接作用於一種或多種與磷脂結合的血漿蛋白質或這些蛋白質與磷脂結合的複合物,其中最重要的是β2糖蛋白Ⅰ(β2-glycoproteinⅠ,β2-GPⅠ)和凝血酶原。
發病機制:
APL抗體引起APS的確切機制尚不清楚。APS中血栓形成機制與APL抗體有關磷脂本身是正常抗凝系統中的成分之一,因APL抗體與抗凝系統中某些蛋白,有交叉反應而造成了血凝異常β2糖蛋白Ⅰ(β2-glycoprotein Ⅰβ2GPⅠ,一種載脂蛋白)本身通過抑制凝血酶原的激活而具有抗凝作用,當它和APL抗體或抗β2GPⅠ抗體結合後則促使了血凝作用。引起血小板減少是由於IgG型APL抗體對位於血小板膜內側面的磷脂醯絲氨酸(PTC)的作用。當血小板被激活時PTC就被暴露並與APL抗體結合而使血小板破壞、聚集,APL抗體也可與紅細胞的PTC結合而引起溶血性貧血。此外,APL抗體對內皮細胞、前列環素的作用及與補體受體、細胞表面黏附分子等的交叉反應也可能是發病機制的一部分。
臨床表現
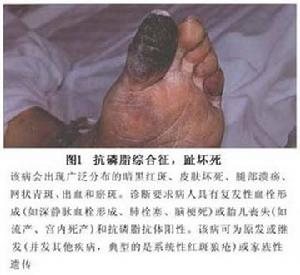 抗磷脂抗體綜合徵,趾壞死
抗磷脂抗體綜合徵,趾壞死2.妊娠的表現 大約一半左右的抗磷脂抗體綜合徵孕婦可出現流產,流產一般發生於妊娠中後期主要是由於胎盤血管血栓形成及胎盤梗死導致胎盤的功能下降所致。流產的發生與IgG型抗磷脂抗體關係密切IgM和IgA型抗磷脂抗體陽性者流產的發生率極低。抗磷脂抗體綜合徵在妊娠期間的其他表現還有:先兆子癇、妊娠高血壓、胎兒生長發育遲緩、胎兒窘迫及早產等,它們的發生率大概均為30%左右。這些臨床表現在妊娠期間易加重少數非抗磷脂抗體綜合徵孕婦血清高滴度的IgG抗磷脂抗體可使流產的風險增加,但是否引起其他的婦產科併發症的增加尚不清楚。而大多數非抗磷脂抗體綜合徵孕婦,雖血清抗磷脂抗體陽性,但臨床的併發症並無明顯增加,能正常妊娠。
3.血小板減少 抗磷脂抗體綜合徵患者常表現為中度的血小板減少(一般>50×109/L)。抗磷脂抗體綜合徵雖有血小板減少,但仍易發生血栓形成,很少有出血症狀。系統性紅斑狼瘡常見的血小板減少與抗磷脂抗體的存在有關。約40%的抗磷脂抗體陽性的系統性紅斑狼瘡患者可出現血小板減少,但只有10%的抗磷脂抗體陰性的系統性紅斑狼瘡有血小板減少症。反之,70%~80%的有血小板減少的系統性紅斑狼瘡患者為抗磷脂抗體陽性。
4.兒童抗磷脂抗體綜合徵:兒童抗磷脂抗體綜合徵以女性更為常見(男女之比約為2∶3)。發病年齡為8個月至16歲(平均為10歲)。大多數患兒易反覆出現血栓形成。動靜脈發生血栓之比為1∶0.6,約有14%的患者可同時有動靜脈血栓形成。但年幼的患兒比年長者更易形成動脈血栓,其中以腦動脈血栓較常見。與成人相比,兒童發生肺栓塞較少見。
併發症:
有10%~15%的系統性紅斑狼瘡患者合併抗磷脂抗體綜合徵。如果下肢動脈栓塞則可以出現間歇性跛行或壞疽。中樞神經系統受累還可有腦靜脈竇血栓形成、舞蹈症癲癇多發性硬化性痴呆。36%左右的原發性抗磷脂抗體綜合徵和48%的合併系統性紅斑狼瘡的抗磷脂抗體綜合徵有心瓣膜病變。還偶見有報導小腸梗死及出血微血管病性胰腺炎等。
實驗室標準:抗心磷脂抗體:2次中高滴度的IgG或/和IgM型抗體陽性(間隔至少12周)。
診斷
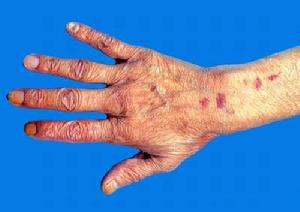 紫癜
紫癜鑑別診斷:
抗磷脂抗體綜合徵常同時具有多種臨床表現。原因不明的靜脈血栓是抗磷脂抗體綜合徵最常見的症狀。但腫瘤、口服避孕藥腎病綜合徵、血小板增多症、抗凝血酶Ⅲ缺乏、蛋白C缺乏、蛋白S缺乏異常纖維蛋白原血症、紅細胞增多症、陣發性睡眠性血紅蛋白尿及尿高胱氨酸血症等疾病均可出現血栓形成,診斷時需加以鑑別。抗磷脂抗體綜合徵的血栓形成易反覆發生,但每一次一般為單一的血栓,散發於不同的血管反覆發作的間隔時間常為幾個月至幾年。少數重症抗磷脂抗體綜合徵,短時間內出現廣泛的血管內凝血,需與敗血症、血栓性血小板減少性紫癜及DIC相鑑別抗磷脂抗體綜合徵另一常見症狀是反覆流產,而且許多患者可能因流產為最初表現而被診斷為抗磷脂抗體綜合徵。但流產是婦產科常見的疾病之一,許多其他因素均可引起,必須加以除外,如子宮異常、其他的系統性疾病、慢性感染及遺傳因素異常等。
檢查
 卵磷脂
卵磷脂2..狼瘡抗凝物:2次陽性(間隔至少12周)3.抗β2GPI抗體:2次高滴度IgM或IgG型抗體陽性(間隔至少12周)至少1條臨床標準和至少1條實驗室標準即可確診(3)3次或3次以上的孕10周前自發流產
3.抗磷脂抗體、抗心磷脂抗體 APL抗體如LA、ACL抗體等陽性,其滴度高時,臨床意義更大。數次國際標準化專題研討會制訂了統一的ELISA法檢測APL的程式,該方法可對APL的IgG、IgA、IgM類進行定量或半定量測定。現在推薦以陰性、低度、中等、高度陽性來表達APL實驗結果,以此提高各實驗室檢測結果的一致性和重複性。
治療
西醫治療
治療的主要目標是抑制血栓形成包括抗血小板、抗凝、促纖溶等。(1)抗血栓形成治療:急性期為阻斷血栓形成可用肝素治療。對有動靜脈血栓者可口服抗凝劑對已用足量華法林抗凝仍有反覆血栓形成者可皮下注射足量肝素,2次/d,使PTT延長至正常值的1.5~2倍,或採用免疫抑制劑(環磷醯胺)、激素、肝素和華法林抗凝聯合治療。
(2)針對流產治療:每天小劑量阿司匹林(60~80mg)口服和肝素5000~10000單位皮下注射,2次/d可使APS中的妊娠得以改善。為防止長期肝素治療所致的骨質疏鬆,輔以維生素D和鈣劑;對肝素無效或副作用明顯者,可每月按0.4g/(kg?d)靜脈滴注γ球蛋白4~5天,同時口服小劑量阿司匹林;潑尼松20~60mg/d加小劑量阿司匹林能成功地防止流產但只是在其他治療失敗時用。長期大劑量激素對妊娠、胎兒不利。流產一旦確診為APS所致後以小量阿司匹林,療效明顯。
中醫治療
中醫治療抗磷脂抗體綜合徵主要是辨證論治,分型治療。常見有氣虛血瘀、氣滯血瘀和寒凝血瘀三型。分別套用益氣養血活血化瘀、舒肝理氣活血化瘀和溫經補腎活血化瘀法組方治療,臨床效果良好。常用方劑有血府逐瘀湯桂枝茯苓丸、抵擋湯復元活血湯、補陽還五湯等,作為基礎方加減治療。中成藥有血竭膠囊抗血栓丸川芎嗪片等。護理
(1)中醫認為該病與氣虛血瘀、氣滯血瘀和寒凝血瘀有關,故平日應保持生活規律,心情舒暢,注意鍛鍊身體。
(2)該病APL增加,可形成各臟器皮膚的栓塞必須引起重視積極配合治療。
(3)不論有否SLE合併,該病可有習慣性流產,胎死宮內,胎盤血栓和栓塞,必須早期診斷治療。
預後:
適當口服抗凝藥再發血栓的危險性小。對僅有APL或狼瘡抗凝物存在而無臨床症狀者,發生血栓的危險性尚不明確。APS患者的子女發生APS的危險性較少。預防:
1.必須早期診斷治療。2.平日應保持生活規律,心情舒暢,注意鍛鍊身體積極配合治療。.