概述
 酒精性心臟病
酒精性心臟病早在1884年,Bollinger在屍檢中發現長期大量飲用啤酒者心臟明顯擴大,稱其為慕尼黑啤酒心髒。20世紀以來,大量臨床和動物試驗證明,長期過度飲酒可以引起以心臟排血量降低為特徵的心肌病。1980年世界衛生組織(WHO)和國際心臟病學聯合會(ISFC)特別工作組推薦採用酒精誘發性心肌病病名。1985年以來,許多學者又提倡採用酒精性心臟病(alcoholic heart disease)作為病名。因為它的病因主要是酒精,並在戒酒後心臟收縮功能可以明顯改善,而且其病變也不僅限於心肌。
流行病學本病在歐美國家發病率較高,亞洲人發病率較低。國內迄今報告病例甚少,但其中也有老年病例鑒於酒類消費量明顯增加,長期超量飲酒者亦不乏其人,故有必要提高對於本病的重視。
病因
 致病的原因—酗酒
致病的原因—酗酒2.繼發性營養缺乏與鈷的作用 既往文獻中常述及長期過量飲酒者往往具有攝取食物減少的不良習慣以致蛋白質和維生素缺乏。酒精代謝過程中,更增加了維生素的消耗,尤其是B族維生素,以致人們認為繼發性營養缺乏也是病因之一。現已了解許多患者並不存在營養缺乏,而且補充蛋白質和B族維生
 酒精性心臟病
酒精性心臟病素的治療,效果也很有限。既往還認為啤酒中所含泡沫增強劑鈷的毒性作用也是本病病因。但自1970年以後啤酒生產通常不採用鈷作為添加劑。
3.個體耐受性的差異 飲酒者個體對於酒精耐受性的差異,在本病發病中的作用,是非常值得重視的一個問題。研究表明,飲酒者血中酒精含量,既能反映個體飲酒量,更加反映個體對於酒精耐受性的差異有的國家法律規定血中酒精含量超過100mg%,禁止駕駛機動車。但有些飲酒者血中酒精含量達到50mg%即出現運動、感覺和認知功能障礙。
本病病因可能具有多種因素,酒精無疑是其中最為重要的因素。個體對於酒精耐受性的差異,甚至遺傳因素,可能也參與了本病的發生。
發病機制
 心肌細胞受損
心肌細胞受損(1)酒精直接損害心肌細胞膜,以致其膜屏障保護作用消失,賴以維持正常膜電位的鉀、鈉離子平衡受到破壞,導致細胞間信息傳遞混亂。
(2)長期飲酒,引起細胞膜上的電壓依賴性鈣通道數量減少和活性降低,以致鈣離子進入細胞內減少,心肌收縮力下降。
(3)長期飲酒改變了肌球蛋白(myosin)和肌鈣蛋白(troponin)的結構,以致改變了收縮蛋白間的越橋循環(cross-bridge cycling),也改變了肌鈣蛋白C複合物對於鈣的敏感性,致使心肌收縮力降低。
(4)酒精引起的細胞器損傷與脂質過氧化作用對細胞器的損傷極為相似。故推測脂質過氧化作用與本病發生有關。但給予充分的抗氧化劑維生素E,卻並不能防止酒精對於心肌的損害作用,故對此尚需作進一步研究。
2.病理變化
(1) 大體病理:大體觀察心臟外觀呈灰白色,心腔擴大,左室增厚心肌鬆軟,重量增加。偶爾可見心內膜纖維性增厚,約60%患者並發附壁血栓。
(2)光學顯微鏡檢查:可見心肌細胞肥大,胞核變小,數目減少,部分心肌細胞橫紋消失,細胞間隙和血管周圍纖維增生。
(3)電子顯微鏡檢查:可見心肌細胞受損,線粒體、肌漿網腫脹、空泡化,肌纖維內含有大量脂類。值得指出的是不論肉眼或顯微鏡觀察,本病與擴張型心肌病,均無特殊差別。
臨床表現
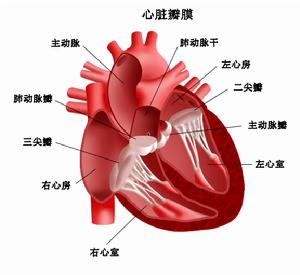 心臟解剖圖
心臟解剖圖1.飲酒史 迄今研究表明飲酒量和嗜酒持續時間與本病發生的關係,尚不夠明確。但多數學者認為每天飲酒所含酒精量超過142g,持續5年以上可以發病也有學者主張以每天飲酒所含酒精量超過60g作為診斷前提,還有學者認為長期超量飲酒持續時間,應在10年以上常用酒類酒精含量(g%)及可能致病酒精量的酒量(表1)。
2.發病特點 在歐美國家,本病多見於40—55歲的男性但老年人也較多見。國內尚未見到關於老年患者的專門研究。本病患者在長期超量飲酒過程中常無症狀。但若進行心電圖或超聲心動圖檢查,則往往可能發現潛在異常。 患者一旦發生心力衰竭,則病情進展迅速。
3.典型表現 本病可以分為經典型、類缺血型和心律失常型。但以經典型最為多見。
經典型發病初期。由於心排血量降低,僅表現為無特殊原因的疲勞、氣急、心悸、運動時咳嗽、運動耐量減退夜尿多;繼而出現夜間陣發性呼吸困難。體徵主要是竇性心動過速、舒張壓輕度升高、脈壓減小、頸靜脈怒張心界擴大、心音減弱、雙側心底部非噴射性喀喇音舒張期奔馬律二尖瓣和三尖瓣區收縮早、中期吹風樣雜音、肝腫大和外周水腫。類缺血型則有非典型性胸痛或心絞痛心電圖ST-T改變;晚期也可出現病理性Q波。心律失常型則以心律失常為主要表現可以呈現各種類型心律失常,尤以房顫、房早、房速室速多見。
各型均可有過量攝取酒精的一般體徵,如酒精性多血質容貌、皮膚毛細血管擴張、多發性末梢神經炎、肝臟異常等
併發症主要並發心律失常、心力衰竭、房顫肝功能不全等。
診斷
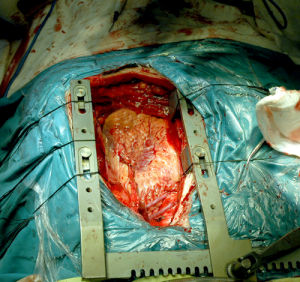 手術治療
手術治療2.必備條件 在飲酒數年後,出現心律失常、心功能降低心臟擴大的臨床表現或實驗室證據。
3.確診條件 經過斷絕飲酒和積極治療後,上述必備條件完全消失或明顯減輕。
鑑別診斷:
老年人診斷本病應該儘可能與下述心臟病鑑別如果不能完全排除,則應考慮兩種或兩種以上心臟病並存。
1.冠心病 本病與酒精性心臟病早期,均可表現為心律失常,晚期又均可有心臟擴大。兩者均能發生心絞痛、心電圖ST-T改變及異常Q波。故對老年患者進行鑑別,有時十分困難。但本病具有下述特點,可與酒精性心臟病鑑別:①有特殊發病危險因素和動脈硬化表現;②早期心電圖缺血表現具有區域性;③超聲心動圖室壁活動可呈節段性活動異常,必要時可行雙嘧達莫或多巴酚丁胺誘發試驗;④冠脈造影常可見特異性改變。
2.擴張性心肌病 本病與酒精性心臟病鑑別最為困難。如上所述,兩者心內膜心肌活檢亦無特徵性差別。文獻指出下述兩點,具有參考價值:①酒精性心臟病治療前心電圖顯示左心室肥厚合併雙側心房肥大多見,本病少見;②酒精性心臟病治療後心臟改變尤其是心功能可能完全或部分恢復,本病則恢復較差。
3.高血壓性心臟病 本病具有下述特點,可與酒精性心臟病鑑別:①具有長期收縮壓或舒張壓明顯升高病史;②超聲心動圖顯示左室向心性肥厚,左室心肌重量增加;③高血壓突然加重或並發冠心病者,可以發生心力衰竭和心室擴張,降壓治療能夠迅速糾正心力衰竭;④給予不增強交感神經張力或腎素活性的降壓藥如血管緊張素轉換酶抑制藥,鈣通道阻滯藥長期治療,可使肥厚心肌逆轉。
4.瓣膜性心臟病 本病老年患者的病因主要為退行性心臟瓣膜病、風濕性心臟瓣膜病和先天性二葉型主動脈瓣根據病史、瓣膜雜音特點、超聲心動圖瓣膜改變特徵和經過治療心功能改善後雜音增強等與酒精性心臟病較易鑑別。
5.肺心病 本病具有下述特點,可與酒精性心臟病鑑別:①常有慢性胸肺疾患和肺氣腫病史;②臨床常有右心室肥大或右心功能不全表現;③胸部X線檢查可見肺動脈高壓表現:④血氣分析先有PaO2降低,繼而PaCO2升高
6.腳氣病性心臟病 本病也可發生於長期超量飲酒者中,心臟表現與酒精性心臟病頗為相似,但本病在給予大量維生素B1治療後,病情能夠迅速好轉和逐漸治癒。
檢查
 檢查
檢查實驗室檢查
:化驗檢查:酒精不僅損害心肌細胞同時也損害肝臟等器官。研究表明大量飲酒後12—24h血清γ-谷氨醯轉肽酶(GGT)、鹼性磷酸酶(ALP)、門冬氨酸氨基轉移酶(AST)乳酸脫氫酶(LDH)均升高,且在停止飲酒後持續2—3周但也有些患者上述指標完全正常。此外,由於嗜酒者可能並存營養缺乏,尤其是維生素B族包括B12缺乏。故平均紅細胞體積(MCV)增大。嗜酒者組織細胞破壞增多、嘌呤降解增加,尿酸也常升高。上述各項變化雖無特異性,但對本病診斷,具有輔助意義。其它輔助檢查:
1.心電圖 心電圖改變可以是本病臨床前期的惟一表現,主要異常有:①左心室肥厚;②雙側心房肥厚;③ST-T異常QT間期延長;④起源性和傳導性心律失常,尤以房顫多見;⑤晚期可見QRS波波幅降低和輕度異常Q波
2.超聲心動圖 早期無症狀患者可見一定程度的心室肥厚或擴張。Askanas等曾報導85例男性無心臟症狀的酒精中毒者,45%有室間隔和左室肥厚與心臟重量增加。但射血分數、室壁運動和左室周邊縮短率等心功能指標,均無異常晚期則有左室舒張和收縮末期內徑增加,室間隔和左室後壁厚度比率增大,左右房室擴張,室壁順應性降低,各項心功能指標降低,左室射血分數常<0.40房室附壁血栓形成等。
3.胸部X線像 早期可出現不同程度的心臟增大,但心臟活動正常。隨著心臟進一步擴大,則見心臟活動減弱,肺充血。晚期可出現肺水腫和胸腔積液。
治療
 乾果預防
乾果預防2.臥床休息 可以減輕心臟負荷,降低心肌耗氧量,有利於心力衰竭症狀的緩解。臥床時間往往需要3—6個月但長期臥床亦復增加心臟附壁血栓和周圍血管血栓形成的危險。
3.糾治心力衰竭 急性心力衰竭的處理,與擴張性心肌病相仿。對於慢性心力衰竭患者,仍然主張採用洋地黃製劑、利尿劑和血管擴張劑聯合治療。但應注意防止洋地黃中毒。研究認為血管緊張素轉換酶抑制劑依那普利(Enalapril)能夠自動轉化為依那普利拉(Enalaprilat)發揮作用,降低心力衰竭的病死率。
4.抗凝治療 本病患者心臟常有附壁血栓形成,而合併心力衰竭患者又需長期臥床故套用抗凝劑華法林或阿司匹林,具有重要意義。但長期飲酒會影響肝臟凝血因子的合成和血栓素A2的生成易發生出血,尤其是70歲以上的老年人,值得注意防止。
5.改善心肌代謝 本病患者存在心肌能量供應不足和代謝障礙。故有必要補充和改善能量代謝。目前臨床中套用較多的三磷腺苷(ATP)製劑、輔酶A、二磷酸果糖和口服泛癸利酮(輔酶Q10)等均可採用,但短期用藥難以出現明顯效果
6.酒精戒斷綜合徵處置 突然戒斷飲酒後,患者可能出現血壓升高,心跳呼吸加快、體溫上升肌肉震顫、激動、腹瀉、噁心、嘔吐、幻覺譫妄等一系列症狀。對此應予重症監護。輕者給予對症處理如地西泮(安定)氯氮卓(利眠寧)等口服。重者應予抗焦慮藥或抗癲癇藥治療,如蘿拉西泮0.5mg,口服,3次/d;苯巴比妥(魯米那)0.1g,肌注;密切注意維持水和電解質平衡。
7.加強營養 對於合併營養不良者應該給予高蛋白和富含維生素B族的食物。在開始治療階段可給予:①維生素B1 50mg,3次/d,口服;②維生素B12 100μg,1次/d肌注,直至平均紅細胞體積恢復正常;③門冬氨酸鉀鎂注射液10—20ml,10倍量液體稀釋後緩慢靜滴,1次/d。
預防
 拒絕酗酒,預防疾病
拒絕酗酒,預防疾病本病預後取決於戒酒和治療的早晚。對於發生了心律失常,但心功能尚無明顯降低的患者,若能完全戒酒,並予積極治療,大多數預後良好,甚至心臟已經明顯擴大者,亦能恢復正常。但若已經出現心力衰竭症狀,仍然繼續飲酒,則病情常呈進行性發展,平均預期壽命少於3年在酗酒而且吸菸患者中常有猝死發生,原因可能為並發惡性室性心律失常。
預防:
酒精性心臟病在歐美國家頗為常見,但在亞洲國家中比較少見。對於本病若能早期診斷,戒絕飲酒,積極治療,預後良好反之,則預後惡劣。專門研究老年人本病的文獻報告,國內外罕見,有待於老年醫學研究者,給予重視。
病例
 病例分析
病例分析本組30例,全部為男性,年齡39~75歲,其中11例以飲白酒為主,每日平均飲酒量 150克以上。19例以飲啤酒為主,每日平均飲酒量1500克以上,全部病例持續飲酒 時間10年以上。職業:工人20例(其中酒廠工人17例),農民2例,司機2例,其他 6例。酒精性心臟病的診斷標準參照1995年版《現代心臟內科學》。
隨機抽取同期原發性擴張型心肌病30例作為對照組,對兩組一般臨床資料,心電圖進行比較分析。
統計學方法:計數資料採用χ檢驗;計量資料採用t檢驗。
2.討論
本組一般臨床資料及與對照組比較結果顯示:酒精性心臟病者絕大多數為男性,這與男性占 嗜酒者絕大多數有關。發病者以體力勞動者居多,特別是酒廠工人。因酒精性心臟病者發病 前均有長期飲酒史,故發病年齡多高於擴張型心臟病,一般超過40歲。
兩組心電圖結果顯示:酒精性心臟病組以竇速、T波改變、室上性心律失常特別是房顫為主 ; 而擴張型心肌病組則以多種心律失常包括竇速、房早、房顫、室早、室速、房室或末支傳導 阻滯及顯著的ST—T改變為特徵。在心室肥厚、異常Q波、低電壓及QT間期延長諸項發 生例數上,擴張型心肌病組均多於酒精性心臟病組,但由於例數不夠,兩組間均未顯示出顯 著差異。
綜上所述,酒精性心臟病和擴張型心肌病的臨床表現包括症狀、體徵、心動超聲結果極為相 似,心電圖表現亦無特異性,故兩者鑑別主要依據長期大量飲酒史。但對於個別有飲酒史擴 張型心肌病者,鑑別較為困難,需參考患者對戒酒的反應、年齡、病程進速度、心電圖表現 的多樣性、複雜性等綜合判斷。