 脊柱裂和有關畸形
脊柱裂和有關畸形綜合概述
 脊柱裂和有關畸形
脊柱裂和有關畸形胚胎期神經原節形成並向尾端發展成神經溝,第21天神經溝兩側的神經襞向背側正中包卷融合成為神經管。融合自胸段開始向頭、尾端發展,尾端於第2周閉合,頭端閉合比尾端大約早2天。神經管閉合後,逐漸與表皮脫離,移向體壁深部。神經管的頭端發展成為腦泡,其餘發展成脊髓。胚胎第11周時,骨性椎管完全癒合。
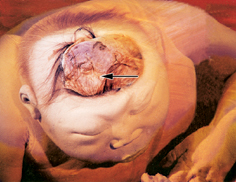
當神經管癒合過程中受到干擾影響時,則可能產生顱裂或脊柱裂。
 脊柱裂和有關畸形
脊柱裂和有關畸形隱性脊柱裂不產生臨床症狀者不需治療。有臨床症狀的隱性脊柱裂,脊膜膨出及脊髓脊膜膨出症等均需手術治療,手術時間愈早,療效愈好。術前應保護膨出部以防止破潰,如不慎破潰則應立即送醫院緊急處理,以免感染引起腦膜炎。
脊柱裂在宮內發病率可能高達10%以上,並經常伴有其他嚴重的神經系統畸形,同時可發生早期流產和死胎,因而脊柱裂患兒約占成活新生兒的1/5萬~1/3萬。
病理原因
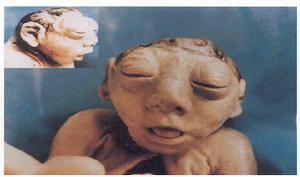 脊柱裂和有關畸形
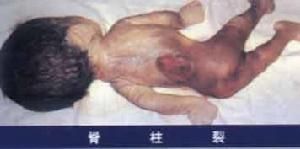
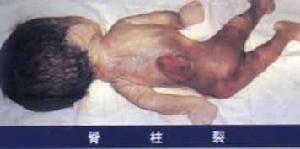
脊柱裂和有關畸形支撐人體的脊柱是由26塊脊椎骨連線組成的,脊柱中央的管腔稱為椎管。該管內包有脊膜、神經及脊髓等組織,如椎管先天性發有異常,則可椎管閉合不全,稱為脊柱裂。此症多見於腰骶部,偶見於胸段,裂開處多在脊柱後面,少數可位於前方,正常人有20~25%有脊拄裂,有的病人腰背部皮膚上有一撮長毛、血管痣或酒窩樣凹陷,並可在該處摸到凹陷。脊柱裂病人大多無臨床症狀,偶在體檢時才發現,此型稱為“隱性脊柱裂”。
發病機制
 脊柱裂和有關畸形
脊柱裂和有關畸形部分性脊柱裂有以下幾種類型:
1、隱性脊柱裂
可伴發脊髓內膠質增生甚或中央管擴大,產生脊髓受損症狀(脊髓牽繫綜合徵)、
2、脊膜膨出
硬脊膜經椎板缺損向外膨出到達皮下,形成中線上的囊腫樣腫塊,其中充滿腦脊液;神經根可進入膨出囊內並與之粘連。
3、脊膜脊髓膨出
脊柱裂缺損較大,除腦脊液進入膨出囊之外脊髓亦進入膨出囊。
4、脂肪脊膜膨出和脂肪脊膜脊髓膨出
在膨出囊內伴發脂肪瘤。
5、脊膜脊髓囊腫膨出
伴發局部的脊髓中央管擴大畸形(脊髓積水)。
6、脊髓外翻
脊髓中央管裂開直達體表,經常有腦脊液溢出。
7、脊柱前裂
脊膜向前膨出進入體腔。
臨床表現
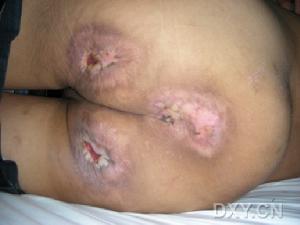 脊柱裂和有關畸形
脊柱裂和有關畸形1、隱性脊柱裂
最為多見,約占成活新生兒的1/1000,多見於腰骶部,有一個或數個椎板閉合不全,椎管內容物不膨出。可以沒有任何外部表現,多在攝片時偶爾發現。偶爾腰骶部皮膚有色素沉著,皮膚呈臍形陷窩,毛髮過度生長或有皮膚脂肪墊。有時上述結構由一條纖維索通過椎板裂隙附著於硬脊膜、神經根,甚至脊髓,使脊髓固定在椎管上,限制了脊髓在發育中的上移,並可伴發脊髓內膠質增生甚或中央管擴大,產生脊髓牽繫綜合徵,隱性脊柱裂本身很少症狀,也許有些腰痛和遺尿與此相關,皮膚潛毛竇和皮樣囊腫有可能導致腦膜炎的反覆發作。
2、脊膜膨出
多見於腰部和腰骶部;也可發生於其他部位。硬脊膜經椎板缺損向外膨出到達皮下,與皮膚共同組成中線上的囊腫樣腫塊,其中充滿腦脊液。或僅覆蓋一薄層表皮,脊髓與神經根的位置可正常或與椎管粘連,神經根可進入膨出囊內並與之粘連。
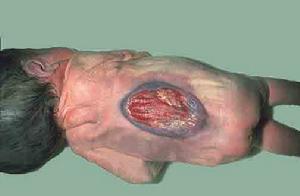 脊柱裂和有關畸形
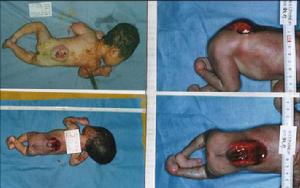
脊柱裂和有關畸形比脊膜膨出少見。脊柱裂缺損較大,除腦脊液進入膨出囊之外,脊髓亦進入膨出囊膨出囊基底較寬廣,囊表面的覆蓋皮膚菲薄、色暗,光照不很透光。有時皮膚透明,透過皮膚可以看到血管、神經根和脊髓。
4、脂肪脊膜膨出和脂肪脊膜脊髓膨出
在膨出囊內伴發脂肪瘤。
5、脊膜脊髓囊腫膨出
脊膜脊髓膨出伴發局部的脊髓中央管擴大畸形(脊髓積水)。後者形如髓內囊腫,可一起突入膨出囊內。
6、脊髓外翻
是部分性脊柱裂中最嚴重的一種。脊髓中央管裂開直達體表,形成一個暴露的肉芽面,經常有腦脊液溢出。
7、脊柱前裂
是一種罕見的脊柱裂類型。脊膜向前膨出進入體腔。
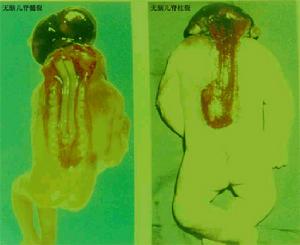 脊柱裂和有關畸形
脊柱裂和有關畸形腰骶部畸形產生有關節段的神經損害。小腿和足部肌肉呈現對稱的鬆弛性癱瘓和萎縮;膝部以上肌肉功能受累者比較少見;踝反射大都消失。足部、會陰部和下肢後側的皮膚可有感覺缺失,痛覺和溫度覺的障礙常較明顯患者有不同程度的尿失禁。下肢並有各種營養性和自主神經功能障礙,如皮膚溫度下降、青紫、水腫、潰瘍、慢性骨髓炎及足部畸形。有些患兒在出生時並無明顯的神經症狀,而在生長期間因膨出囊對脊髓和神經根的牽拉或是牽繫綜合徵的影響使神經損害漸趨加重。
頸段的畸形產生上肢的鬆弛性癱瘓、肌肉萎縮、神經營養障礙和下肢痙攣性癱瘓。上述症狀可能在出生時即已存在,或在生長期逐漸發生。高位頸段畸形則可出現小腦性共濟失調和痙攣性四肢癱。
併發症
膨出囊容易潰破感染,導致腦膜炎。上皮竇也可引起細菌性腦膜炎的反覆發作。脊柱裂也時常伴發其他先天性畸形,如腦積水、顱骨裂、裂唇和裂齶等。
鑑別診斷
注意與其他腫塊鑑別,背側沿正中線囊性腫塊,或多或少的透光,啼哭時更飽滿等,可作為與其他腫塊鑑別的要點。
症狀分析
 脊柱裂和有關畸形
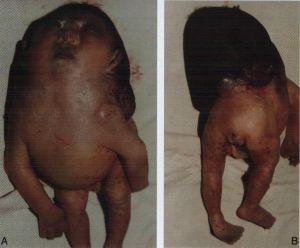
脊柱裂和有關畸形脊髓脊膜膨出均有不同程度神經系統症狀和體徵,仔細檢查可發現患兒下肢無力或足畸形,用針刺患兒下肢或足,無反應或反應微弱,患兒稍大些即可發現大小便失禁,重者雙下肢呈完全弛緩性癱瘓。
脊髓外露生後即可看到,局部無包塊,有腦脊液漏出,常並有嚴重神經功能障礙,不能存活。
隱裂在背部雖沒有包塊,但病區皮膚上常有片狀多毛區或細軟毫毛,或有片狀血管痣等。有的病區皮膚顏色甚濃,或棕色,或黑色,或紅色,有時在脊椎軸上可見潛毛孔,有的實為一竇道口,壓之有粘液或豆渣樣分泌物擠出來,椎管內多存在著皮樣或上皮樣腫瘤。隱裂可引起腰痛、遺尿、下肢無力或下肢神經痛,但是大多數無任何症狀。
醫學檢查
X線照片顯示椎管畸形,棘突及椎板缺損。
治療方法
 脊柱裂和有關畸形
脊柱裂和有關畸形對於長期排尿失常或夜間遺尿或持續神經系統症狀加重的隱性脊柱裂,仔細檢查後,應予以相應的手術治療。手術的目的是切除壓迫神經根的纖維和脂肪組織。
對於出生時雙下肢已完全癱瘓及大小便失禁,或尚伴有明顯腦積水的脊髓脊膜膨出,手術後通常難以恢復正常。甚至加重症狀或發生其他併發症。
愈後預防
預後:脊膜膨出和神經症狀不太嚴重的其他類型膨出儘早手術治療後,愈後良好。須注意膨出囊容易潰破感染,導致腦膜炎上皮竇。也可引起細菌性腦膜炎的反覆發作。
預防:注意孕婦圍生期保健避免胚胎期間的不良因素影響,如感染、代謝性疾病、中毒等。