基本概述
幽門螺旋桿菌寄生在胃黏膜組織中,67%-80%的胃潰瘍和95%的十二指腸潰瘍是由幽門螺旋桿菌引起的。慢性胃炎和消化道潰瘍患者的普遍症狀為:食後上腹部飽脹、不適或疼痛,常伴有其它不良症狀,如噯氣、腹脹、反酸和食慾減退等。有些病人還可出現反覆發作性劇烈腹痛、上消化道少量出血等。據日本九州大學最新研究發現,具有傳染性的幽門螺旋桿菌病可能引起胃癌。研究人員對1000多名中年男性進行了為期14年的跟蹤調查。調查期間,共有68人被確診為胃癌。研究人員在排除其他影響胃癌發病的因素後發現,感染幽門螺旋桿菌者患胃癌的風險是未受感染者的2.7倍;吸菸者的患病風險是不吸菸者的1.8倍;兩者兼具人群罹患胃癌的風險是既無感染又無吸菸嗜好者的11.4倍。研究人員指出,幽門螺旋桿菌會引發胃炎和消化性潰瘍,這種經口傳播的細菌把胃癌變成了一種傳染性疾病。(《生命時報》)
臨床表現
一般認為幽門螺旋桿菌感染的臨床過程是這樣的:幽門綜旋桿菌經口到達胃黏膜後定居感染,經數周或數月引發慢性、淺表性胃炎,數年或數十年後發展成為十二指腸潰瘍、胃潰瘍、淋巴增生性胃淋巴瘤、慢性萎縮性胃炎等,而後者是導致胃癌最危險的因素。專家們認為,幽門螺旋桿菌感染使患胃癌的危險增加了2.7-12倍,如果沒有幽門螺旋桿菌感染,至少有35%-89%的胃癌不會發生。疾病檢查
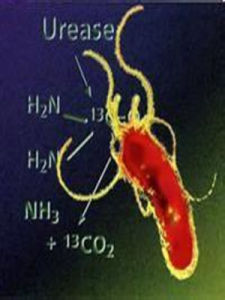
1、尿毒酶檢查:幽門螺桿菌能在人體胃內產生大量的尿毒酶,而且只有幽門螺桿菌才能產生這種酶,所以可能通過檢查尿毒酶來診斷幽門螺桿菌的感染。2、胃鏡檢查:通過胃鏡檢查,可以鉗取胃黏膜用直接塗片、染色,組織切片染色及細菌培養來檢測幽門螺旋桿菌。
3、唾液測定幽門螺桿菌:通過收取唾液即可以檢查,沒有任務副作用。
傳播途徑
幽門螺旋桿菌病病是後天傳染的,這一點已是各國學者的共識。其傳播方式還不十分明確,但最可能的途徑是口-口,糞-口傳播,已有以下實驗可以證明:1.利用PCR從病人唾液、牙斑和糞便中檢出幽門螺旋桿菌的DNA;2.從牙斑和糞便中分離出幽門螺旋桿菌;3.從同一家族多名成員的排泄物中分離出相同的幽門螺旋桿菌菌株。
幽門螺旋桿菌在世界不同種族、不同地區的人群中均有感染,可以說是成年人中最廣泛的慢性細菌性感染。總的趨勢是:幽門螺旋桿菌感染率隨年齡增加而上升,開發中國家約為80%,已開發國家約為40%,男性略高於女性。我國的感染年齡早於已開發國家20年左右,20歲-40歲感染率為45.4%-63.6%,70歲以上高達78.9%。另外,我國北方地區的感染率高於南方地區。同其它消化道傳染病一樣,幽門螺旋桿菌感染預防的關鍵是把好“病從口入”這一關。如要做到飯前便後洗手,飲食尤其是進食生冷食品要講究衛生,集體用餐時採取分餐制是明智的選擇,家裡有幽門螺旋桿菌病患者時應該暫時採取分餐,直至完全治癒。
診斷
幽門螺旋桿菌感染診斷有許多方法,如活組織鏡檢、幽門螺旋桿菌的分離培養、快速尿素酶試驗、尿素呼氣試驗、尿氨排出試驗、血清學試驗以及多聚酶鏈反應等。不同醫院採用的方法不同,但大多數醫院採用的方法都是特異、快速的,有些是無創傷的。專家們告誡患者,如感覺胃部不適,應到大醫院去作幽門螺旋桿菌感染檢查,以便及早用藥,及早從消化道清除幽門螺旋桿菌,以防止發展成嚴重的胃部疾病。治療
幽門螺旋桿菌感染是可以治癒的。一般的治療原則是以抗生素為主,輔加抑酸劑(鉍劑),常用抗生素羥氨苄青黴素、慶大黴素、克拉黴素和阿莫西林等。患者到醫院檢查後,應按照醫生的指導堅持服藥,並及時檢查療效。80%的國人都能查出有幽門桿菌,因此這個感染還是非常多的,是比較常見的細菌感染。然而,並不是每一個人感染幽門桿菌後都會得胃潰瘍等消化性潰瘍,因為幽門桿菌分為有毒株和無毒株,有毒株僅占20%。之所以有的人感染後發病,有的不發病,主要與人的遺傳基因、幽門桿菌菌株不同,其所含毒性不同,以及環境因素等有關。如果症狀比較明顯,就要根治。大多數幽門桿菌不產生毒素,又沒有什麼症狀,就可以不治療。
幽門螺桿菌引起的疾病
1、各種胃炎:幽門螺桿菌入侵人體後,會在胃上皮部位黏附,在抵抗胃酸和其他對其不利因素的殺滅作用的同時,釋放多種抗蛋白質酶,從而可引發胃炎。包括慢性淺表性胃炎,萎縮性胃炎等。2、口臭:幽門螺桿菌不僅在胃黏膜上寄生作祟,還會在口腔內寄生,特別是牙菌斑里含量最多,引起頑固性口臭。幽門螺桿菌重要毒性物質尿素酶可以分解口腔內的尿素等物質產生難聞的、嚴重的氨臭味。
3、慢性胃、十二指腸潰瘍:當患者感染幽門螺桿菌後,胃內環境會變成鹼性,刺激胃細胞分泌胃酸。在胃酸和幽門螺桿菌分泌毒素的共同破壞下,胃腸黏膜逐漸出現潰破。胃、十二指腸就是在胃液變成極度酸性的時,黏膜會被胃液腐蝕,導致病變發生的。
4、胃癌:研究發現,感染幽門螺桿菌後會誘導細胞增殖,這不僅增加了DNA自發複製出現錯誤的機會,也提高了細胞受到損傷的可能性。可見,幽門螺桿菌感染增加了胃部癌變的風險。