病因
 宮頸鱗狀細胞癌
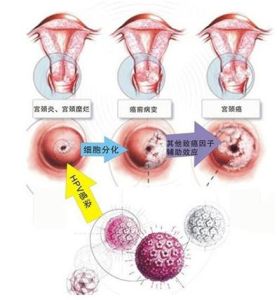
宮頸鱗狀細胞癌流行病學調查發現子宮頸癌與HPV感染、性行為及分娩次數、性傳播疾病、經濟狀況低下和免疫抑制等因素也與發病有關。HPV共有120個型別,其中10餘種與子宮頸癌發病密切相關,分為高危型和低危型。99%以上的宮頸癌組織學發現有高危型HPV感染,其中70%與HPV16和18型有關。多個性伴侶、初次性生活小於16歲、初產年齡小、多孕多產等與宮頸癌發生密切相關。與有陰莖癌、前列腺癌的高危男子性接觸的婦女也容易患宮頸癌。
臨床表現
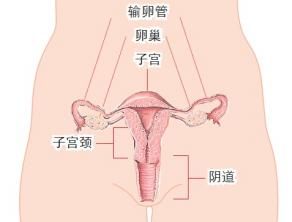
早期宮頸癌常無明顯症狀和體徵,頸管型患者因宮頸外觀正常易漏診或誤診。隨著病變發展,常表現為接觸性出血,性生活或婦科檢查後陰道流血。也可表現為不規則陰道流血,老年患者常為絕經後不規則陰道流血。出血量根據病灶大小、侵及間質內血管情況而不同,若侵襲大血管可引起大出血。多數患者有陰道排液,液體為白色或血性,可稀薄如水樣或米泔狀,或有腥臭。晚期患者因癌組織壞死伴感染,可有大量米湯樣或膿性惡臭白帶。晚期患者根據癌灶累及範圍出現不同的繼發性症狀,如尿頻、尿急、便秘、下肢腫痛等;癌腫壓迫或累及輸尿管時,可引起輸尿管梗阻、腎盂積水及尿毒症。
宮頸鱗狀細胞癌占宮頸癌75%~80%。巨檢分為外生型、內生型、潰瘍型、頸管型。顯微鏡檢:浸潤癌根據癌細胞分化程度分為Ⅰ級為高分化鱗癌(角化性大細胞型),Ⅱ級為中分化鱗癌(非角化性大細胞型),Ⅲ級為低分化鱗癌(小細胞型)。主要為直接蔓延及淋巴轉移,血行轉移較少見。
檢查
子宮頸細胞學檢查是早期子宮頸癌篩查的基本方法,高危型HPVDNA檢測聯合套用於早期篩查。細胞學檢查異常和HPVDNA檢測陽性患者應作陰道鏡檢查,子宮頸活組織檢查是確診子宮頸癌的最可靠方法。
診斷
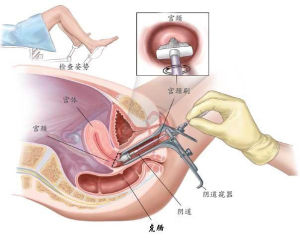
早期病例的診斷採用子宮頸細胞學檢查和(或)高危型HPVDNA檢測、陰道鏡檢查、子宮頸活組織檢查的“三階梯”程式,確診依據組織學診斷。婦科檢查時如發現子宮頸有明顯病灶時,可直接在癌灶取材。宮頸細胞學檢查多次陽性而子宮頸活檢陰性患者可行子宮頸錐形切除術。
治療
 宮頸鱗狀細胞癌的治療
宮頸鱗狀細胞癌的治療根據臨床分期、患者年齡、生育要求、全身情況、醫療技術水平及設備條件等綜合考慮制定適當的個體化治療方案。總原則為採用以手術和放療為主、化療為輔的綜合治療方案。
手術治療
主要用於早期宮頸癌患者。常用術式有:全子宮切除術;次廣泛全子宮切除術及盆腔淋巴結清掃術;廣泛全子宮切除術及盆腔淋巴結清掃術;腹主動脈旁淋巴切除或取樣。年輕患者卵巢正常可保留。對要求保留生育功能的年輕患者,屬於特別早期的可行宮頸錐形切除術或根治性宮頸切除術。
放射治療
適用於中晚期患者;全身情況不適宜手術的早期患者;宮頸大塊病灶的術前放療;手術治療後病理檢查發現有高危因素的輔助治療。
化療
主要用於晚期或復發轉移的患者,近年也採用手術聯合術前新輔助化療(靜脈或動脈灌注化療)來縮小腫瘤病灶及控制亞臨床轉移,也用於放療增敏。常用化療藥物有順鉑、卡鉑、紫杉醇、博來黴素、異環磷醯胺、氟尿嘧啶等。
預防
普及防癌知識,規範子宮頸癌篩查。早期發現及診治宮頸上皮內瘤變,阻斷宮頸浸潤癌發生。開展宮頸癌篩查,做到早發現、早診斷、早治療。