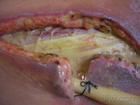
簡介
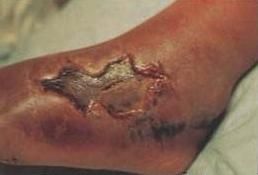 足部壞死性筋膜炎
足部壞死性筋膜炎壞死性筋膜炎(NecrotisingFasciitisNF)是一種細菌侵入皮下組織和筋膜引起的急性壞死性軟組織感染,常是多種細菌的混合感染,患者會出現全身中毒性休克。這種疾病在臨床上較為少見,美國每年約有750例感染病例,多數患者為鏈球菌感染, 但發病急,進展較快,破壞力強,可累及全身各個部位,病死率較高,並會造成嚴重的殘疾。
臨床表現為沿深淺筋膜播散的感染,在累及血管內形成血栓,引起相應皮下組織、皮膚和筋膜的壞死。可發生在全身各個部位,以四肢為多見,尤其是下肢;其次是會陰、頸部、面部、腹壁和背臀部等。兒童以臀部、腰部為主,成人則多見於腹部及會陰部。嚴重時受感染部位的內部組織完全暴露在體外,壞死部分形成凹陷,就像被吃過一樣,十分恐怖。
壞死性筋膜炎常易誤診,易造成嚴重的併發症和後遺症。早期發現、及時治療,預後良好。
別名
壞死性筋膜炎的別稱較多,如醫院內壞疽、化膿性筋膜炎、“食肉細菌”感染、“食肉菌”感染、急性感染性壞疽、溶血性鏈球菌壞疽、皮下組織淺深靜脈的進行性壞疽等,歷史上一些別稱的來歷如下:
1871年,美國外科醫師JosepohJones稱本病為“醫院內壞疽”。
1909年,Fedden描述該病,稱之為“急性感染性壞疽”;以後Mccafferty等稱本病為“化膿性筋膜炎”;
1924年,Meleney命名本病為“溶血性鏈球菌壞疽”;
1952年,Wilson建議將皮下組織淺、深靜脈的進行性壞疽統稱為急性壞死性筋膜炎。
病因
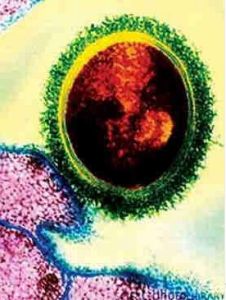 2007年在英國發現的食肉菌,以化膿鏈球菌為主要致病菌。
2007年在英國發現的食肉菌,以化膿鏈球菌為主要致病菌。病因不明,多見於中老年人,男性多於女性,嬰幼兒亦不罕見。誘因多見於:
1、感染性疾病,如肛周膿腫、肛瘺、痔瘡、肛裂。
2、手術、損傷、異物,如會陰部、子宮、附屬檔案及腹部手術等。
3、全身性疾病,如糖尿病、腫瘤、動脈硬化、長期臥床病人、酒精中毒等。
4、藥物注射、輸液。
5、也見於敗血症、蟲咬傷、藥物流產。
6、其它,如營養不良、放療、腎功能衰竭、器質性心病、肝硬化、紅斑狼瘡等也可誘發NF。
病原菌
壞死性筋膜炎常是多種細菌的混合感染,致病菌包括革蘭氏陽性的溶血性鏈球菌、金黃色葡萄球菌、革蘭氏陰性菌和厭氧菌等。以往由於厭氧菌培養技術落後,常不能發現厭氧菌,20世紀後期證實類桿菌和消化鏈球菌和球菌等厭氧菌常是本病的致病菌之一,但很少是單純厭氧菌感染。
Guiliano報導16例壞死性筋膜炎,共培養出75種細菌,15例至少培養出一種兼性鏈球菌,10例類桿菌,8例消化鏈球菌。在StoneMartin(1972)的病例中,革蘭氏陰性需氧桿菌占62%,腸球菌19%,有厭氧性鏈球菌51%,合併類桿菌24%,但未見β溶血性鏈球菌。兩組的病例對象雖有差異,但結果均證明,壞死性筋膜炎常是需氧菌和厭氧菌的協同作用,兼性菌先消耗了感染組織中的氧氣,降低了組織的氧化還原電位差(EH),細菌產生的酶使H2O2分解,從而有利於厭氧菌的滋長和繁殖。
病理
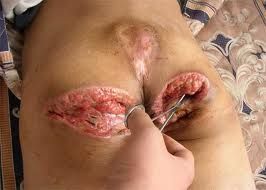 壞死性筋膜炎
壞死性筋膜炎1、皮膚筋膜大面積壞死:在全身或局部組織出現免疫損害後,多種細菌侵入皮下組織和筋膜,需氧菌先消耗組織中的氧氣,使氧還電勢降低,體系還原性增強。同時細菌分泌的酶將組織中的過氧化氫分解,創造出適宜厭氧菌生存繁殖的少氧環境。由於細菌及毒素的作用引起淺筋膜炎症。目前(21世紀初)認為多種細菌均可產生透明質酸酶、肝素酶等加速了血管內凝血,是小血管內血栓形成,導致血循環及淋巴回流障礙。酶可以分解、破壞組織,使病變沿皮下間隙迅速向周圍擴散,引起感染組織廣泛性地炎症充血、水腫,繼而皮膚和皮下的小血管網發生炎性栓塞,組織營養障礙導致皮膚缺血性坑道樣壞死甚至發生環行壞死。這種進程進展極為迅速,每小時擴散約1英寸。NF病灶僅侵犯皮膚、皮下組織,一般不侵犯肌層。
2、滲出液惡臭:NF病變迅速壞死液化,液體從破潰創口滲出,滲出液污黑、惡臭難聞,液體可隨皮下間隙向外擴散,從而使病變迅速擴散。
3、捻發音:NF病灶內細菌繁殖及組織壞死液化產生氣體,氣體充盈皮下間隙。因此在觸及病變皮下時可有捻發音。氣體及液體中有大量的細菌可迅速通過皮下間隙向外擴散。
4、鏡檢所見:可見血管壁有明顯的炎性表現,真皮層深部和筋膜中有中性粒細胞浸潤受累筋膜內血管有纖維性栓塞,動靜脈壁出現纖維素性壞死,革蘭染色可在破壞的筋膜和真皮中發現病原菌肌肉無損害的表現。
類型
根據病情,壞死性筋膜炎可分為兩種類型:
Ⅰ型
致病菌通過創傷或原發病灶擴散,使病情突然惡化,軟組織迅速壞死。
Ⅱ型
病情發展較慢,以蜂窩織炎為主,皮膚有多發性潰瘍,膿液稀薄奇臭,呈洗碗水樣,潰瘍周圍皮膚有廣泛潛行,且有捻發音,局部感覺麻木或疼痛,這些特點非一般蜂窩織炎所有。病人常有明顯毒血症,出現寒戰、高熱和低血壓。皮下組織廣泛壞死時可出現低鈣血症。
臨床表現
症狀
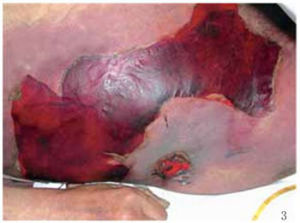 壞死性筋膜炎
壞死性筋膜炎NF多數在原有手術、創傷、疾病的基礎上發病。因此症狀較前加重,局部腫脹明顯,病情發展迅速,甚至出現意識障礙。壞死性筋膜炎可累及全身各個部位,發病以四肢為多見,尤其是下肢;其次是腹壁、會陰、背、臀部和頸部等。病人局部症狀尚輕,全身即表現出嚴重的中毒症狀,是本病的特徵。
1、局部症狀
(1)、片狀紅腫、疼痛:早期皮膚紅腫,呈紫紅色片狀,邊界不清,疼痛。此時皮下組織已經壞死,因淋巴通路已被迅速破壞,故少有淋巴管炎和淋巴結炎。
起病急,早期局部體徵常較隱匿而不引起病人注意,感染24h內可波及整個肢體。個別病例可起病緩慢、早期處於潛伏狀態。受累皮膚發紅或發白、水腫,觸痛明顯,病灶邊界不清,呈瀰漫性蜂窩織炎狀。
(2)、疼痛緩解,患部麻木:由於炎性物質的刺激和病菌的侵襲,早期感染局部有劇烈疼痛。當病灶部位的感覺神經被破壞後,則劇烈疼痛可被麻木或麻痹所替代,這是本病的特徵之一。
(3)、血性水皰:由於營養血管被破壞和血管栓塞,皮膚的顏色逐漸發紫、發黑,出現含血性液體的水皰或大皰。
(4)、奇臭的血性滲液:皮下脂肪和筋膜水腫、滲液發粘、混濁、發黑,最終液化壞死。滲出液為血性漿液性液體,有奇臭。壞死廣泛擴散,呈潛行狀,有時產生皮下氣體,檢查可發現捻發音。
2、全身中毒症狀
疾病早期,局部感染症狀尚輕,病人即有畏寒、高熱、厭食、脫水、意識障礙、低血壓、貧血、黃疸等嚴重的全身性中毒症狀。若未及時救治,可出現瀰漫性血管內凝血(DIC)和中毒性休克等。
體徵
局部體徵與全身症狀的輕重不相稱是本病的主要特徵,往往局部體徵輕微,但全身症狀多已嚴重,如發熱、寒戰、低血壓、心率增快及精神症狀,可出現感染性休克。
1、寒戰高熱,體溫在39℃以上甚至可達41℃以上;
2、心率快,全身軟弱無力,神智障礙、甚至昏迷;
3、病區紅腫、疼痛、迅速變黑,病灶周圍可捫及捻發音,滲出液惡臭。
臨床檢查
血液檢查
 壞死性筋膜炎致病菌
壞死性筋膜炎致病菌1、白細胞1.8-3.2萬/L,最高可達4.22萬/L,中性白細胞可達91-98%,細胞核左移及細胞中出現中毒顆粒。
2、紅細胞數量下降,血紅蛋白減少,血小板減少。
3、肝腎功均可出現異常。
4、血生化檢查:電解質紊亂、血鈣下降、血糖升高、白蛋白下降、血清肌酐上升。
尿常規
PH值升高,蛋白尿(+++),尿糖升高。
X線檢查
局部拍片,可觀察氣體擴散範圍,有助於手術徹底引流。
B超
可檢查陰囊,診斷和評價感染的程度,並可區別睪丸斷裂、血腫、扭曲、膿腫、睪丸炎等引起的陰囊病症。
細菌學檢查
對診斷具有特別重要意義,尤其是傷口膿液的塗片檢查。
斷層掃描
診斷標準
NF診斷並不困難,但由於臨床少見,故很容易誤診。
病史:在原有病變的基礎上,病情迅速惡化,伴有高熱、血象高、神志障礙。
體徵:局部改變明顯,出現水泡、皮膚變黑,分泌物惡臭等,首先應懷疑NF。
Fisher診斷標準
指出NF診斷的六項標準:
1、皮下筋膜廣泛性壞死,伴有廣泛潛行灶,逆行向周圍擴散;
2、重度的全身性中毒症狀,伴神志改變;
3、未累及肌層;
4、傷口血培養未發現梭狀芽孢桿菌;
5、重要血管阻塞症狀;
6、清創組織檢查有廣泛的細胞侵潤,筋膜鄰近組織灶性壞死,以及微小血管栓塞。
美國CDCl993年標準
(一)、確診病例
1、累及筋膜炎的軟組織壞死。
2、嚴重系統性疾病,具備以下1個或l個以上:
(1)、死亡。
(2)、休克(收縮壓<12.0kPa)。
(3)、DIC。
(4)、器官系統功能衰竭:1)呼吸衰竭;2)肝功能衰竭;3)腎功能衰竭。
3、從正常無菌部位分離出A組鏈球菌。
(二)、疑似病例
1、一項中的1+2再加上有4倍以上增加的血清學證據。
(1)、鏈球菌溶血素“O”。
(2)、鏈道酶。
2、一項中的1+2再加上在壞死性軟組織感染部位有革蘭陽性球菌。
鑑別診斷
肌筋膜炎
又稱纖維織炎,指有些腰痛病人在骶棘肌的表面或在髂嵴肌附著處有一些小結節,伴有疼痛及壓痛,有時也可以在臀部發現。臨床多表現為發病部位疼痛,多為酸痛不適,肌肉僵硬板滯,或有重壓感,有時可及皮下可觸及變性的肌筋膜及纖維小結。晨起或天氣變化及受涼後症狀加重,活動後則疼痛減輕,常反覆發作。急性發作時,局部肌肉緊張、痙攣,活動受限。
筋膜疼痛
筋膜與其它軟組織受傷、致病,其主要原因是肌肉組織在運動中超負荷運動,使筋膜出現不同程度的勞損,出現疼痛、酸痛、麻木、腫脹的症狀。肌筋膜軟組織受傷後,即可繼發骨膜及纖維性炎症,引發部份骨質增生,白細胞浸潤,產生無菌性炎症,從而引起局部結締組織病變粘連,造成缺血缺氧狀態,直接影響到神經末稍,產生疼痛。疼痛又引起肌肉保護性痙攣,一旦疼痛痙攣形成惡性循環,無菌性炎症會進一步加重,導致局部周圍組織疼痛機制加劇。
皮下深部筋膜及脂肪進行性壞死性感染
感染多起始於創傷(不顯眼的外傷)或手術局部出現紅腫熱痛很快向外擴展。24~48h病變處顏色由紅變紫,繼而變藍形成含有黃色液體的水皰和大皰。在第4~5病日時紫色區開始壞死,7~10天時邊界清楚壞死的皮膚脫落,顯露出皮下廣泛的壞死組織。患者發高熱衰弱反應遲鈍極易引起菌血症、敗血症,實際上TSLS患者多伴有嚴重的軟組織感染。主要依據細菌培養,除做溶血反應外,應以血清分類法確定其群別及型別。檢測患者血清中抗鏈球菌溶血素O抗體效價在1∶400以上有診斷意義。
治療
壞死性筋膜炎治療的關鍵是早期徹底擴創手術,充分切開潛行皮緣,切除壞死組織,包括壞死的皮下脂肪組織或淺筋膜,但皮膚通常可以保留。
治療原則
全身與局部、中醫與西醫、手術與藥物相結合,其中手術及時徹底引流最為重要。
全身治療
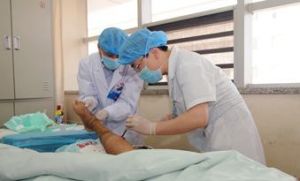 壞死性筋膜炎治療
壞死性筋膜炎治療1、抗生素
應對需氧菌和厭氧菌有效的抗生素,一般採用2-3聯,如甲硝唑、頭孢類、林可黴素類,也可用紅黴素、氯黴素等。
2、支持療法:輸全血、大量白蛋白。
3、糾正電解質紊亂、維持酸鹼平衡。
4、防止血糖升高,必要時套用胰島素。
5、激素:在強有力的抗生素作用下,可選用適量的激素,如潑尼松、氫化考的松、地塞米松等抑制炎症的發展。
6、中藥治療:中藥對NF的控制、促進癒合有益。早期可選用仙方活命飲、龍膽瀉肝湯、五味消毒飲抑制炎症的發展。中期患者出現意識障礙可選用安宮牛黃丸、紫雪丹、至寶丹,恢復期選用八珍湯和四妙散加味。
局部治療
即手術治療。
1、徹底引流:
①清創壞死的皮下筋膜,創面敞開引流;
②徹底引流,可採用多切口、潛行剝離及懸浮掛線,在病灶周圍2-3CM作性隧道(橡皮條)引流,以防病變擴散;
③創口沖洗,術中可用雙氧水或1∶5000高錳酸鉀液,作切口及潛行腔隙沖洗,放入鹽紗引流;
2、換藥:術後換藥極為關鍵;
高壓氧治療
一些學者認為NF與厭氧菌感染有關,主張套用高壓氧治療,以減少併發症的產生、降低死亡率。
併發症及治療
1、植皮:在患者病情好轉之後,壞死組織脫落,創面新鮮時,為促進創面癒合,可考慮點狀或轉移皮瓣植皮。
2、肛門改道:當肛管皮膚廣泛壞死,癒合有困難時,可考慮先改道,待肛門修復癒合再做肛門復原;
3、膀胱造瘺:如發現病變傷及尿道,對會陰創面癒合有影響時,可考慮作恥骨上膀胱造瘺。
4、當並發心肌炎、急性腎衰、中毒性休克或多臟器衰竭時,應挽救患者生命,作積極的搶救處理。
護理
1、NF的術後護理極為重要,加強對患者的監護,發現問題及時處理,同時還要注意原發疾病的變化。NF病情危重,稍有疏忽就可能給患者造成不可挽回的損失。
2、提高機體的免疫力,積極治療原發的全身性疾病和局部皮膚損傷。長期使用皮質類固醇和免疫抑制劑者應注意加強全身營養,預防外傷的發生。
3、皮膚創傷時要及時清除污染物,消毒創口;並發全身不適時,要積極求助醫生。
病例
感染該病的名人
 艾梅·科普蘭
艾梅·科普蘭大衛·沃爾頓(DavidWalton),英國經濟學家,2006年6月21日在患上該病內24小時內死亡,時年43歲。
LucienBouchard,加拿大魁北克省前省長,1994年12月任職聯邦反對黨魁人政團領袖期間感染該病,並因此失去一條腿。
埃里克·阿林·康奈爾,2001年諾貝爾物理學獎得主,2004年感染該病,因此失去左臂。
MelvinFranklin,美國黑人樂隊TheTemptations成員,雖然在感染該病後診斷及時,但Franklin仍於1995年死於此病的併發症,時年52歲。
揚·彼得·巴爾克嫩德,荷蘭首相,2004年疑似感染該病(足部),在住院數周后完全康復。
AlanCoren,英國作家和諷刺家,由於昆蟲叮咬導致的敗血症而染上該病。
JeffHanneman,美國金屬樂隊Slayer成員,由其他成員公布於2011年早期到澳洲演出前因被蜘蛛咬傷而染病,樂隊亦因此暫時更換成員。
其他病例
艾梅·科普蘭,2012年24歲,是美國西喬治亞大學心理學碩士研究生,2012年5月因掉到河裡意外劃傷左小腿而感染嗜水氣單胞菌,左腿、腹部組織和手指被迫切除。
相關影視
《屍骨無存》
美國2002年R級獨立恐怖片,由新銳導演艾利魯斯自編自導,融合了70年代和80年代的經典恐怖片風格和現代醫學研究,講述的就是病人在短時間內被這種可怕細菌“吃”掉的恐怖情景。