疾病概述
 化膿性關節炎
化膿性關節炎本病常見於10歲左右兒童。最常發生在髖關節和膝關節。以單發關節為主。髖關節由於部位深的關係、或因全身其他部位感染症狀所掩蓋、而被漏診或延誤診斷,使關節喪失功能常有發生。所以該病治療效果強調早診斷,早治療是確保關節功能不致發生障礙和喪失的關鍵。
病因病理
1病因
 化膿性關節炎
化膿性關節炎2發病機理
細菌侵入關節後,先有滑膜炎,關節滲液,關節有腫脹及疼痛。病情發展後,積液由漿液性轉為漿液纖維蛋白性,最後則為膿性。當關節受累後,病變逐漸侵入軟骨及骨質,最後發生關節僵硬。關節化膿後,可穿破關節囊及皮膚流出,形成竇道,或蔓延至鄰近骨質,引起化膿性骨髓炎。此外,由於關節囊的鬆弛及肌肉痙攣,亦可引起病理性脫臼,關節呈畸形,喪失功能。根據細菌毒力、機體防禦能力及感染的時限,有下述三種不同時期的改變。
(一)漿液性滲出液:滑膜腫脹,充血、白細胞浸潤, 滲出液增多, 關節液呈清晰的漿液狀。如病人抵抗力強,細菌毒性小,並得到及時的治療、滲出液逐漸減少而獲痊癒,關節功能可恢復正常。治療不當,雖有時表現暫時性的好轉,而後再復發,或進一步惡化,形成漿液纖維蛋白性或膿性滲出液。
 化膿性關節炎
化膿性關節炎(二)漿液纖維蛋白性滲出液,滑膜炎程度加劇,滑膜不僅充血,且有更明顯的炎症,滑膜面上形成若干纖維蛋白,但關節軟骨面仍不受累。關節液呈絮狀。含有大量粒性白細胞及少量單核細胞,細菌培養多呈陽性。關節周圍亦有炎症。在此期雖能得以控制,但容易引起關節粘連,使關節功能有一定程度的損失。
(三)膿性滲出液: 是急性關節炎中最嚴重的類型和階段。感染很快就波及到整個關節及周圍組織,關節內有多量膿液。關節囊及滑膜腫脹,肥厚,白細胞浸潤,並有局部壞死。關節軟骨不久即被溶解,這是由於膿液內有死亡的白細胞所釋出的蛋白分解酶的作用,將關節軟骨面溶解所致。關節內積膿而壓力增加,可以破壞韌帶及關節囊引起穿孔,使關節周圍軟組織發生蜂窩織炎或形成膿腫,甚至穿破皮膚、形成竇道。治療困難,可經久不愈。即使癒合,關節常發生纖維性成骨性強直。
臨床表現
 化膿性關節炎
化膿性關節炎診斷主要根據病史,臨床症狀及體徵,在疑有血源性化膿性關節炎病人,應作血液及關節液細菌培養及藥物敏感試驗。X線檢查在早期幫助不大,僅見關節腫脹;稍晚可有骨質脫鈣,因軟骨及骨質破壞而有關節間隙狹窄,晚期可發生關節骨性或纖維強硬及畸形等,有新骨增生現象,但死骨形成較少。化膿性關節炎應與急性化膿性骨髓炎、風濕性關節炎、結核性關節炎以及類風濕性關節炎相區別。
1、90%為單關節炎,成人多累及膝關節,兒童多累及髖關節,其次為踝、肘、腕和肩關節,手足小關節罕見。
2、關節紅、腫、熱、痛,壓痛明顯,活動受限。深部關節如髖關節感染時,局部腫脹、疼痛,但紅熱不明顯。
3、多數病人起病急驟,有畏寒、發熱、乏力、納差等全身中毒症狀。
4、原發感染病的症狀和全征,如肺炎、尿道炎、輸卵管炎、癰等。
疾病診斷
 化膿性關節炎
化膿性關節炎1、血常規:白細胞總數升高,中性粒細胞增多。
2、血沉增快。
3、血培養可陽性。
4、關節滑液檢查:是診斷的關鍵,宜儘早進行。①滑液為漿液性或膿性,白細甩總數常大於50×109/L,甚至高達100×109—200×109/L,中性粒細胞大於80%。②革蘭染色可找到細菌。細菌培養陽性,如為陰性,應重作並行套氧菌培養,同時作藥敏試驗。
5、關節鏡檢查:可直接觀察關節腔結構,採取滑液或組織檢查。
(二)X線檢查
關節周圍軟組織腫脹影,骨質疏鬆,以後關節間隙變窄,骨盾破壞,反應發現有質增生。晚期關節呈纖維性或骨性融合,死骨形成,關節脫位或間脫位。X線檢查時,在早期由於關節液增加而關節囊腫脹,間隙增寬,骨端逐漸有脫鈣現象。如關節面軟骨有破壞,則關節間隙變窄。有時可講發骨骺滑脫或病理性脫位。較晚期,關節面下骨質呈反應性增生,骨質硬化,密度增加。最後關節軟骨完全溶解,關節間隙消失,呈骨性或纖維性強直,或餅發病理性脫位。其X線表現為:
1. 早期關節內有化膿性炎症時,關節周圍軟組織常有充血及水腫,表現為軟組織厚於健側,層次不清。關節囊因關節內積液而膨脹,脂肪層被推移呈弧形。偶爾可見關節間隙輕微增寬,應與健側對照,才不會漏診。
2.關節間隙狹窄化膿性細菌進入關節後首先引起的滑膜炎。滲出液內含有大量中性白細胞。白細胞死亡後所釋放出的大量溶蛋白酶、很快地溶解關節軟骨。根據關節軟骨被破壞的程度,常於發病後短期內出現關節間隙狹窄,甚至完全消失。
3.關節面改變關節軟骨被破壞後,即可進一步破壞軟骨下骨質。最早出現在關節面的相互接觸部分,即負重部分。表現為關節面模糊和不規則。繼而形成較大的破壞區,形成死骨。由於機體的修復作用,破壞區周圍因骨質增生而密度增大,關節邊緣有唇樣骨質增生。當骨小梁貫穿關節間隙以聯接兩側骨關節面時稱之骨性強直。
4.關節軟骨及骨質破壞嚴重時可引起脫位或半脫位一般青少年和成人,常因關節軟骨破壞形成骨性強宜,而兒童多發生骨端的破壞,吸收,引起病理性脫位。
 化膿性關節炎
化膿性關節炎1、類風濕性關節炎:多侵犯四肢小關節,為對稱性多發性關節炎,類風濕為因子陽性。
2、風濕性關節炎:為遊走性大關節炎,伴有風濕熱的其他表現,如心臟炎、皮下結節、環形紅斑等,抗
O增高,對水楊酸製劑療效好,炎症消退後關節不留畸形。
3、結核性關節炎:病程長,反覆發作,滑液呈滲出性為淡黃色,結核菌素度驗呈強陽性,抗結核治療有效。
(四)診斷依據
1.全身感染中毒症狀、關節局部紅腫、疼痛、關節被動活動障礙或功能障礙。 2.白細胞總數與中性白細胞數增高、血培養陽性、關節液細菌培養。
(五)診斷要點:
1. 詢問身體有無感染灶及外傷史。
2. 全身表現有起病急、食慾差、全身不適、畏寒及高熱等。
3. 局部表現有關節疼痛、腫脹、積液、皮膚溫度增高、關節拒動及呈半屈曲位。可發生理性脫位。
4. 關節穿刺液呈混濁樣或膿性。應送常規檢查,革蘭染色查細菌、細菌培養及藥物敏感驗。
5. 白細胞總數及中性粒細胞數明顯增加、血沉增快,血培養可陽性。
6. X線攝片早期關節間隙變寬,較晚期間隙變窄,晚期關節破壞,關節間隙消失等表現,早期應與對側。關節對比。
7. 有條件者,早期可行ECT檢查。
辨證治療
1治療原則
 化膿性關節炎
化膿性關節炎2.全身支持療法:補充營養、輸液、輸血等。
3.局部制動和固定。
4.關節內注入抗生素療法。
5.關節切開引流手術。
6.晚期關節功能恢復治療與關節功能畸形矯正手術治療。
用藥原則
1.早期以大劑量聯合套用抗菌素二種以上,以靜滴為主;
2.可根據膿液藥敏試驗結果選擇二種以上抗菌素;
3.關節內注射以青、鏈、慶大酶素為主,劑量適當減少;
4.晚期重症者、及並發膿毒敗血症和其他併發症者,除靜滴大劑量抗菌素外,應注意支持療法、電解質平衡、糾正貧血等輔助治療;
5.後期及晚期功能畸形者、術前、術中、術後抗感染治療。
飲食治療
1、減少酸性食物的攝入。正常人的血液呈弱鹼性,PH值為7.35至7.45之間,在這個範圍內,各組織的生理功能得到正常發揮。食物的酸鹼性不是指食物的味道是酸或是甜,而是指食物在體內新陳代謝的最終產物是酸性或是鹼性。米、麥、糖、酒、魚、肉、禽、蛋及動植物油化膿性關節炎
脂屬酸性食物,它們在體內經生物氧化的最終產物是碳酸;某些含硫磷較多的食物,如含蛋氨酸和胱氨酸的蛋白質及磷脂,因在體內會氧化分解成硫酸和磷酸,故也屬酸性食物。鹼性食物有蔬菜、水果、薯類和海藻(紫菜、海帶和海菜等),它們含有豐富的鉀、鈉、鈣、鎂等鹼金屬元素,體內代謝後以離子狀態與血液中的碳酸銨根結合,從而增加血液的鹼性。2、膳食結構要合理,最好以清、淡、素、全為主,如主食以米、面調節占每餐全部飲食總量的1/3,副食蔬菜1/3,水果占1/3的措施才能避免葷食易產酸,加重對局部組織負擔與損害,小兒與老年要根據生理特點與要求,要更細心地從飲食上向偏鹼性食物加以調節。
3、在飲食中要做到三低:低脂肪、低糖、低鹽。
4、補鈣。因病人本身長期臥床,限制了戶外活動,陽光照射不足,減少了利用光能轉化為身體所需要的鈣,也因飲食差,從食物中攝取鈣質不足,很易造成鈣的缺乏,如病人長期缺鈣得不到糾正,就會使血鈣自穩系統受損,通過各種機制的作用後,以病患部為主出現“鈣搬家”的異常反應,臨床上一般稱為廢用性脫鈣或骨質疏鬆。所以飲食中應增加鈣的攝入,以喝豬骨湯為最佳。豬的脊骨、肋骨內所含的宏量元素與微量元素,是最接近人體生理要求的自然成分,如所含的鈣、磷、鐵、鎂、銅、錳等是構成人體骨骼所必須的重要成分,利用豬骨作湯飲,以補充慢性骨炎給患者所造成的營養缺乏或失衡,臨床實踐證實,它對骨組織的增生性修復或修補性修復最佳,它不會造成某一元素在體內的升高,連鎖到其他元素又相對不足的弊端。比單純為患者補充某一元素或幾種元素優越得多。
疾病治療
一、一般治療
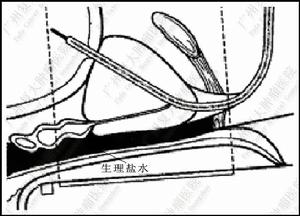 生理鹽水
生理鹽水2、抬高患肢與制動,以減小關節面壓力,解除肌肉痙攣、減輕疼痛。常採用皮膚牽引或石膏托板將患肢固定於功能位。
3、急性炎症消退後2~3周,應鼓勵病人加強功能鍛鍊。可配合理療。
4、關節引流:可減少關節腔的壓力和破壞,減輕毒血症反應。
(1)關節穿刺引流,用生理鹽水沖洗,每天1次。
(2)關節切開引流術:若關節穿刺不能控制症狀,或關節位置難作穿刺術,應及時基本建設開引流。
(3)關節鏡灌洗術:創傷較手術切開引流小,可最大限度反覆灌洗關節腔。
二、藥物治療
1. 使用有效抗生素,根據治療效果及細菌培養和藥物敏感試驗結果高整抗生素。應儘早足量、長期套用對致病菌敏感的抗生素。急性期,需靜脈給藥,感染控制後,改為口服,至少用至體溫下降,症狀消失後2周。
2. 關節穿刺抽液、沖冼、注入有效抗生素,一般1~2天穿一次,至關節無滲液為止。
三、手術治療
 化膿性關節炎--治療
化膿性關節炎--治療局部治療包括關節穿刺,患肢固定及手術切開引流等。如為閉合性者,應儘量抽出關節液如為滲出液,或混濁液,即用溫熱鹽水沖洗清亮後,再注入抗菌素,每日進行一次。如為膿汁或傷後感染,應及早切開引流,將滑膜縫於皮膚邊緣,關節腔內不放引流物,傷口亦可用抗菌藥物滴注引流法處理,或局部濕敷,儘快控制感染。
患肢應予適當固定或牽引,以減輕疼痛,避免感染擴散,並保持功能位置。防止攣縮畸形,或糾正已有的畸形,一旦急性炎症消退或傷口癒合,即開始關節的自動及輕度的被動活動,以恢復關節的活動度。但亦不可活動過早或過多,以免症狀復發。
1. 經全身及關節穿刺沖洗治療效果不好,或髖關節化膿性炎症一旦確診,應立即切開引流、沖洗,以免關節破壞,或向周圍擴散造成骨髓炎。
2. 當關節強直於非功能位或有陳舊性病理性脫位影響功能時,應行矯形術。如截骨、關節融合及關節成形術等。 患者恢復期應該注意的是:
1.注意休息,適量勞動,勞逸結合。
2.保持皮膚清潔衛生,防止感染。
3.遵照醫囑,按時服藥。
4.定期門診隨訪。
5.如有紅腫等感染現象應立即就診。
