流行病學
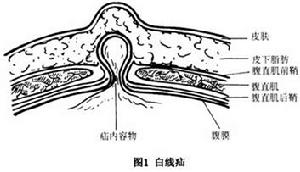 白線疝
白線疝國外文獻報導白線疝約占所有腹外疝的0.4%~3%,多見於20~40歲之間的男性患者,男女之比約為5∶1。本病常伴有腹內臟器疾病和其他部位的腹外疝,Hoffman報導76例中,24例同時並存腹內臟器疾病。趙伯蝠(1985)報導在剛果工作期間收治54例白線疝,占同期各種腹外疝的9.5%,發病率高於其他地區;其中臍上白線疝53例,臍下僅1例;男女發病率無太大差異,男女相比為5∶4;32例同時伴有其他部位的腹外疝,其中伴發腹股溝疝17例、臍疝7例、腰疝5例、股疝3例、1例同時存在2處白線疝,他認為可能與剛果人的先天性“疝素質”有關。
病因
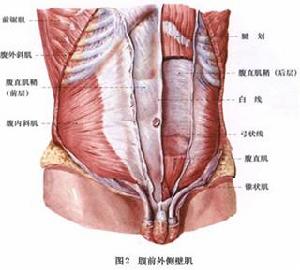 白線疝 圖2
白線疝 圖2白線疝的發生與腹白線的解剖特點和腹內壓增高關係密切。
腹白線位於劍突和恥骨聯合之間,是腹前外側壁3層扁肌(腹外斜肌、腹內斜肌、腹橫肌)的腱膜纖維在左、右側腹直肌之間相互穿插、交錯編織形成的腱性條帶,上寬下窄,臍上白線寬達1.25~2.5cm,臍下狹窄而堅厚,寬度多數僅0.1cm(圖2,3)。白線疝絕大多數發生於臍上,極少見於臍下可能與此有重要關係。
腹白線的內、外表面具有不同的結構特徵,在外表面,交叉的腹膜纖維粗細均勻,交織緊密,除供細小血管、神經支穿出的小孔以外,罕見大的孔隙。而內表面腱膜纖維束粗細不均,常形成粗束或板狀而且走向不甚規則,交叉纖維間有神經血管支貫穿其中的孔、陷窩或裂隙,使白線內層存在缺陷這類缺陷是腹白線的薄弱部。若腹內壓增加腹膜外脂肪及腹膜在腹壓的推動下進入較大的缺陷處,即形成白線疝。Rizk認為,所有腹前外側壁肌的腹膜纖維都斜向交叉在腹白線形成小的“菱形間隙”,此間隙可擴大為疝環。
臍下4cm處、半環線邊緣是白線上的一個弱點,臍下白線疝多發生於此。
發病機制
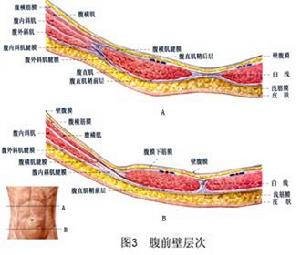 白線疝 圖3
白線疝 圖3白線疝的病理進程分兩個階段,其病理特點不盡相同。
第1階段:腹上部白線深面的鐮狀韌帶肝圓韌帶及其周圍的脂肪組織,首先從白線缺損處(疝環)突出,無腹膜突出,故無疝囊、無內臟脫出,僅有腹膜外脂肪由疝環突出。
第2階段:隨著腹膜外脂肪突出使白線上的孔隙逐漸擴大在腹內壓的作用下突出腹膜外的脂肪又把覆蓋鐮狀韌帶的腹膜牽出而形成疝囊,內臟(主要是大網膜)逐漸脫出,因而此階段的白線疝既有疝囊、也有內臟脫出。由疝環突出的內容物包括疝囊外突出的腹膜外脂肪和疝囊內脫出的內臟。大網膜突入疝囊可能與疝囊發生粘連但很少發生嵌頓。
臨床上通常將白線疝分為無疝囊型和有疝囊型2種類型,實際上是本病發生髮展的2個病理階段,而且大多數白線疝停留在前一階段,即無疝囊型;僅少數發展成為有疝囊型的白線疝。
臨床表現
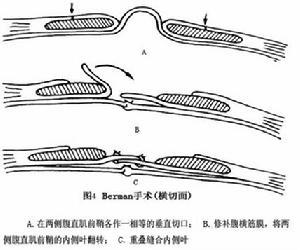 白線疝 圖4
白線疝 圖41.症狀
(1)腹痛:白線疝患者最常見的症狀為上腹部疼痛。多數病人僅表現為上腹局限性隱痛而少數表現為較嚴重的深部疼痛。腹痛的發生機制主要是疝塊壓迫通過白線的肋間神經纖維導致局限性疼痛,大網膜、肝圓韌帶受到牽扯引起深部疼痛。腹痛可放射到下胸部及背部。疼痛程度與體位、進食及重體力勞動有關體位改變,尤其是平臥時疼痛常減輕或消失而進食後或重體力勞動後可加重腹痛的嚴重程度與疝的大小不成正比,往往疝很小而臨床症狀很重。
(2)噁心、嘔吐:少數白線疝病人除腹痛外可伴有噁心嘔吐等消化道症狀。發生機制為:①脫出的大網膜和肝圓韌帶牽拉可引起深部疼痛,並引起反射性噁心嘔吐等消化道症狀;②大網膜和肝圓韌帶的牽扯可導致幽門痙攣,進而出現噁心、嘔吐等消化道症狀。
2.體徵
(1)腹壁腫塊:腹壁腫塊是白線疝的主要體徵。由於白線疝絕大多數發生於臍與劍突之間因此疝塊多位於臍上劍突與臍之間的白線上,可偏於中線一側,站立或飯後疝塊更為明顯。疝塊直徑一般在2~4cm左右,有學者報導疝塊最大者直徑達15cm,少數病人疝塊很小,只是皮下一個柔軟的圓形突起,不易察覺,肥胖病人則更難發現。當疝內容物回納後可觸及白線處有筋膜性疝環孔的邊緣。
(2)Litten征陽性:體格檢查時將手指放在病人懷疑疝的部位,囑其在立位時用力咳嗽,往往在咳嗽的同時,手指可感到有碎裂聲即為Litten征陽性。
(3)誘發疼痛:用拇指和食指夾住腫塊向外牽拉,常因牽扯了肝圓韌帶、腹膜或大網膜而誘發患者腹部疼痛,Moure等認為這是白線疝的一個特異性臨床體徵。
併發症:
大網膜易與疝囊發生粘連成難復發疝,但很少嵌頓。
診斷
1.病史 一般無特殊症狀,病人自述腹部疼痛,尤其用力時疼痛出現或加重,或腹部中線可復性腫塊史。較小的白線疝往往疼痛明顯,且易嵌頓。
2.臨床特點 腹部中線處腫塊,平臥、腹直肌放鬆時疝塊回納並可觸及腹白線缺損(疝環),Litten征陽性,用拇指和食指夾住腫塊向外牽拉誘發疼痛等。對腹壁突出疝塊小而又肥胖病人要仔細檢查以免漏診。
3.B超檢查。
鑑別診斷
以上腹部深處疼痛且伴有噁心和嘔吐等消化道症狀者,須與上消化道疾病相鑑別。有作者報導曾有一些白線疝病人被誤診為慢性膽囊炎、慢性胰腺炎、慢性胃炎、胃或十二指腸潰瘍等疾病,而長期就診於內科。由於本病常伴有腹內臟器疾病和其他部位的腹外疝,而且白線處疼痛也經常在其他上腹疾病中發現,故在做出白線疝診斷以前,應想到有同時存在內臟器質性病變和其他部位的腹外疝的可能因此,必須詳細詢問病史、全面查體,以免誤診或漏診。
此外,經產女性病人的臍下白線疝應與產後腹直肌分離所致的內臟膨出相區別。
輔助檢查
B超檢查有助於白線疝的診斷及疝內容物性質的鑑別。
治療
無症狀的白線疝,因為其雖可繼續增大但發生嵌頓的機會不大,可以不予治療。有明顯臨床症狀而無特殊手術禁忌者,則應施行手術治療為宜。不同病理類型可選擇不同手術方法治療:
1.無疝囊型白線疝 高位結紮切斷突出脂肪組織,使脂肪回縮至白線後方,再修補疝環。
2.有疝囊型白線疝 切開疝囊,還納疝內容物,如果疝塊較大可以切除多餘的疝囊以及與其粘連的大網膜,高位結紮疝囊後修補疝環
3.白線孔隙的修補 修補孔隙時,採用橫行縫合白線為宜,以防止由於肌肉側方牽拉而撕裂。孔隙小者,用絲線間斷縫合即可;孔隙大者,則需重疊縫合,將孔隙分上下兩葉,彼此重疊1~2cm,用絲線間斷褥式縫合;如白線有多處缺損,可採用Berman手術,即在縫補腹橫筋膜後於兩側腹直肌前鞘各作一相等的垂直切口,將兩側前鞘的內葉重疊縫合以修補薄弱或有缺損的白線(圖4)。
